Причины развития отита
Отит — инфекционное заболевание, возникающее при попадании патогенных микроорганизмов в ухо. Микробы могут проникать в наружное ухо через механические повреждения, несоблюдение гигиенических норм или у людей с ослабленным иммунитетом. Инфекция в среднем ухе может возникнуть несколькими путями:
- Тубогенный — через евстахиеву трубу;
- Травматический — при механических повреждениях среднего уха (например, чрезмерная чистка или попадание инородных предметов);
- Гематогенный — через кровоток.
Тубогенный средний отит может развиться на фоне новообразований в ЛОР-органах, заболеваний носовых полостей и синусов, нарушающих функционирование евстахиевой трубы. Это приводит к образованию отрицательного давления в барабанной полости, что вызывает пропотевание жидкости, которая со временем воспаляется из-за накопления форменных элементов и загрязнения микроорганизмами. Инфицирование уха по тубогенному пути может произойти при сильном кашле, чихании или неправильном сморкании, что особенно важно контролировать у детей.
У детей тубогенный путь заметен при аденоидите и частых респираторных инфекциях с ринитом. Увеличенная лимфоидная ткань в глотке при аденоидите создает механическое препятствие для евстахиевой трубы и может служить источником инфекции, локализующейся на миндалинах. Подобный эффект наблюдается и при длительном рините.
В острую фазу воспаления в среднем ухе усиливается кровоток, расширяются сосуды, из которых в ткани выходят плазма, лейкоциты и биологически активные вещества, пытаясь подавить воспаление. Если организм не справляется с отитом, заболевание может перейти в затяжную или хроническую форму с развитием склероза.
Причинами острого экссудативного воспаления в ушах могут быть:
- Иммунодефицитные состояния (врожденные, вызванные химиотерапией или облучением, ВИЧ);
- Генетическая предрасположенность;
- Индивидуальные анатомические особенности слухового аппарата;
- Врожденные аномалии ЛОР-органов;
- Хронические воспалительные процессы в ЛОР-органах и верхней челюсти;
- Аденоидит и респираторные инфекции у детей.
Среди возбудителей двустороннего бактериального отита чаще всего встречаются:
- Пневмококки;
- Гемофильная палочка;
- Стрептококки группы А;
- Золотистый стафилококк.
На долю первых двух видов приходится до 60% всех бактериальных воспалительных процессов в ухе. Кроме бактерий, отит могут вызывать вирусы (в до 10% случаев) и микоплазма пневмонии. Около 20% посевов из полости среднего уха оказываются стерильными.
При хроническом течении двустороннего отита рецидив может произойти из-за присоединения новой флоры, аутоинфицирования собственными микроорганизмами или повторного заражения теми же бактериями, которые ранее вызывали отит.
Двухсторонний отит представляет собой воспаление обоих ушей, которое чаще всего возникает как осложнение после вирусных инфекций, таких как грипп или простуда. Врачи отмечают, что симптомы могут включать боль в ушах, снижение слуха, а также общую слабость и повышенную температуру. Важно своевременно обратиться к специалисту, так как неправильное лечение может привести к серьезным осложнениям.
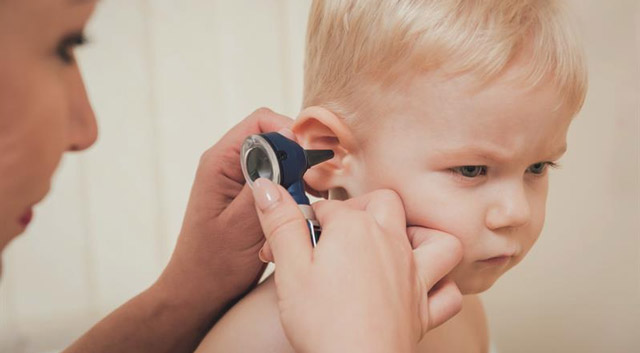
Диагностика обычно включает осмотр ушей с помощью отоскопа, а также может потребоваться аудиометрия для оценки слуха. Врач может назначить антибиотики, если причина заболевания бактериальная, а также противовоспалительные препараты для облегчения боли. Важно следить за состоянием пациента, особенно у детей, так как они более подвержены риску осложнений. Профилактика включает укрепление иммунной системы и своевременное лечение респираторных заболеваний.

Проявления отитов
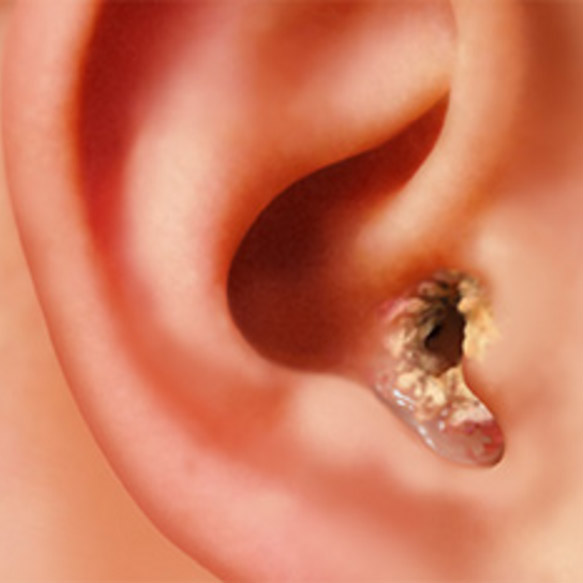
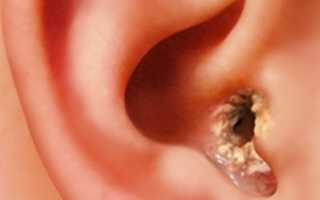
Наружный отит — это воспаление мягких тканей или хряща ушной раковины и стенок наружного слухового прохода. Острая форма часто проявляется фурункулезом с гнойничками на коже. При хроническом течении наблюдаются периодические нагноения.
Симптомы наружного отита включают болезненность в области уха и гнойное отделяемое. При осмотре могут быть видны гнойнички или фурункулы, кожа краснеет и становится болезненной. Грибковый наружный отит, в отличие от бактериального, не вызывает гноя, но может сопровождаться зудом и сероватыми налетами.
Средний отит имеет различные клинические проявления: он может протекать легко или тяжело, с рецидивами. Длительное воспаление в среднем ухе повышает риск осложнений, затрагивающих головной мозг и внутреннее ухо.
Острый двусторонний средний отит длится 2-3 недели, после чего либо проходит самостоятельно, либо переходит в затяжную или хроническую форму.
Симптомы воспаления среднего уха:
- Умеренная или резкая боль;
- Лихорадка;
- Выделения (гной или сукровица);
- Нарушение слуха, ощущение шуршания или постукивания.
Двусторонний средний отит часто является осложнением заболеваний верхних дыхательных путей или инфекций (например, гриппа). Он может проявляться острым катаром, воспалением евстахиевой трубы или гнойным процессом. Причиной могут быть бактерии или вирусы.
Отит при гриппе обычно протекает остро, сопровождаясь симптомами интоксикации и кровянистыми выделениями из уха. На барабанной перепонке могут быть кровоизлияния. Отит на фоне скарлатины проявляется сильной болью, лихорадкой и обильным гнойным выделением.
При остром среднем отите может развиваться мастоидит — воспаление сосцевидного отростка. В тяжелых случаях воспаление затрагивает околоушную слюнную железу и кожу. Длительный гнойный отит может привести к необратимым повреждениям слуха.
У детей 2-3 лет признаком отита может быть беспокойство, плач и отказ от еды. Важно обращать внимание на объективные данные, такие как усиление боли при нажатии на козелок.
Острый средний отит проходит в три фазы:
- Доперфоративная — отек и покраснение слизистой, выпячивание барабанной перепонки, катаральный экссудат, сильная боль, снижение слуха, шум и заложенность, температура может повышаться;
- Перфоративная — снижение слуха, уменьшение боли, гноевидное отделяемое, перфорация барабанной перепонки, температура нормализуется или остается субфебрильной;
- Репаративная — улучшение состояния (боль и выделения исчезают, температура нормализуется), но нарушение слуха может сохраняться.
Начальные признаки острого двустороннего отита могут включать симптомы евстахиита, такие как заложенность и шум в голове. Общее состояние пациента может оставаться нормальным.
Перфорация барабанной перепонки позволяет оттоку гноя и снижает боль. Если гной не выходит, он может вызвать серьезные осложнения, такие как воспаление мозговых оболочек или тромбозы.
Хронический двусторонний отит может развиваться при гастроэзофагеальной рефлюксной болезни, когда кислое содержимое желудка раздражает слизистые оболочки ЛОР-органов. Такие отиты требуют специфической терапии и устранения рефлюкса.
Затяжные и рецидивирующие острые отиты, а также неадекватная терапия могут привести к хронизации процесса, сопровождающегося болями и выделениями. Хронический двусторонний отит приводит к тугоухости.
Воспаление внутреннего уха, или лабиринтит, чаще всего является осложнением среднего отита и развивается через полторы недели после инфекции. Симптомы внутреннего отита отличаются от воспаления других отделов уха. Пациенты жалуются на:
- Сильное головокружение;
- Тошноту и рвоту;
- Проблемы с равновесием;
- Снижение слуха и шумы.
При гнойном воспалении возможна лихорадка.
| Стадия развития | Симптомы | Диагностика и лечение |
|---|---|---|
| Начальная (катаральная) | Заложенность уха, ощущение заложенности, незначительное снижение слуха, легкая боль в ухе, возможен небольшой шум в ухе. | Отоскопия (осмотр ушного канала и барабанной перепонки), аудиометрия (проверка слуха). Лечение: сосудосуживающие капли в нос, противовоспалительные препараты (в том числе местно), обильное питье. |
| Острая (гнойная) | Сильная боль в ухе, гнойные выделения из уха, повышение температуры тела, снижение слуха, головная боль, возможна тошнота и рвота. | Отоскопия (выявление перфорации барабанной перепонки и гнойных выделений), бактериологический посев отделяемого из уха для определения возбудителя и чувствительности к антибиотикам, аудиометрия. Лечение: системные антибиотики, местные антибактериальные капли или мази, обезболивающие препараты, при необходимости – хирургическое вмешательство (парацентез – прокол барабанной перепонки для оттока гноя). |
| Хроническая | Периодические обострения с гнойными выделениями, постоянное снижение слуха, шум в ухе, возможны боли. | Отоскопия, аудиометрия, рентгенография височных костей (при необходимости), компьютерная томография (при необходимости). Лечение: длительная антибиотикотерапия, хирургическое лечение (санация полости среднего уха, тимпанопластика – восстановление целостности барабанной перепонки и слуховых косточек). |
Принципы диагностики и лечения
Диагностика острого двухстороннего отита начинается с осмотра и анализа жалоб пациента. Симптомы, такие как дискомфорт в ухе, боль, повышение температуры и выделения, указывают на инфекционное воспаление.
Инструментальное обследование включает отоскопию, позволяющую выявить покраснение, отек барабанной перепонки, ее выпячивание и снижение подвижности. Воспаленная перепонка может иметь перфорацию в виде щелевидного дефекта.
Лабораторные методы диагностики:
- Общий анализ крови покажет увеличение СОЭ и лейкоцитов с преобладанием молодых форм;
- Биохимический анализ — возможное повышение острофазных белков;
- Бактериоскопия и посев отделяемого из уха, особенно при бактериальном отите.
При подозрении на лабиринтит проверяют слух и проводят МРТ и/или КТ, а также электронистагмографию для выяснения причин головокружений.
Лечение двустороннего отита следует начинать как можно скорее. Важно обратиться к врачу, избегая народных методов, которые могут вызвать осложнения.
При наружном отите рекомендуются согревающие спиртовые компрессы в слуховые проходы. ЛОР-врач может назначить физиотерапевтические процедуры (прогревание, электрофорез). При лихорадке и выраженном воспалении применяются антибактериальные капли и местные антисептики.
Пациент с отитом должен соблюдать постельный режим. Лечение может быть консервативным или хирургическим, в зависимости от стадии заболевания, клинических особенностей и возраста пациента. Оно направлено на устранение симптомов и коррекцию механизмов воспаления в ушах и включает:
- Местные противовоспалительные средства;
- Сосудосуживающие препараты и ушные капли с дезинфицирующим действием;
- Очищение уха от экссудата в перфоративную стадию;
- Применение антибактериальных средств;
- Физиотерапевтические процедуры.
В неперфоративную фазу двустороннего отита врачи восстанавливают проходимость и нормализуют давление в слуховой трубе. Назначаются:
- Адреномиметики (сосудосуживающие препараты) в виде носовых капель (ксилин, нафазолин) по 3-5 капель 3 раза в день;
- Противовоспалительные, антибактериальные и анальгезирующие капли в уши — отисфен, гентамицин с бетаметазоном, феназон с лидокаином.
Капли в нос закапываются даже при отсутствии проблем с дыханием для уменьшения отека и напряжения в слуховой трубе. Ушные капли оставляют в ухе на несколько часов, для предотвращения вытекания помещают ватный шарик. Если через сутки отек и боль не уменьшатся, врач может прибегнуть к проколу перепонки.
Фаза перфорации требует активных мероприятий из-за гнойного отделяемого. Для очищения уха от гноя используют дезинфицирующие средства (перекись водорода, фурацилин). После очистки закапывают капли с антибиотиком (ципромед и др.), предпочтительно без ототоксического эффекта.
В репаративную фазу происходит рассасывание воспаления и рубцевание дефектов перепонки, поэтому важно предотвратить потерю слуха. Применяются лазерные технологии, пневмомассаж и катетеризация евстахиевых труб.
Если двусторонний отит возникает на фоне аллергии, добавляют антигистаминные средства (лоратадин, парлазин, фенкарол) для уменьшения продукции слизи и отечности слизистой носа и евстахиевой трубы.
Тяжелый острый экссудативный двухсторонний средний отит может потребовать системного применения антибиотиков, таких как панклав, цефтриаксон, цефуроксим аксетил. При осложнениях назначаются антибиотики из группы фторхинолонов (левофлоксацин).
Внутренний отит может пройти самостоятельно, но в тяжелых случаях пациента госпитализируют, обеспечивая покой. Назначаются препараты от тошноты и рвоты (церукал), антигистаминные и успокоительные средства, а по показаниям — антибиотики.
Двусторонний отит — распространенная патология, к которой нельзя относиться легкомысленно. Неправильное лечение может привести к хронизации, рубцеванию структур уха и стойкой потере слуха.
Двухсторонний отит — это воспаление обоих ушей, которое может развиваться как у детей, так и у взрослых. Обычно он начинается с простуды или аллергии, когда инфекция проникает в евстахиевы трубы. Симптомы включают боль в ушах, снижение слуха, заложенность и иногда выделения из уха. У детей могут наблюдаться капризность и проблемы со сном.
Диагностика включает осмотр уха с помощью отоскопа, а также может потребоваться аудиометрия для оценки слуха. Лечение часто начинается с назначения антибиотиков, если причина бактериальная, а также может включать обезболивающие и противовоспалительные препараты. Важно следить за состоянием, так как осложнения могут привести к более серьезным проблемам со слухом. Регулярные визиты к врачу помогут предотвратить рецидивы и обеспечить своевременное лечение.

Видео: причины отита и как его лечить
Видео: острый и рецидивирующий средний отит

Вопрос-ответ
Как долго лечится двусторонний отит?
Весь период течения острого гнойного среднего отита при правильном лечении длится от 5 до 10 дней. После выздоровления обязательно должна проводиться восстановительная и рассасывающая терапия, которую, как правило, назначает врач поликлиники.
Что категорически нельзя делать при отите?
При отите категорически нельзя заниматься самолечением, использовать горячие компрессы или прогревания, так как это может усугубить воспаление и привести к осложнениям. Также не рекомендуется закапывать в ухо лекарства без назначения врача и игнорировать симптомы, требующие медицинского вмешательства.
Как понять, что развивается отит?
Симптомы отита у взрослых. Если развивается наружный отит, пациент жалуется на боли в ухе, отёчность и покраснение ушной раковины. Средний отит характеризуется пульсирующей болью, высокой температурой тела, боль может переходить в челюсть, глаз или висок.
Советы
СОВЕТ №1
При первых признаках двухстороннего отита, таких как боль в ушах, снижение слуха или выделения из уха, немедленно обратитесь к врачу. Ранняя диагностика поможет избежать осложнений и ускорить процесс выздоровления.
СОВЕТ №2
Следите за состоянием своего иммунитета. Укрепление иммунной системы с помощью правильного питания, регулярной физической активности и достаточного сна может снизить риск развития отитов.
СОВЕТ №3
Избегайте переохлаждения и сквозняков, особенно в холодное время года. Носите головные уборы и старайтесь не находиться на улице в условиях низких температур без защиты ушей.
СОВЕТ №4
Если вам назначили антибиотики для лечения отита, обязательно завершите курс, даже если симптомы исчезли. Это поможет предотвратить рецидив и развитие устойчивости бактерий к лекарствам.