Этиология и патогенез
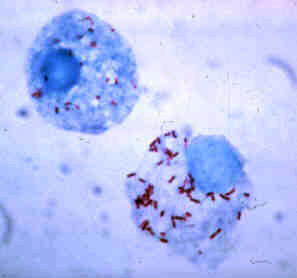
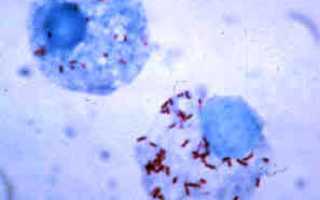
Риккетсии — внутриклеточные паразиты, находящиеся между вирусами и бактериями. Род включает несколько видов с общими морфологическими, физиологическими и патогенетическими характеристиками.
- Риккетсии — мелкие неподвижные микроорганизмы, не образующие спор и капсул. При культивировании они проявляют полиморфизм, принимая формы кокков и палочек. Размножаются поперечным бинарным делением.
- Окрашиваются по Грамму в красный цвет, что указывает на грамотрицательность. В мазках встречаются как поодиночке, так и в скоплениях.
- Патогенность риккетсий связана с производством эндотоксинов и гемолизинов.
- У риккетсий есть типоспецифические термолабильные и термостабильные соматические антигены.
- Паразиты находятся в цитоплазме. В лаборатории размножаются в клеточных культурах или куриных эмбрионах, образуя «бляшки».
- Микробы устойчивы к нагреванию до 50 градусов, охлаждению и высушиванию. Долго сохраняются в экскрементах насекомых, но быстро погибают во влажной среде. Чувствительны к дезинфектантам на основе хлора и антибиотикам группы тетрациклинов.
Основной представитель — риккетсия Провачека, названная в честь чешского ученого, открывшего этот микроорганизм.
Патогенетические этапы процесса:
- Проникновение риккетсий в организм через микротравмы кожи,
- Попадание микробов в кровь и лимфу,
- Размножение в регионарных лимфоузлах,
- Гибель части микробов и выделение эндотоксина,
- Интоксикация,
- Проникновение бактерий в эндотелий сосудов,
- Разрушение эндотелиоцитов и высвобождение риккетсий,
- Вазодилатация капилляров и нарушение микроциркуляции,
- Паралитическая гиперемия и замедление кровотока,
- Образование гиалиновых тромбов в местах паразитирования риккетсий,
- Некротические изменения в стенках сосудов и их закупорка,
- Формирование сыпнотифозных гранулем в сосудах центральной нервной системы, кожи, слизистых оболочек, надпочечников, миокарда и почек,
- Появление соответствующих симптомов.
Специфическая иммунная перестройка способствует выздоровлению и обратному развитию морфологических изменений, что занимает около 4 недель.
Сыпной тиф, вызванный бактериями рода Rickettsia, представляет собой серьезное инфекционное заболевание, которое передается через укусы вшей. Врачи отмечают, что эпидемиология сыпного тифа связана с условиями бедности и антисанитарии, что делает его распространение особенно актуальным в развивающихся странах. Симптомы заболевания включают высокую температуру, головную боль, сыпь и общую слабость. Врачи подчеркивают, что течение болезни может быть тяжелым, особенно без своевременного лечения. Диагностика основывается на клинических проявлениях и серологических тестах. Лечение, как правило, включает антибиотики, такие как доксициклин, которые эффективны при раннем начале терапии. Врачи акцентируют внимание на важности профилактических мер, таких как улучшение санитарных условий и контроль за популяцией вшей, чтобы предотвратить вспышки заболевания.

Эпидемиология
Заболевание возникает при контакте человека с носителями вируса. Инфекция передается через кровососущих насекомых. Выделяют два типа тифа: эпидемический и эндемический. Первый тип передается платяными или головными вшами, второй – иксодовыми клещами.
После укуса инфицированного человека насекомое становится опасным в течение недели. Риккетсии проникают в кишечник паразита, размножаются и накапливаются в эпителиальных клетках. При присасывании к коже насекомое испражняется, выделяя слизь, вызывающую зуд. Здоровый человек, расчесывая место укуса, может втереть в рану испражнения. Это основной способ передачи риккетсий. Через 2-3 недели кишечник насекомого закупоривается, что приводит к его саморазрушению.
Заражение возможно и аэрозольным путем, когда люди вдыхают высохшие фекалии вшей или клещей с пылью. Риккетсии оседают на слизистой дыхательных путей и начинают размножаться. Контактный путь передачи включает попадание риккетсий на конъюнктиву. Известны случаи заражения через переливание крови от доноров.
К сыпному тифу высокая восприимчивость; он может поразить людей независимо от пола, возраста или социального статуса. В группе риска находятся работники транспорта, бань, прачечных, дезинфекторы и медицинские работники. Основным фактором, способствующим заболеванию, является нарушение санитарных условий, что часто происходит в условиях войн, социальных кризисов и чрезвычайных ситуаций. Распространению инфекции содействуют педикулез, миграция населения и отсутствие централизованного водоснабжения.
Заболевание склонно к рецидивам. При ослаблении иммунной системы активизируются риккетсии, оставшиеся после неполного выздоровления. Повторное развитие сыпного тифа называется «болезнью Брилля».
| Характеристика | Описание | Примечания |
|---|---|---|
| Возбудитель | Rickettsia prowazekii (риккетсия Провачека) | Грам-отрицательная облигатная внутриклеточная бактерия |
| Переносчик | Платяная вошь (Pediculus humanus humanus) | Заражение происходит через фекалии вши, попадающие в ранку на коже или слизистую оболочку |
| Резервуар инфекции | Человек | Больные и реконвалесценты могут быть источником инфекции |
| Эпидемиология | Вспышки чаще всего возникают в условиях скученности, плохой санитарии и отсутствия доступа к воде и гигиене. | Заболевание встречается реже, чем раньше, благодаря улучшению санитарных условий. |
| Инкубационный период | 7-14 дней (может варьировать от 5 до 25 дней) | |
| Симптомы (начальная стадия) | Внезапное начало с высокой лихорадкой (до 40°C и выше), головная боль, озноб, мышечные боли, слабость. | Симптомы могут быть неспецифическими и напоминать грипп. |
| Симптомы (разгар болезни) | Продолжительная высокая лихорадка, выраженная головная боль, кожная сыпь (розеолезная, появляется на 4-7 день болезни, чаще на туловище, реже на конечностях), бред, спутанность сознания, тахикардия, гепатоспленомегалия. | Сыпь может быть слабо выражена или отсутствовать. |
| Симптомы (тяжелые случаи) | Энцефалит, менингит, пневмония, острая сердечная недостаточность, кома. | Высокая летальность при отсутствии лечения. |
| Течение болезни | Острое, длительность от нескольких недель до нескольких месяцев. | Возможны рецидивы (возвратный тиф). |
| Диагностика | Серологические методы (РИФ, РСК, ИФА), микроскопия мазков крови. | Диагноз устанавливается на основании клинической картины и лабораторных данных. |
| Лечение | Тетрациклины, хлорамфеникол. | Раннее начало лечения значительно снижает летальность и тяжесть заболевания. |
| Профилактика | Санитарно-гигиенические мероприятия, дератизация, дезинсекция, вакцинация (в отдельных случаях). | Вакцинация эффективна, но не всегда доступна. |
Симптоматика
Сыпной тиф — инфекционное заболевание, проходящее через три стадии: начальную, стадию разгара и реконвалесценции. Симптомы появляются после инкубационного периода, который длится около двух недель.
На начальной стадии возникают признаки интоксикации:
- Лихорадка,
- Головная боль,
- Мышечная боль,
- Бессонница,
- Усталость,
- Слабость,
- Озноб,
- Потливость,
- Жажда,
- Потеря аппетита.
Температура тела повышается до фебрильных значений и может держаться несколько дней с кратковременными снижениями. Состояние пациентов тяжелое. При повторном повышении температуры усиливается интоксикация, появляются рвота, головокружение, повышенная чувствительность, обложенность языка. Сознание затуманивается, кожа лица и шеи гиперемирована, сухая, горячая и отечная, склеры инъецированы. Возможны точечные кровоизлияния в конъюнктиву, небо и глотку. Характерные признаки сыпного тифа — «красные глаза на красном лице» и пятна Киари–Авцына. У пациентов может развиться умеренная гепатоспленомегалия.
Стадия разгара болезни проявляется следующими симптомами:
- Обострение восприятия,
- Раздражительность и беспокойство,
- Заторможенность сознания или эйфория,
- Дезориентация в пространстве и времени,
- Бессвязная речь,
- Гипотензия и тахикардия,
- Одышка,
- Приглушение сердечных тонов,
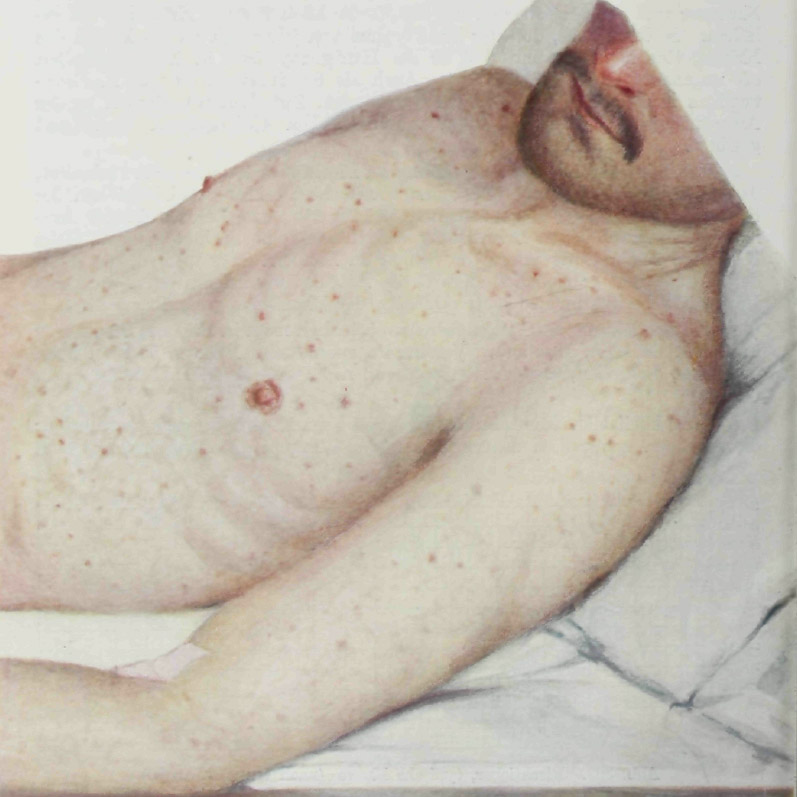
- Густая зудящая сыпь розеолезно-петехиального характера на туловище и конечностях,
- Оранжевая окраска кожи ладоней и стоп – каротиновой ксантохромией,
- Геморрагии на теле после щипка,
- Постоянная или ремиттирующая лихорадка,
- Интенсивная пульсирующая головная боль,
- Синюшность губ, кончика носа и ушей,
- Коричневый налет на языке,
- Гепатолиенальный синдром,
- Запоры и вздутие живота,
- Боль в пояснице,
- Олигурия,
- Отсутствие рефлекса к мочеиспусканию,
- Тремор языка,
- Нарушения речи и мимики,
- Анизокория, нистагм, дисфагия, ослабление зрачковых реакций,
- Менингеальные симптомы.
Сыпь — основной клинический признак заболевания. Она появляется на 4–6 день болезни и указывает на начало стадии разгара. Экзантема имеет петехиально-розеолезный характер. Розеолы — небольшие красные пятна с нечеткими краями, исчезающие при надавливании. Петехии — мелкие геморрагии, располагающиеся на розеолах или чистой коже. Сыпь охватывает туловище и конечности, постепенно покрывая грудь, спину, ягодицы, бедра и голени. Лицо, ладони и стопы остаются чистыми. В процессе выздоровления первыми исчезают розеолы, петехии меняют цвет и исчезают медленнее.
Инфекционные агенты сыпного тифа имеют тропность к эндотелию кровеносных сосудов. При их повреждении развивается тромбогеморрагический синдром, проявляющийся геморрагической сыпью и более крупными кровоизлияниями. В тяжелых случаях возникает тифозный статус, характеризующийся психомоторным возбуждением, повышенной разговорчивостью, нарушением памяти, расстройствами сна и сознания, галлюцинациями и бредом.
На 10-12 день болезни температура начинает нормализоваться, а симптомы интоксикации исчезают. Это приводит к стадии реконвалесценции. У пациентов восстанавливается интерес к окружающему, улучшается сон и аппетит, нормализуется мочеиспускание, размеры печени и селезенки приходят в норму. После выздоровления в течение месяца могут сохраняться симптомы, такие как слабость, апатия, адинамия, сердечно-сосудистые расстройства и эмоциональная нестабильность.
У детей сыпной тиф протекает легче, и выздоровление происходит быстрее. Признаки интоксикации часто сопровождаются катаральными и диспепсическими проявлениями. Характерная сыпь может отсутствовать. У детей сыпной тиф обычно имеет легкое или средне тяжелое течение и не приводит к опасным для жизни осложнениям. Летальность в таких случаях практически не наблюдается.
Сыпной тиф — это острое инфекционное заболевание, вызываемое бактериями риккетсиями, которые передаются через укусы вшей. Эпидемиология болезни показывает, что вспышки чаще всего происходят в условиях переполненности и плохих санитарных условиях, что делает её особенно актуальной в регионах с низким уровнем жизни. Симптомы начинаются с высокой температуры, головной боли и общего недомогания, затем появляются характерные высыпания на коже. Течение болезни может быть тяжелым, особенно без своевременного лечения. Диагностика основывается на клинических проявлениях и лабораторных тестах, таких как серологические исследования. Лечение включает антибиотики, которые эффективны при раннем начале терапии. Профилактика заключается в улучшении санитарных условий и борьбе с вшами.

Диагностические мероприятия
Диагностика сыпного тифа на ранних этапах сложна из-за отсутствия характерной экзантемы и общих симптомов интоксикации. Важную роль играет эпидемиологический анамнез, особенно во время вспышек.
Лабораторная диагностика заболевания:
- Общий анализ крови и мочи — выявляются признаки бактериального воспаления и интоксикации: увеличение нейтрофилов, снижение эозинофилов, лимфоцитов, эритроцитов и тромбоцитов, а также повышение скорости оседания эритроцитов (СОЭ). Эти результаты неспецифичны и не дают достаточной информации.
- Анализ ликвора — наблюдается лимфоцитарный цитоз.
- Биохимический анализ крови (БАК) — выявляется гипопротеинемия и нарушение соотношения альбуминов и глобулинов.
- Серологические исследования — проводятся реакции РНГА, РНИФ, РСК для определения антител к риккетсиям. Эти методы просты, недороги, обладают хорошей специфичностью и высокой чувствительностью. Диагностическим считается титр 1:160 и выше.
- Иммуноферментный анализ — позволяет обнаружить иммуноглобулины М и G, что указывает на начальную стадию острого процесса или хронизацию инфекции.
Для более детального изучения состояния органов применяются аппаратные методы, такие как ЭКГ, УЗИ, ЭЭГ и рентгенография легких.
Лечебный процесс
Лечение сыпного тифа комплексное и проводится в инфекционном стационаре. Пациента помещают в изолированный бокс. Медикаментозная терапия включает препараты для устранения причины заболевания и облегчения симптомов. Больным необходим строгий постельный режим на 7 дней и тщательный уход для предотвращения пролежней.
- Этиотропная антибактериальная терапия включает антибиотики из группы тетрациклинов и хлорамфеникола. Наиболее эффективны «Доксициклин» и «Левомицетин», которые улучшают состояние пациентов на 2-3 день. Антибиотики назначаются на весь период лихорадки и еще на два дня после ее окончания.
- Дезинтоксикационное лечение включает внутривенное введение коллоидных и кристаллоидных растворов, а также прием диуретиков.
- В зависимости от проявлений инфекции назначаются сердечные гликозиды, транквилизаторы, сосудистые препараты, обезболивающие, снотворные, жаропонижающие, антигистаминные и успокаивающие средства.
- Если антибиотики не дают результата и состояние пациента ухудшается, применяются кортикостероиды, такие как «Преднизолон» и «Гидрокортизон».
- Витаминотерапия включает поливитаминные комплексы с витаминами С, Р и другими для укрепления сосудистых стенок.
- Антикоагулянты, такие как «Гепарин», предотвращают тромбозы и эмболии, особенно у пожилых пациентов.
Пациенты с сыпным тифом находятся под постоянным контролем медицинского персонала. Внезапное появление бреда, сильного возбуждения и неадекватного поведения может указывать на прогрессирование заболевания и опасные осложнения.

Прогнозирование и предупреждение
Прогноз заболевания положительный. При своевременном и правильно подобранном курсе антибиотиков инфекция лечится. Смертельные исходы чаще всего связаны с недостаточной или запоздалой медицинской помощью.
К осложнениям сыпного тифа относятся:
- Токсический шок,
- Хронические нарушения сердечно-сосудистой системы,
- Воспалительные процессы или инфаркт миокарда,
- Тромбоэмболия легочной артерии,
- Менингиты и менингоэнцефалиты,
- Повторное бактериальное заражение,
- Гломерулонефрит,
- Тромбофлебит,
- Эндартериит,
- Гангрена конечностей,
- Психоз,
- Полирадикулоневрит,
- Коллапс.
Профилактика инфекции включает специфические, экстренные и неспецифические меры.
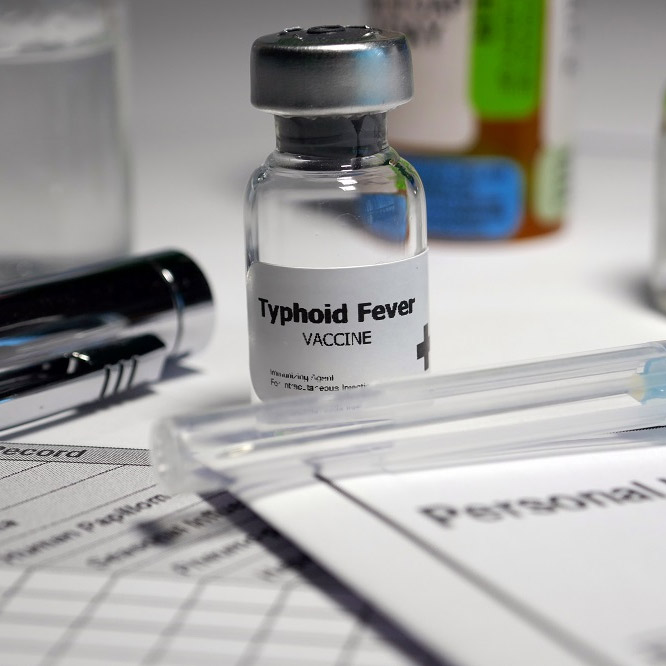
- Вакцинация рекомендуется для людей, контактировавших с инфицированными или проживающих в неблагополучных зонах. Существуют убитые и ослабленные живые вакцины. Иммунизация проводилась в период высокой заболеваемости тифом, но сейчас утратила актуальность благодаря антибиотикам и низкому уровню заболеваемости.
- Экстренные меры включают антибиотики тетрациклинового ряда при высокой вероятности заражения.
- Неспецифические мероприятия направлены на предотвращение сыпного тифа: уничтожение вшей и клещей; раннее выявление заболевших и их изоляция; дезинфекция патогенных биологических агентов; ликвидация очагов риккетсиоза.
Вопрос-ответ
Какой возбудитель возбудителя сыпного тифа?
Сыпной тиф вызывают два типа бактерий: Rickettsia typhi и Rickettsia prowazekii. Rickettsia typhi вызывает эндемический, или мышиный, тиф. Эндемический тиф редко встречается в США. Он обычно встречается в регионах с низким уровнем гигиены и низкой температурой.
Эпидемический сыпной тиф возбудитель?
Эпидемический сыпной тиф вызывается Rickettsia prowazekii. Симптомами являются высокая температура, сохраняющаяся на протяжении длительного времени, сильная головная боль и макуло-папулезная сыпь.
Советы
СОВЕТ №1
Обратите внимание на профилактику: соблюдайте правила личной гигиены и избегайте контакта с потенциальными носителями инфекции, такими как блохи и вши. Регулярная стирка одежды и постельного белья поможет снизить риск заражения.
СОВЕТ №2
При появлении первых симптомов, таких как высокая температура, головная боль и сыпь, немедленно обратитесь к врачу. Ранняя диагностика и лечение значительно увеличивают шансы на быстрое выздоровление.
СОВЕТ №3
Следите за эпидемиологической ситуацией в вашем регионе, особенно если вы планируете поездки в районы с высоким риском распространения сыпного тифа. Информированность о вспышках поможет вам принять необходимые меры предосторожности.
СОВЕТ №4
Если вы работаете в условиях повышенного риска (например, в медицинских учреждениях или в условиях гуманитарной помощи), обязательно проходите регулярные медицинские осмотры и вакцинацию, если это возможно.