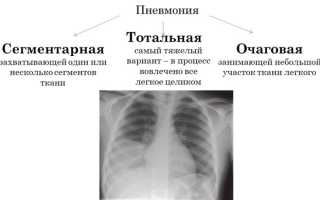
Причины сегментарной пневмонии
Сегментарная пневмония — инфекционное заболевание, вызванное:
- Вирусами, которые могут вызывать воспаление или способствовать бактериальным инфекциям;
- Бактериями;
- Грибами.
Заражение чаще происходит вне медицинских учреждений, поэтому эту форму пневмонии называют внебольничной.
Сегментарное воспаление легких, как справа, так и слева, обычно вызывается микробами. Наиболее распространенные возбудители: пневмококк, гемофильная палочка, стафилококки, стрептококки и клебсиелла. Атипичная пневмония может быть вызвана хламидиями, микоплазмами и легионеллами. Вирусы, такие как аденовирус, вирус гриппа и респираторно-синтициальный вирус, также могут вызывать воспаление. Иногда выявляют сразу несколько видов микроорганизмов.
Пневмония не всегда возникает из-за аэрогенного попадания возбудителя через дыхательные пути. Существуют и другие способы проникновения инфекции в легочную ткань:
- Аспирация — вдыхание инфицированной слизи из носоглотки или содержимого желудка у пациентов в лежачем положении или в коме;
- Через кровь из других органов и тканей с очагами инфекции.
Возбудители сегментарной пневмонии распространены, но не все, кто с ними контактирует, заболевают. Это связано с предрасполагающими факторами, увеличивающими риск заболевания:
- Нарушения иммунной системы, предрасположенность к гиперергическим реакциям;
- Иммунодефицитные состояния;
- Экссудативно-катаральный диатез у детей;
- Курение;
- Хронические воспалительные заболевания органов дыхания (например, бронхит);
- Переохлаждение.
Сегментарная пневмония представляет собой воспаление легочной ткани, затрагивающее отдельные сегменты легких. Врачи отмечают, что основными возбудителями заболевания являются бактерии, такие как Streptococcus pneumoniae и Haemophilus influenzae, а также вирусы. Клинические проявления могут варьироваться от легкой одышки и кашля до высокой температуры и болей в груди. Для диагностики врачи используют рентгенографию и компьютерную томографию, что позволяет точно определить локализацию воспалительного процесса. Лечение, как правило, включает антибиотикотерапию, а в тяжелых случаях может потребоваться госпитализация. Важно также учитывать сопутствующие заболевания, которые могут осложнять течение пневмонии. Врачи подчеркивают необходимость ранней диагностики и адекватного лечения для предотвращения серьезных осложнений.

Как проявляется сегментарная пневмония?
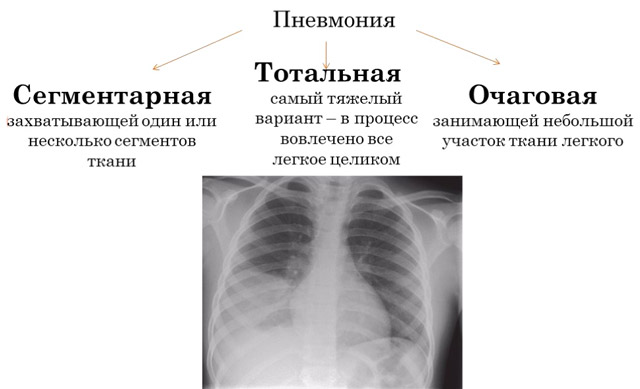
Сегментарная пневмония возникает в определенном сегменте легкого, который имеет конусовидную форму, собственный бронх и отдельную ветвь легочной артерии. Каждое легкое состоит из множества сегментов: в правом — 10, в левом — 9. При воспалении сегмента он спадается, уплотняется, пропитывается экссудатом и теряет воздух.
Часто воспаление легочной ткани сопровождается локальным бронхитом, при котором в бронхе скапливается слизисто-гнойное отделяемое, а его стенка воспаляется. Локальный сегментарный бронхит может привести к очаговой пневмонии. Наиболее распространена правосторонняя сегментарная пневмония, реже встречается двусторонняя полисегментарная.
Правосторонняя локализация пневмонии объясняется тем, что через более широкий правый бронх инфицированный воздух быстрее проникает в легкие. Левосторонняя сегментарная пневмония может маскировать такие заболевания, как рак легкого или туберкулез, и чаще наблюдается у детей.
Сегментарная пневмония обычно начинается остро:
- Температура тела повышается (до 39 градусов и выше);
- Увеличиваются симптомы интоксикации, усиливается слабость и сонливость, возможны состояния возбуждения;
- Сильная потливость;
- Боли в мышцах и головная боль;
- Учащение дыхания и пульса.
Эти симптомы характерны для взрослых.У детей на фоне лихорадки и интоксикации могут наблюдаться нарушения сознания и судороги. К третьему дню заболевания появляется кашель, усиливаются боли в груди и области эпигастрия. При поражении нескольких сегментов или обоих легких могут проявляться признаки дыхательной недостаточности — одышка и цианоз.
При пневмонии возникает серьезная интоксикация из-за большого количества микробных токсинов и продуктов воспалительной реакции, а также разрушенных тканей. Токсины быстро распространяются по организму, вызывая отравление.
Своевременная диагностика и адекватное лечение позволяют устранить симптомы в течение полутора-двух недель. Рентгенологические признаки воспаления исчезают через 2-3 недели. При затяжном течении пневмония может длиться до трех месяцев.
Неэффективное лечение или его отсутствие могут привести к осложнениям не только в легких, но и в других органах. Возможны:
- Хроническая пневмония, продолжающаяся более 3 месяцев;
- Образование рубцов на месте воспаленного сегмента;
- Бронхоэктазы — локальное расширение бронхиального просвета с накоплением гнойного содержимого;
- Бронхообструктивный синдром с приступами кашля и свистящими хрипами;
- Воспаление плевры;
- Абсцесс в пораженном сегменте легкого;
- Поражение миокарда токсинами, приводящее к острой сердечной недостаточности;
- Артериальная гипотония, коллапс, шок;
- Поражение нервной системы.
Генерализация воспалительного процесса наиболее вероятна у людей с иммунодефицитом, системными заболеваниями соединительной ткани, а также у пациентов, получающих лечение цитостатиками или глюкокортикостероидами. При распространении инфекции в другие органы и образовании вторичных очагов гнойного воспаления говорят о сепсисе, что может привести к диагностике гнойного нефрита, полиартрита, перитонита, абсцессов в печени и другим осложнениям.
| Аспект | Подробности | Примечания |
|---|---|---|
| Этиология (Причины) | * Бактерии: Streptococcus pneumoniae (наиболее частая), Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, Legionella pneumophila, Pseudomonas aeruginosa и др. * Вирусы: Грипп, аденовирусы, респираторно-синцитиальный вирус и др. * Грибы: Pneumocystis jirovecii (у иммунокомпрометированных), Aspergillus spp. и др. * Микоплазмы: Mycoplasma pneumoniae * Хламидии: Chlamydia pneumoniae |
Часто причиной является сочетание нескольких патогенов. Этиологический фактор определяется с помощью микробиологического исследования мокроты. |
| Проявления (Симптомы) | * Общие: Лихорадка, озноб, слабость, потливость, головная боль, боли в мышцах. * Респираторные: Кашель (может быть продуктивным с мокротой различного характера – от слизистой до гнойной), боль в грудной клетке (при дыхании и кашле), одышка, тахипноэ. * Физикальные: При аускультации – ослабленное дыхание, крепитация, бронхофония, притупление перкуторного звука над пораженным участком. |
Симптомы могут варьировать в зависимости от тяжести заболевания, возраста пациента и сопутствующих заболеваний. |
| Диагностика | * Рентгенография грудной клетки: Выявление очагового затемнения в одном или нескольких сегментах легкого. * Компьютерная томография (КТ) грудной клетки: Более детальная визуализация поражения, позволяет оценить степень поражения и распространение процесса. * Микробиологическое исследование мокроты: Бактериологический посев, ПЦР-диагностика для определения возбудителя и выбора антибиотикотерапии. * Клинический анализ крови: Лейкоцитоз, повышение СОЭ. * Газометрия артериальной крови: Оценка газообмена в легких. |
Диагностические методы выбираются врачом в зависимости от клинической картины и тяжести заболевания. |
| Лечение | * Антибиотикотерапия: Выбор антибиотика зависит от предполагаемого возбудителя и результатов микробиологического исследования. * Симптоматическая терапия: Жаропонижающие, противокашлевые, муколитические средства, ингаляции. * Кислородотерапия: При гипоксемии. * Госпитализация: Показана при тяжелом течении заболевания, развитии осложнений (например, дыхательной недостаточности, абсцесса легкого, плеврита). |
Лечение должно быть комплексным и проводиться под наблюдением врача. Длительность лечения зависит от тяжести заболевания и эффективности терапии. |
Диагностика и лечение сегментарной пневмонии
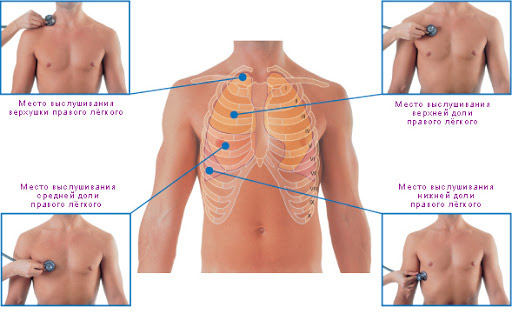
Диагностика сегментарной пневмонии основывается на объективном обследовании пациента, включая аускультацию, перкуссию, инструментальные методы и опрос. Врач уточняет начало болезни, наличие хронических заболеваний, принимаемые лекарства и возможные переохлаждения.
В первые дни заболевания аускультация и перкуссия могут не дать значимой информации. Дыхание может быть жестким или ослабленным, хрипов обычно нет. С увеличением уплотнения легочной ткани и накопления экссудата появляются влажные хрипы и крепитация. При перкуссии над пораженным участком легкого отмечается притупление звука.
Среди общеклинических анализов важны общий и биохимический анализы крови, которые могут показать признаки воспаления:
- Увеличение скорости оседания эритроцитов (СОЭ);
- Лейкоцитоз с сдвигом формулы влево;
- Повышение острофазных белков (С-реактивный белок, серомукоид, сиаловые кислоты и др.);
- Возможное снижение уровня гемоглобина и эритроцитов.
На начальной стадии заболевания заподозрить сегментарную пневмонию можно, сопоставив клинические проявления с данными первичного обследования. Подтверждение диагноза возможно с помощью рентгенографии и компьютерной томографии легких.
На рентгеновском снимке видны треугольные тени, соответствующие пораженному сегменту. Границы затемнений четкие, корни легкого теряют структуру, возможно усиление легочного рисунка. Важно отличить сегментарную пневмонию от туберкулеза, злокачественных опухолей и других форм воспаления легочной ткани, для чего может потребоваться компьютерная томография.
Посев мокроты на питательные среды также важен. Бактериоскопия и посев рекомендуются всем пациентам с подозрением на бактериальную пневмонию, так как они позволяют определить вид возбудителя и его чувствительность к антибиотикам. Мокроту собирают утром в стерильную емкость.
Лечение сегментарной пневмонии должно начинаться сразу после выявления ее признаков на рентгеновском снимке. Основные цели лечения:
- Устранить инфекцию;
- Облегчить симптомы респираторной недостаточности;
- Нейтрализовать токсины;
- Создать условия для рассасывания воспалительной инфильтрации.
При легком и умеренном течении заболевания лечение может проводиться на дому под контролем врача. У детей тяжелое или осложненное течение требует госпитализации.
Этиотропное лечение включает антибактериальные препараты в зависимости от чувствительности микроорганизма. До получения результатов посева применяются антибиотики широкого спектра (пенициллины, фторхинолоны, макролиды, цефалоспорины), которые могут быть заменены при отсутствии улучшения в течение 2-3 дней.
Для обеспечения проходимости дыхательных путей применяются:
- Бронхолитики (например, беродуал);
- Отхаркивающие и муколитические средства (АЦЦ, амброгексал, амброксол);
- Лечебная бронхоскопия с орошением бронхов;
- Ультразвуковые ингаляции щелочными растворами и антисептиками.
Симптоматическое лечение включает:
- Жаропонижающие средства (парацетамол, ибупрофен);
- Антигистаминные препараты (фенкарол, лоратадин, глюкокортикостероиды в тяжелых случаях);
- Седативные средства (валериана, пустырник).
Для уменьшения интоксикации рекомендуется обильное теплое щелочное питье, при необходимости внутривенно вводятся глюкоза и раствор натрия хлорида. Внутривенные инфузии хлорида кальция помогают уменьшить воспаление. При дыхательной недостаточности необходимо вдыхание кислородной смеси (оксигенотерапия).
В период восстановления назначается физиотерапия — УВЧ, электрофорез, ультрафиолетовое облучение, вибромассаж и ручной массаж грудной клетки. Обязательно выполнение дыхательных упражнений для улучшения оттока мокроты.
Прогноз при сегментарной пневмонии серьезный. При адекватном лечении он благоприятен при отсутствии отягчающих факторов. В противном случае возможны осложнения, а в случае сепсиса заболевание может закончиться летальным исходом. При легком и умеренно тяжелом течении выздоровление обычно происходит через три недели. Затяжная и осложненная пневмония чаще наблюдается при вирусном воспалении, позднем начале лечения и у пациентов с тяжелыми сопутствующими заболеваниями.
Профилактика сегментарной пневмонии включает оздоровительные мероприятия: закаливание, физическую активность и полноценное питание. Детям из группы риска и работникам детских учреждений рекомендуется вакцинация против пневмококковой инфекции. В период эпидемий следует минимизировать контакты с больными, избегать скопления людей и при появлении симптомов обращаться за лечением.
В свете недавних событий с коронавирусной инфекцией важно соблюдать меры предосторожности для предотвращения сегментарной пневмонии:
- Частое мытье рук с мылом, использование антисептиков;
- При кашле и чихании прикрывать рот и нос салфеткой;
- Избегать курения и мест, где курят;
- Избегать сквозняков летом и переохлаждения зимой;
- В местах скопления людей в период эпидемии носить маску;
- По назначению врача — иммунотерапия и вакцинация против гриппа;
- Регулярно проветривать помещение и проводить влажную уборку.
Если есть подозрение на пневмонию, следует остаться дома и вызвать врача, не стоит вести ребенка в детский сад или школу. Квалифицированная помощь специалистов обеспечивает быстрое выздоровление, тогда как самолечение может привести к негативным последствиям.
Сегментарная пневмония вызывает множество обсуждений среди медицинских специалистов и пациентов. Многие отмечают, что эта форма воспаления легких часто развивается на фоне вирусных инфекций или ослабленного иммунитета. Симптомы, как правило, включают кашель, одышку и повышенную температуру, что делает диагностику важным этапом. Врачам рекомендуется использовать рентгенографию и компьютерную томографию для точного определения пораженных участков легких. Лечение обычно включает антибиотики, а также поддерживающую терапию, что позволяет ускорить выздоровление. Однако важно помнить, что своевременное обращение к врачу и соблюдение рекомендаций играют ключевую роль в успешном лечении.

Вопрос-ответ

Каковы причины сегментарной пневмонии?
Факторы риска развития сегментарной пневмонии. Возбудителями болезни могут быть вирусы, грибы, бактерии, гельминты и пневмоцисты. В основном это микроорганизмы, которые находятся в верхних дыхательных путях. Наиболее распространённые возбудители: стрептококк (Streptococcus pneumoniae) — 30–50 %.
Что такое сегментарная пневмония?
Сегментарная пневмония – отграниченное воспаление, охватывающее легочную ткань в границах одного или нескольких анатомических сегментов. Сегментарной пневмонией чаще болеют дети дошкольного возраста, однако заболевание может поражать и детей других возрастных групп, и даже взрослых.
Основные методы диагностики пневмонии?
Основные методы диагностики пневмонии включают клинический осмотр пациента, анализ анамнеза, рентгенографию грудной клетки для выявления инфильтратов, лабораторные исследования, такие как общий анализ крови и микробиологические тесты для определения возбудителя инфекции. Также могут использоваться компьютерная томография и бронхоскопия в сложных случаях.
Каковы причины, симптомы, диагностика и лечение острой пневмонии?
Острая пневмония может быть вызвана инфекциями (бактериальными, вирусными или грибковыми), вдыханием инородных тел или химических веществ. Симптомы включают кашель, одышку, боль в груди, лихорадку и общее недомогание. Диагностика основывается на клиническом осмотре, рентгенографии грудной клетки и лабораторных анализах (например, анализы крови и мокроты). Лечение обычно включает антибиотики для бактериальной пневмонии, противовирусные препараты для вирусной и поддерживающую терапию, такую как кислородная поддержка и противовоспалительные средства.
Советы
СОВЕТ №1
Обратите внимание на симптомы: при первых признаках сегментарной пневмонии, таких как кашель, одышка, высокая температура и боли в груди, немедленно обратитесь к врачу. Ранняя диагностика значительно увеличивает шансы на успешное лечение.
СОВЕТ №2
Следите за своим иммунитетом: поддерживайте здоровье с помощью сбалансированного питания, регулярной физической активности и достаточного количества сна. Сильный иммунитет помогает предотвратить развитие инфекций, включая пневмонию.
СОВЕТ №3
Не пренебрегайте вакцинацией: вакцинация против гриппа и пневмококковой инфекции может снизить риск развития сегментарной пневмонии. Обсудите с врачом, какие прививки вам нужны, особенно если у вас есть хронические заболевания.
СОВЕТ №4
Следуйте рекомендациям врача: если вам поставили диагноз сегментарной пневмонии, строго придерживайтесь назначенного лечения и не прекращайте прием антибиотиков без консультации с врачом, даже если симптомы исчезли.