Возбудитель и пути передачи
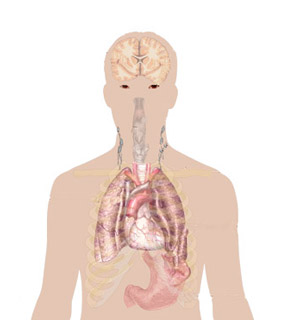
Основной причиной мононуклеоза является вирус Эпштейна-Барр, относящийся к ДНК-содержащим вирусам 4-го типа из семейства герпесвирусов. Этот вирус проникает в В-лимфоциты человека через специфические рецепторы, встраивая свою ДНК в их генетический материал. Это нарушает структуру клетки, увеличивая вероятность мутаций и развития злокачественных опухолей в лимфатической системе. Вирус играет важную роль в возникновении лимфомы Беркитта, хождскинской лимфомы, назофарингеальной карциномы, а также карциномы печени, слюнных желез, вилочковой железы и органов дыхательной и пищеварительной систем.
Вирус представляет собой молекулу ДНК, заключенную в белковую оболочку (капсид), окруженную мембраной из клеточной оболочки, в которой он собран. Эти структуры являются специфическими антигенами, на которые организм реагирует, вырабатывая антитела. Антитела используются для диагностики инфекции, определения ее стадии и контроля за выздоровлением. Вирус Эпштейна-Барр содержит четыре ключевых антигена:
- EBNA (Epstein-Barr nuclear antigen) – находится в ядре вируса и является частью его генетической информации;
- EA (early antigen) – ранний антиген, состоящий из белков вирусного матрикса;
- VCA (Viral capsid antigen) – белки капсида вируса;
- LMP (latent membrane protein) – белки вирусной мембраны.
Человеческий организм с инфекционным мононуклеозом является источником возбудителя. Вирус имеет низкую заразность, поэтому для передачи необходим длительный и близкий контакт. У детей чаще всего наблюдается воздушно-капельный и контактный путь передачи через игрушки и предметы, сильно загрязненные слюной. У подростков и взрослых вирус передается через поцелуи или половые контакты. Восприимчивость к возбудителю высока, и большинство людей при первом заражении заболевают инфекционным мононуклеозом. Однако более 50% случаев протекают бессимптомно или в легкой форме, что может привести к незнанию о перенесенной инфекции.
Внешняя среда неблагоприятна для вируса Эпштейна-Барр: он погибает при высушивании, воздействии солнечных лучей и дезинфицирующих средствах. Внутри организма вирус может сохраняться на протяжении всей жизни, интегрируясь в ДНК В-лимфоцитов. Существует гемоконтактный путь передачи, возможный при переливании крови, пересадке органов или инъекционном употреблении наркотиков. Вирус формирует стойкий пожизненный иммунитет, что означает, что повторные случаи болезни являются реактивацией латентного возбудителя, а не новым заражением.
Врачи отмечают, что мононуклеоз, вызываемый вирусом Эпштейна-Барр, чаще всего передается через слюну, что делает его распространенным среди подростков и молодых людей. Основные признаки заболевания включают высокую температуру, боль в горле, увеличение лимфатических узлов и усталость. Течение болезни может варьироваться от легкой формы до более серьезных осложнений, таких как увеличение селезенки. Для диагностики врачи используют клинический осмотр и серологические тесты, которые помогают выявить специфические антитела. Лечение, как правило, симптоматическое и включает покой, обильное питье и, при необходимости, жаропонижающие средства. Важно избегать физической активности, чтобы предотвратить разрыв селезенки. Врачи подчеркивают, что своевременная диагностика и адекватное лечение способствуют быстрому выздоровлению.

Механизм развития болезни
Вирус Эпштейн-Барра проникает в организм через слюну, попадая на слизистую ротовой полости и прикрепляясь к клеткам эпителия. Вирусные частицы перемещаются в слюнные железы и иммунные клетки — лимфоциты, макрофаги и нейтрофилы — и начинают размножаться. При накоплении вируса и заражении новых клеток активируются механизмы иммунного ответа. Т-киллеры уничтожают инфицированные лимфоциты, что приводит к выбросу биологически активных веществ и вирусных частиц в кровь. Это вызывает повышение температуры и токсическое поражение печени, что приводит к первым симптомам заболевания.
Вирус Эпштейн-Барра ускоряет рост В-лимфоцитов, что приводит к их пролиферации и превращению в плазматические клетки. Эти клетки производят иммуноглобулины, активируя Т-супрессоры, которые подавляют избыточную пролиферацию В-лимфоцитов. Это нарушает процесс их созревания и приводит к увеличению мононуклеаров — незрелых В-лимфоцитов, что является признаком инфекционного мононуклеоза.
Патологический процесс вызывает увеличение лимфоузлов, где происходит синтез и развитие лимфоцитов. В небных миндалинах возникает воспалительная реакция, напоминающая ангину. Изменения слизистой могут варьироваться от рыхлости до язв и налета. Вирус подавляет иммунный ответ благодаря белкам, синтезируемым его ДНК, в то время как инфицированные клетки выделяют вещества, инициирующие воспаление. Это приводит к увеличению антител к вирусу и интерферона.
Большая часть вирусных частиц выводится из организма, однако В-лимфоциты с встроенной ДНК вируса остаются на всю жизнь, передавая ее дочерним клеткам. Вирус изменяет количество синтезируемых лимфоцитом иммуноглобулинов, что может вызвать аутоиммунные процессы и атопические реакции. Хронический мононуклеоз с рецидивами формируется из-за недостаточного иммунного ответа в острую фазу, что позволяет вирусу уклоняться от атак иммунной системы и сохраняться для обострений заболевания.
| Признак/Аспект | Описание | Дополнительная информация |
|---|---|---|
| Причины | Вирус Эпштейна-Барр (ВЭБ) (чаще всего), другие вирусы (цитомегаловирус, вирус герпеса 6 типа) | Инфекция передается через слюну (поцелуи, общие предметы), реже – через кровь или другие жидкости организма. |
| Признаки (ранние) | Усталость, слабость, головная боль, боль в горле, лихорадка, увеличение лимфатических узлов | Симптомы могут быть неспецифическими и напоминать другие инфекционные заболевания. |
| Признаки (поздние) | Увеличение печени и селезенки (гепатоспленомегалия), сыпь, ангина, желтуха (в редких случаях) | Развитие этих симптомов указывает на более тяжелое течение заболевания. |
| Течение болезни | Острое, длится от нескольких недель до нескольких месяцев. | В большинстве случаев мононуклеоз проходит самостоятельно. |
| Диагностика | Анализ крови (лейкоцитоз, лимфоцитоз, атипичные лимфоциты), серологическое исследование на антитела к ВЭБ | Дифференциальная диагностика с другими инфекционными заболеваниями. |
| Лечение | Симптоматическое лечение (покой, обильное питье, жаропонижающие средства, обезболивающие) | Антибиотики неэффективны против вирусной инфекции. Избегать интенсивных физических нагрузок во избежание разрыва селезенки. |
| Осложнения (редкие) | Разрыв селезенки, гепатит, анемия, менингит, энцефалит | Необходимость госпитализации при развитии осложнений. |
Клиническая картина
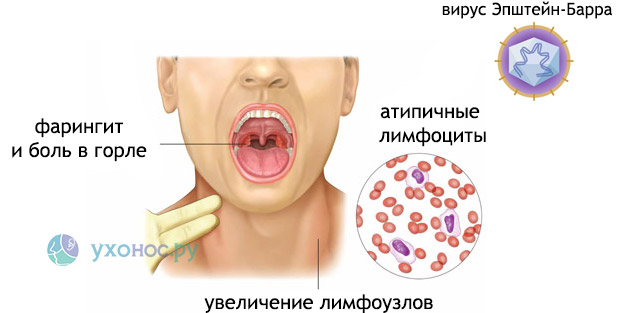
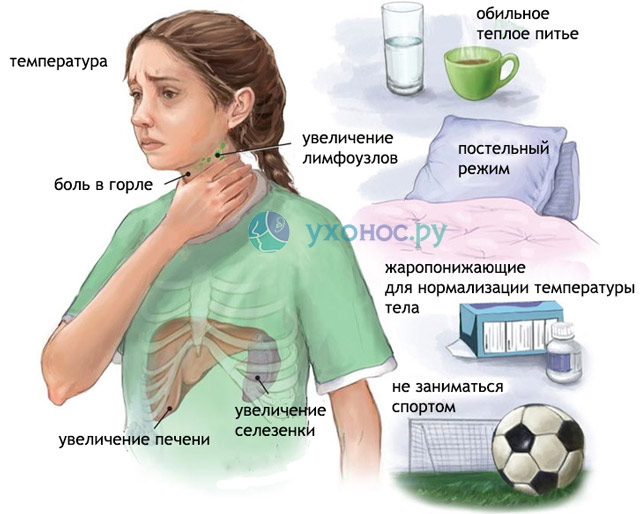
Мононуклеоз имеет циклический характер, и его развитие делится на несколько этапов. Инкубационный период, начинающийся с заражения и заканчивающийся первыми симптомами, длится от 20 до 50 недель. В это время вирус размножается и накапливается для последующей экспансии. Первые признаки заболевания проявляются в продромальном периоде, когда человек ощущает слабость, утомляемость, раздражительность и мышечные боли. Этот этап длится 1-2 недели, после чего наступает острая фаза болезни. Заболевание обычно начинается с резкого повышения температуры до 38-39 градусов Цельсия, болей в горле и увеличения лимфатических узлов.
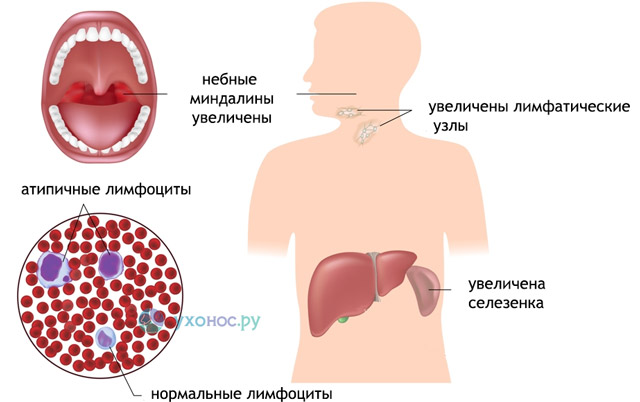
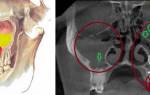
Чаще всего увеличиваются лимфатические узлы шеи, затылка, локтевого сгиба и кишечника. Их размеры варьируются от 1,5 до 5 см, при пальпации наблюдается легкая болезненность. Кожа над лимфоузлами остается неизменной, узлы подвижны и имеют упруго-эластичную консистенцию. Значительное увеличение лимфатических узлов в области кишечника может вызывать боли в животе и нарушения пищеварения. Селезенка также увеличивается, что приводит к боли в левом подреберье, усиливающейся при движении. Обратное развитие лимфоузлов происходит медленно, в течение 3-4 недель после выздоровления, но в некоторых случаях полиаденопатия может сохраняться длительное время.
Температура при мононуклеозе – один из распространенных симптомов. Лихорадка может продолжаться от нескольких дней до 4 недель и часто меняется на протяжении болезни. Обычно температура начинается с 37-38 градусов Цельсия и постепенно повышается до 39-40 градусов Цельсия. Несмотря на выраженность лихорадки, общее состояние больных остается относительно стабильным. Они сохраняют активность, хотя может наблюдаться снижение аппетита и повышенная утомляемость. В редких случаях пациенты испытывают такую сильную мышечную слабость, что не могут стоять на ногах, но это состояние обычно длится не более 3-4 дней.
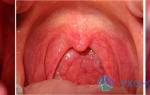
Другим постоянным признаком мононуклеоза являются ангиноподобные изменения в ротоглотке. Небные миндалины могут увеличиваться до такой степени, что перекрывают просвет зева. На их поверхности появляется налет бело-серого цвета в виде островков или полосок, что сопровождается болью в горле и повышением температуры. Увеличивается носоглоточная миндалина, что затрудняет носовое дыхание и вызывает храп во сне. Задняя стенка глотки становится зернистой, слизистая гиперемирована и отечна. Если отек затрагивает голосовые связки, может возникнуть осиплость голоса.
Поражение печени при мононуклеозе может проявляться как бессимптомно, так и с желтухой. Печень увеличивается, выступая на 2,5-3 см из-под реберной дуги, становится плотной и чувствительной при пальпации. Боли в правом подреберье не зависят от приема пищи и усиливаются при физической активности. Пациент может заметить легкое пожелтение склер и изменение оттенка кожи на лимонно-желтый, но эти изменения обычно кратковременны.
Инфекционный мононуклеоз у беременных женщин чаще всего является реактивацией вируса Эпштейн-Барра, что связано с снижением иммунной защиты. Заболеваемость возрастает к концу беременности и составляет около 35% среди будущих матерей. Болезнь проявляется лихорадкой, увеличением печени, ангиной и реакцией лимфатических узлов. Вирус может проникать через плаценту и поражать плод, но инфекция у плода развивается редко и обычно проявляется патологиями глаз, сердца или нервной системы.
Сыпь при мононуклеозе появляется на 5-10 день болезни и в 80% случаев связана с приемом ампициллина. Она имеет пятнисто-папулезный характер, элементы сыпи ярко-красного цвета располагаются на коже лица, туловища и конечностей. Сыпь сохраняется около недели, после чего бледнеет и исчезает.
Мононуклеоз у детей часто протекает бессимптомно или с неявной клинической картиной, напоминающей ОРВИ. Заболевание опасно для малышей с врожденным иммунодефицитом или атопическими реакциями. В первом случае вирус усугубляет недостаточность иммунной защиты, во втором – усиливает проявления диатеза и может стать провоцирующим фактором для развития опухолей иммунной системы.
Мононуклеоз, часто называемый “болезнью поцелуев”, вызывает вирус Эпштейна-Барр. Люди отмечают, что основными признаками являются высокая температура, усталость, боль в горле и увеличение лимфатических узлов. Симптомы могут проявляться постепенно, и многие не сразу связывают их с заболеванием. Течение болезни обычно длится от нескольких недель до нескольких месяцев, и в большинстве случаев она проходит самостоятельно. Диагностика включает анализ крови на наличие специфических антител и общий анализ. Лечение в основном симптоматическое: важно соблюдать постельный режим, пить много жидкости и при необходимости принимать жаропонижающие средства. Важно помнить, что при наличии серьезных симптомов следует обратиться к врачу для исключения осложнений.

Классификация
Инфекционный мононуклеоз классифицируется по степени тяжести на:
-
Легкая форма – интоксикация отсутствует или длится до 5 дней. Температура не превышает 38°C и держится до 5 суток. Ангина катаральная, возможны единичные налеты на миндалинах, сохраняющиеся не более 3 дней. Увеличиваются только шейные лимфоузлы до 1,5 см. Печень выступает из-под реберной дуги не более чем на 1,5 см. Выздоровление происходит за 2 недели.
-
Средняя форма – интоксикация умеренная, длится до недели. Температура достигает 38,5°C и сохраняется до 8 дней. Небные миндалины увеличены, но не закрывают зев. На них бело-серый налет в виде полосок, ангина длится до 6 дней. Шейные лимфоузлы увеличиваются цепочкой, вовлекаются внутрибрюшные лимфоузлы до 2,5 см. Печень выступает не более чем на 2,5 см. Возможны осложнения, полное выздоровление через 3-4 недели.
-
Тяжелая форма – интоксикация выражена значительно и длится более 8 дней. Темпера
Диагностика
Диагностика и лечение инфекционного мононуклеоза проводит врач-инфекционист. Специалист опирается на:
- Жалобы – длительная лихорадка, ангиноподобные изменения в горле, увеличение лимфатических узлов;
- Эпиданамнез – бытовой или половой контакт с человеком с высокой температурой, переливание крови или трансплантация органов за полгода до заболевания;
- Клинический осмотр – покраснение зева, налеты на миндалинах, увеличение лимфоузлов, печени и селезенки;
- Лабораторные исследования – основной признак поражения вирусом Эпштейн-Барра – значительное количество (более 10% от общего числа лейкоцитов) мононуклеаров в крови. Это дало название болезни – мононуклеоз, и до появления современных методов диагностики было основным критерием.
Сейчас существуют более точные методы диагностики, позволяющие установить диагноз даже при нехарактерных клинических проявлениях:
- ПЦР-диагностика – выделение ДНК возбудителя из слюны, биоптата лимфоузлов или крови;
- ИФА-диагностика – выявление специфических противовирусных антител в крови.
Анализируя соотношение антител к белкам вируса, врач может определить стадию заболевания и выяснить, произошла ли первичная инфекция, рецидив или реактивация:
- Острый период мононуклеоза – появление IgM к VCA (с первых дней, сохраняются 4-6 недель), IgG к EA (появляются с первых дней, сохраняются в небольшом количестве на всю жизнь), IgG к VCA (появляются после IgM к VCA и сохраняются пожизненно).
- Период выздоровления – отсутствие IgM к VCA, появление IgG к EBNA, снижение уровня IgG к EA и IgG к VCA.
Высокий (более 60%) уровень авидности IgG к вирусу Эпштейн-Барра подтверждает наличие острого процесса или его реактивацию.
В общем анализе крови наблюдается лейкоцитоз с увеличением доли лимфоцитов и моноцитов до 80-90% от общего числа лейкоцитов, а также ускорение СОЭ. Биохимический анализ крови показывает поражение клеток печени – повышение уровня АЛТ, АСТ, ГГТП и ЩФ, а также увеличение непрямого билирубина при желтухе. Увеличение общего белка плазмы связано с избыточной продукцией мононуклеарами различных иммуноглобулинов.
Методы визуализации (УЗИ, КТ, МРТ, рентген) позволяют оценить состояние лимфатических узлов в брюшной полости, печени и селезенки.

Лечение
Лечение мононуклеоза обычно проходит амбулаторно при легком течении. Пациенты с умеренными и тяжелыми формами подлежат госпитализации в инфекционные стационары, также это может быть необходимо по эпидемиологическим причинам, например, в условиях скученности (общежития, казармы, детские дома). Прямых медикаментов против вируса Эпштейн-Барра не существует, поэтому терапия направлена на облегчение состояния, поддержку иммунной системы и предотвращение осложнений.
В остром периоде мононуклеоза пациентам рекомендуется соблюдать покой, придерживаться постельного режима и пить много теплых напитков (морс, некрепкий чай, компот). Важна легкоусвояемая диета. Для предотвращения бактериальных осложнений необходимо полоскать горло 3-4 раза в день антисептиками (хлоргексидин, фурациллин, отвар ромашки). Физиотерапия (ультрафиолет, магнитотерапия, УВЧ) не применяется, так как может активировать иммунитет, и возможна только после нормализации лимфатических узлов.
Среди медикаментов назначаются:
- Противовирусные препараты, способствующие выработке интерферона (циклоферон, тилорон), противопоказаны беременным.
- Интерферон альфа человека для повышения иммунной защиты.
- Жаропонижающие средства (НПВС) для нормализации температуры (ибупрофен, нимесулид).
- Антибиотики при тяжелых и умеренных формах для предотвращения бактериальных осложнений (цефтриаксон, азитромицин).
- Глюкокортикоиды, снижающие температуру и подавляющие пролиферацию иммунных клеток (преднизолон, дексаметазон).
- Дезинтоксикационные растворы для внутривенного введения (физраствор, декстроза).
- Противогрибковые препараты при грибковых осложнениях (флуконазол, нистатин).
Лечение беременных направлено на устранение симптомов с использованием безопасных для плода препаратов:
- Интерферон человека в ректальных свечах;
- Фолиевая кислота;
- Витамины Е и группы В;
- Троксевазин в капсулах;
- Препараты кальция (кальция оротат, кальция пантотенат).
Курс лечения длится от 15 до 30 дней. После перенесенного мононуклеоза пациент должен находиться под наблюдением терапевта в течение 12 месяцев. Каждые три месяца проводится лабораторный контроль (общий и биохимический анализ крови, при необходимости – определение антител к вирусу Эпштейн-Барра).
Осложнения болезни
Развиваются редко, но могут иметь серьезные последствия:
- Аутоиммунная гемолитическая анемия;
- Менингоэнцефалит;
- Синдром Гийена-Барре;
- Психоз;
- Поражение периферической нервной системы: полиневрит, паралич черепно-мозговых нервов, парез мимических мышц;
- Миокардит;
- Разрыв селезенки (чаще у детей).
Специфическая профилактика (вакцинация) не разработана, поэтому для предотвращения заражения рекомендуется: закаливание, прогулки на свежем воздухе, регулярное проветривание помещений и сбалансированное питание. Важно своевременно лечить острые инфекции, чтобы снизить риск их перехода в хроническую форму и возникновения серьезных осложнений.
Вопрос-ответ
Какие таблетки пьют при мононуклеозе?
При лечении больных инфекционным мононуклеозом используют противовирусные (ацикловир, ганцикловир, видарабин) и антибактериальные (макролиды, цефалоспорины, пенициллин и др.).
Можно ли вылечить мононуклеоз дома?
Больных с лёгким и среднетяжёлым течением болезни лечат на дому. При более тяжёлом течении необходимо стационарное лечение. Необходимость постельного режима определяется выраженностью интоксикации.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Мононуклеоз может проявляться различными признаками, такими как высокая температура, усталость, боль в горле и увеличение лимфатических узлов. Если вы заметили у себя эти симптомы, не откладывайте визит к врачу для диагностики.
СОВЕТ №2
Следите за своим состоянием. При мононуклеозе важно соблюдать режим отдыха и избегать физической активности, особенно в первые недели болезни. Это поможет вашему организму быстрее восстановиться и предотвратить возможные осложнения.
СОВЕТ №3
Пейте много жидкости. Увлажнение организма играет ключевую роль в процессе выздоровления. Употребление достаточного количества воды, травяных чаев и бульонов поможет поддерживать уровень энергии и облегчить симптомы, такие как боль в горле.
СОВЕТ №4
Следуйте рекомендациям врача. Лечение мононуклеоза может включать в себя не только медикаментозную терапию, но и изменение образа жизни. Обязательно придерживайтесь всех указаний специалиста, чтобы ускорить процесс выздоровления и избежать рецидивов.