Этиология
Бронхопневмония вызывается инфекцией, проникающей в организм через патогенные микроорганизмы.
- У детей основными возбудителями являются вирусы: гриппа, парагриппа, аденовирусы, коронавирусы, герпес, энтеровирусы и риновирусы.
- Молодежь (20-35 лет) чаще заражается микоплазмами и хламидиями.
- У взрослых основными виновниками являются бактерии: стрептококки и стафилококки.
- У пожилых и онкологических пациентов преобладает грибковая инфекция, вызванная кандидами и аспергиллами.
Эта классификация делит болезнь по возрастным группам.
Бронхопневмония делится на две категории в зависимости от условий возникновения и типа возбудителя: внебольничную и госпитальную.
- Внебольничные бронхопневмонии чаще всего вызываются пневмококками (80% случаев), а также гемофилами, микоплазмами, хламидиями, легионеллами, моракселлами, клебсиеллами и некоторыми энтеробактериями.
- Госпитальная бронхопневмония развивается в течение трех дней после поступления в стационар. Основные возбудители — стафилококки, псевдомонады, кишечная палочка, клебсиелла и протей.
Бронхопневмония является полиэтиологичным заболеванием, на которое влияют различные факторы:
- Курение
- Иммунные недостатки
- Алкоголизм
- Хронические сердечно-сосудистые заболевания
- Длительное применение цитостатиков и гормонов
- Заболевания органов дыхания
- Загрязнение воздуха
- Плохая экологическая обстановка
- Переохлаждение
- Аллергические реакции
- Врожденные аномалии дыхательной системы
- Длительный постельный режим
- Состояния после хирургических вмешательств
- Хронические инфекции (кариес, синуситы, отиты и др.)
- Стресс и неврологические расстройства
- Недостаток витаминов
- Аутоиммунные заболевания
- Травмы грудной клетки
У детей факторы, способствующие развитию бронхопневмонии, включают недоношенность, гипоксию во время беременности, пороки развития, родовые травмы и вертикальную передачу инфекции от матери к плоду.
Врачи отмечают, что бронхопневмония представляет собой серьезное заболевание, которое может развиваться как осложнение вирусных инфекций, особенно у детей и пожилых людей. Течение болезни часто характеризуется острым началом, с повышением температуры, кашлем и затрудненным дыханием. Клинические проявления могут варьироваться от легкой формы до тяжелой, требующей госпитализации.
Диагностика включает физикальное обследование, рентгенографию органов грудной клетки и лабораторные исследования, такие как анализ крови и мокроты. Врачи подчеркивают важность раннего выявления заболевания для предотвращения осложнений. Лечение обычно комплексное и включает антибиотики, противовоспалительные препараты и, в некоторых случаях, кислородотерапию. Специалисты также рекомендуют поддерживающую терапию, такую как обильное питье и постельный режим, что способствует более быстрому выздоровлению пациентов.

Патогенез
Микробы проникают в организм аэрогенно, при контакте с инфицированным человеком, через грязные руки (контактный путь) и гематогенно, когда в организме уже есть хронические инфекционные очаги.
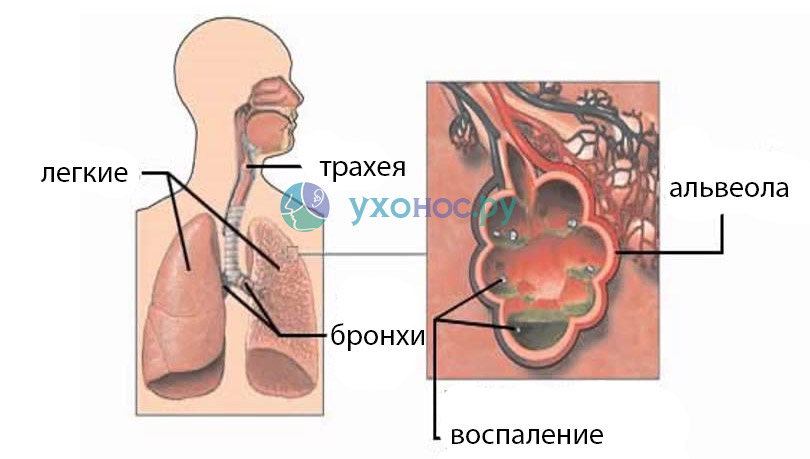
При попадании бактерий и вирусов в ткани бронхов и легких активируется местный иммунный ответ, что вызывает воспаление. Слизистая оболочка бронхов и бронхиол отекает, наполняется кровью, а железистые клетки начинают активно вырабатывать слизь. Бронхопневмония часто сопровождается образованием слизистого экссудата, заполняющего бронхи и альвеолы, поэтому ее также называют катаральной пневмонией.
Воспалительный процесс нарушает дренажную функцию бронхов, что приводит к аспирации инфицированной слизи в более глубокие отделы дыхательной системы. Воспаляются нижние и задние сегменты легких, нарушается микроциркуляция в пораженных тканях, альвеолы заполняются экссудатом и теряют воздушность. Процессы ишемии, активизация перекисного окисления липидов и местная сенсибилизация лежат в основе патологии. Бронхопневмония характеризуется множественными изолированными очагами, затрагивающими одну или несколько долей легких. Пораженные участки имеют серо-желтый цвет и сухую консистенцию. У детей такие очаги часто не разделены и склонны к слиянию.
К группе риска относятся:
- Новорожденные и дети до 3 лет,
- Пожилые люди,
- Пациенты с хроническими заболеваниями легких,
- Лица с сердечными заболеваниями,
- Курильщики с длительным стажем.
Односторонняя бронхопневмония подразумевает воспаление легочной ткани с одной стороны. Очаг поражения с одной стороны связан с накоплением микробов в этой области.
- Правосторонняя бронхопневмония возникает, когда первичный очаг локализуется слева, что связано с анатомическими особенностями: главный правый бронх расположен под углом, способствующим накоплению бактерий в нижних отделах легкого.
- Левосторонняя бронхопневмония часто является осложнением после простуды и может протекать бессимптомно или атипично, что затрудняет диагностику и лечение.
Левосторонняя и правосторонняя бронхопневмонии имеют схожие симптомы и аналогичный механизм развития.
Двусторонняя бронхопневмония, или крупозная, характеризуется поражением, напоминающим крупицы зерна. Сначала воспаляются альвеолярные ацинусы, затем затрагивается вся легочная ткань. Эта форма чаще встречается у детей и имеет тяжелое течение. Без своевременного лечения возможен летальный исход.
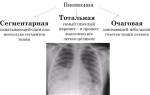
Бронхопневмонии могут быть сегментарными, очагово-сегментарными и очаговыми. Последняя форма наиболее распространена и характеризуется образованием очагов в легочной ткани размером 1 см и более. Все формы заболевания имеют общие патогенетические механизмы.
| Стадия/Аспект бронхопневмонии | Клинические проявления | Диагностические мероприятия |
|---|---|---|
| Развитие (начало) | Постепенное или внезапное начало. Сухой кашель, слабость, недомогание, повышение температуры тела (может быть субфебрильной). Возможно ощущение дискомфорта в грудной клетке. | Опрос пациента, сбор анамнеза. Аускультация легких (возможны сухие хрипы). Общий анализ крови (лейкоцитоз, нейтрофилез). Рентгенография грудной клетки (может быть нормальной на ранних стадиях). |
| Развитие (прогрессирование) | Усиление кашля, появление мокроты (слизистой, затем гнойной). Лихорадка (высокая температура). Одышка, тахикардия, цианоз. Боль в грудной клетке (при вовлечении плевры). Ухудшение общего состояния. Признаки интоксикации (головная боль, потливость). Аускультативно – влажные хрипы, крепитация. | Общий анализ крови (лейкоцитоз, сдвиг лейкоцитарной формулы влево). Биохимический анализ крови (оценка функции печени и почек). Рентгенография грудной клетки (инфильтраты в легких). Возможно проведение КТ грудной клетки для уточнения локализации и распространенности процесса. Бактериологическое исследование мокроты (выявление возбудителя). |
| Течение (острое) | Выраженные симптомы, высокая лихорадка, значительная интоксикация. Возможно развитие дыхательной недостаточности. | Мониторинг жизненно важных функций (пульс, АД, сатурация кислорода). Газометрия артериальной крови (оценка газообмена). ЭКГ (исключение осложнений со стороны сердца). |
| Течение (затяжное) | Длительное сохранение симптомов (кашель, мокрота), субфебрильная температура. Возможно развитие хронического бронхита. | Повторная рентгенография грудной клетки для оценки эффективности лечения. Контроль общего анализа крови. |
| Лечение | Антибактериальная терапия (выбор антибиотика зависит от возбудителя). Симптоматическое лечение (жаропонижающие, муколитики, отхаркивающие средства). Дыхательная гимнастика. Постельный режим. Обильное питье. При тяжелом течении – кислородотерапия, инфузионная терапия. | Оценка эффективности лечения по клинической картине и данным рентгенографии. |
Симптоматика
Клинические проявления бронхопневмонии:
- Лихорадка — температура тела повышается до 38–39 градусов, без лечения может достигать более высоких значений.
- Общая слабость, ухудшение самочувствия, потоотделение, мышечные боли, снижение аппетита, нарушения сна.
- Кашель, который сначала сухой, затем становится влажным с выделением слизистой мокроты, иногда с кровянистыми вкраплениями.
- Одышка — сначала при физической активности, затем может возникать в покое.
- Акроцианоз — посинение участков, удаленных от сердца (носогубный треугольник, кончики ушей и носа, пальцы рук).
- Учащенное дыхание из-за нехватки кислорода.
- Дискомфорт и боль в груди (колющие или тянущие).
- Артралгия — боль в суставах.
- Герпетические высыпания на губах.
- Обложенность языка — грубый белый налет на поверхности.
- Тахикардия — учащенное сердцебиение до 110 ударов в минуту.
- Укорочение перкуторного звука и тимпанический оттенок.
- Непостоянные мелкопузырчатые и сухие хрипы.
- Везикулярное дыхание.
- Приглушение сердечных тонов.
- Нейтрофильный лейкоцитоз и повышение скорости оседания эритроцитов (СОЭ).
У детей заболевание развивается быстро из-за узких дыхательных путей и незрелой иммунной системы. Симптомы схожи с взрослыми, но могут дополнительно проявляться тревожностью, плаксивостью, беспокойством, вялостью, бледностью кожи, сонливостью, нездоровым румянцем, отсутствием аппетита и судорогами. Бронхопневмония у малышей часто приводит к осложнениям. Диагностика может быть затруднена из-за слабовыраженной лихорадки и кашля, что задерживает начало лечения. Дети с бронхопневмонией дышат громко и жалуются на одышку. Обычно перед заболеванием наблюдается длительный бронхит или ОРВИ.
Бронхопневмония у детей представляет серьезную угрозу для здоровья и жизни. Она может привести к летальному исходу. В организме нарушаются водно-электролитный и метаболический баланс, что вызывает дисфункцию жизненно важных органов. Поэтому детям с бронхопневмонией необходимо госпитализировать в пульмонологическое отделение для лечения, чтобы предотвратить развитие острого дыхательного и сосудистого недостатка.
При отсутствии своевременного лечения могут развиться серьезные осложнения:
- Гнойное воспаление среднего уха,
- Гнойный плеврит,
- Пиелонефрит,
- Кардиодистрофия,
- Перикардит и миокардит,
- Абсцедирование и фиброзирование легочной ткани,
- Острая коронарная недостаточность,
- Шоковое состояние,
- Бронхообструкция,
- Воспаление оболочек мозга и мозгового вещества,
- Синдром диссеминированного внутрисосудистого свертывания,
- Психопатии,
- Анемический синдром,
- Воспаление почек и печени с дисфункцией органов.
У детей на первый план выходят интоксикация, задержка мочеиспускания, нейротоксикоз, экссудативный плеврит, сепсис и астения.
Бронхопневмония — это воспалительное заболевание легких, которое вызывает множество обсуждений среди медицинских специалистов и пациентов. Многие отмечают, что развитие болезни может быть стремительным, особенно у детей и пожилых людей. Симптомы, такие как кашель, одышка и высокая температура, часто заставляют людей обращаться за медицинской помощью. Важно отметить, что диагностика включает рентгенографию и лабораторные исследования, что позволяет точно определить степень поражения легких. Лечение обычно комплексное: антибиотики, противовоспалительные препараты и поддерживающая терапия. Однако пациенты подчеркивают, что своевременное обращение к врачу и соблюдение рекомендаций значительно ускоряют процесс выздоровления. В целом, осведомленность о симптомах и методах лечения бронхопневмонии играет ключевую роль в успешной борьбе с этим заболеванием.

Диагностические мероприятия
Диагностика бронхопневмонии включает сбор жалоб, анализ анамнеза и общий осмотр. Врач измеряет температуру, пульс и артериальное давление, проводит перкуссию и аускультацию легких и сердца.
Аускультация — ключевой метод для выявления заболеваний дыхательных органов. Специалисты используют стетоскоп или фонендоскоп, прикладывая их к грудной клетке пациента. Обычно выполняется сравнительная аускультация симметричных участков, что позволяет обнаружить патологические хрипы. Для бронхопневмонии характерно везикулярное дыхание с сухими и влажными хрипами, крепитация на ранних стадиях и шум трения плевры при вовлечении в процесс.
При подозрении на бронхопневмонию пациента направляют на рентгенографию или компьютерную томографию легких, а также на лабораторное исследование мокроты для определения возбудителя инфекции.
- Гемограмма показывает неспецифические признаки воспаления: увеличение уровня лейкоцитов и скорость оседания эритроцитов (СОЭ).
- Иммунограмма определяет уровень иммуноглобулинов IgM и IgG, свидетельствующих о наличии острого и хронического воспаления.
- Серологические тесты и биохимический анализ крови являются вспомогательными методами. В крови может наблюдаться повышение С-реактивного белка.
- Исследование мокроты включает посев на питательные среды для выявления возбудителя и определения его чувствительности к антибиотикам.
- Рентгенография легких позволяет выявить усиление легочного рисунка, неоднородные инфильтративные тени и локализацию воспалительного очага.
- Компьютерная томография легких проводится по медицинским показаниям.
Лечебный процесс
Лечение бронхопневмонии включает постельный режим, диету, медикаментозную терапию и физиотерапию. Основная цель — облегчение симптомов, восстановление функции органов, нормализация лабораторных показателей и предотвращение распространения инфекции.
Пациенты с острым течением болезни госпитализируются. Им назначают строгий постельный режим, регулярное проветривание и сбалансированное питание, богатое витаминами и белками, с частыми приемами пищи. Рекомендуется обильное питье в виде отваров, морсов и травяных чаев.
Этиотропная терапия включает противомикробные средства — противовирусные препараты или антибиотики, назначаемые на основании антибиотикограммы. Чаще всего используются цефалоспорины, карбапенемы, защищенные пенициллины, макролиды и аминогликозиды. Эффективные противовирусные препараты: «Арбидол», «Валтрекс» и «Фоскарнет».
Антибиотикотерапия должна сочетаться с приемом средств для предотвращения дисбактериоза кишечника, таких как пре- и пробиотики, синбиотики («Линекс», «Эубикор», «Максилак»).
Симптоматическая терапия включает:
- Жаропонижающие — «Нурофен», «Парацетамол»
- Десенсибилизирующие — «Супрастин», «Тавегил»
- Муколитики — «Амбробене», «Лазолван»
- Отхаркивающие — «АЦЦ», «Бромгексин»
- Иммуномодуляторы — «Бронхомунал», «Ликопид»
- Витаминные комплексы — «Дуовит», «Центрум»
Эффективные физиотерапевтические методы: массаж грудной клетки, ингаляции, компрессы, электрофорез с антибиотиками и бронхолитиками, УВЧ-терапия, вибротерапия, лазеротерапия, ультразвуковая терапия, оксигенотерапия, магнитотерапия, лечебная физкультура, аппликации с озокеритом и парафином, грязелечение.
Хирургическое вмешательство показано при тяжелых изменениях в легочной ткани, абсцессах или новообразованиях. Удаляется часть пораженного легкого — сегмент, доля или целое легкое.
Санаторно-курортное лечение восстанавливает организм после болезни.
Методы нетрадиционной медицины и фитопрепараты могут дополнять основную терапию. Используются мед, прополис и другие продукты пчеловодства для укрепления иммунной системы, а также чеснок и лук. Для снятия интоксикации применяются отвары и настои ромашки, календулы, шалфея, шиповника и малины. Ингаляции с картофельным отваром помогают устранить катаральные симптомы.

Профилактические процедуры
Прогноз по бронхопневмонии положительный при своевременном и комплексном лечении. Однако для людей из группы риска, таких как пациенты с сердечно-сосудистыми заболеваниями, недостаточностью кровообращения, дистрофией, авитаминозом или кахексией, ситуация ухудшается. Успех терапии подтверждается рентгенографией через месяц после начала лечения.
Для предотвращения бронхопневмонии рекомендуется:
- Соблюдать личную гигиену,
- Бороться с курением,
- Избегать контактов с вирусоносителями,
- Вести здоровый образ жизни,
- Укреплять иммунную систему,
- Проходить ежегодную вакцинацию против гриппа,
- Использовать средства индивидуальной защиты на рабочем месте,
- Регулярно проходить профилактические медицинские осмотры.
Бронхопневмония – серьезное воспалительное заболевание легких и бронхов, лучше поддающееся лечению на ранних стадиях. Важно обратиться к врачу при первых признаках болезни. Самостоятельное лечение не рекомендуется.
Вопрос-ответ
Как развивается бронхопневмония?
В типичных случаях болезнь начинается острым диффузным бронхитом. Общее состояние больных резко меняется (отказ от корма, жажда, понижение мышечного тонуса, одышка); температура тела поднимается на 1,5-2 °С и в дальнейшем принимает волнообразный характер. Течение болезни довольно разнообразное.
Какое лечение при бронхопневмонии?
Чаще всего для лечения бронхиальной пневмонии применяют цефалоспорины и пенициллины. Препараты вводят внутримышечно или внутривенно, в дальнейшем переходят на пероральный прием. Антибиотики должны приниматься курсом в 10-14 дней. Продолжительность курса будет зависеть от течения заболевания и реакции на лечение.
Какой антибиотик пить при бронхопневмонии?
Препаратом выбора для лечения легионеллезной пневмонии являются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). Высокоэффективны также ранние и новые фторхинолоны.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы бронхопневмонии, такие как кашель, одышка и повышенная температура. При их появлении не откладывайте визит к врачу, так как ранняя диагностика значительно увеличивает шансы на быстрое выздоровление.
СОВЕТ №2
Следите за своим иммунитетом. Употребляйте витамины, особенно витамин C и D, а также включайте в рацион продукты, богатые антиоксидантами. Это поможет вашему организму лучше справляться с инфекциями.
СОВЕТ №3
При лечении бронхопневмонии строго следуйте рекомендациям врача и не прекращайте курс антибиотиков, даже если симптомы исчезли. Это поможет предотвратить рецидив и развитие устойчивости бактерий к лекарствам.
СОВЕТ №4
Не забывайте о важности реабилитации после перенесенной болезни. Упражнения на дыхание и физическая активность помогут восстановить легочную функцию и улучшить общее состояние организма.