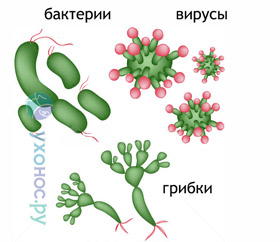
Возбудители
Внутрибольничные инфекции вызываются бактериями, вирусами и грибками. Основную опасность представляют условно-патогенные микроорганизмы, обитающие на коже и слизистых оболочках человека. Они становятся болезнетворными при ослаблении иммунной системы, так как иммунитет слабо реагирует на их антигены. Возбудители часто объединяются в ассоциации из нескольких видов микроорганизмов.
Список возбудителей внутрибольничных инфекций расширяется. Наибольшее значение имеют следующие группы:
| Условно-патогенные микроорганизмы: | Патогенные микроорганизмы: |
|---|---|
| Стафилококки (золотистый, эпидермальный); | Вирусы гепатитов В и С; |
| Стрептококки (группы А, В, С); | Вирус гриппа; |
| Энтеробактерии; | Вирус кори; |
| Кишечная палочка; | Вирус краснухи; |
| Клебсиелла; | Ротавирус; |
| Протей; | Вирус ветряной оспы (для людей, не переболевших ветрянкой в детстве и детей); |
| Синегнойная палочка (псевдомонада); | Сальмонеллы; |
| Ацинетобактеры; | Шигеллы; |
| Пневмоциста; | Клостридии; |
| Токсоплазма; | Микобактерии туберкулеза; |
| Криптококк; | Дифтерийная палочка. |
| Кандида. |
Эти микроорганизмы обладают механизмами широкого распространения и высокой заразности. У них несколько путей передачи, а некоторые могут выживать вне организма. Вирусы легко распространяются по медицинским учреждениям через вентиляцию, быстро заражая людей. Скученность, тесный контакт и ослабленное состояние пациентов способствуют возникновению вспышек.
Бактерии и грибки менее заразны, но устойчивы в окружающей среде: они не поддаются дезинфицирующим средствам и ультрафиолетовому облучению. Некоторые образуют споры, выживающие при кипячении, замачивании в дезинфектантах и замораживании. Свободноживущие бактерии размножаются во влажных условиях (на раковинах, в увлажнителях, в контейнерах с дезинфицирующими средствами), поддерживая активность очагов внутрибольничной инфекции.
Возбудителей внутрибольничных инфекций называют «госпитальными штаммами». Эти штаммы периодически сменяются из-за антагонистических взаимодействий между бактериями (например, между синегнойной палочкой и стафилококком), изменения дезинфицирующих средств, обновления оборудования и внедрения новых методов лечения.
Врачи подчеркивают, что внутрибольничные инфекции представляют собой серьезную проблему для здравоохранения. Основными возбудителями таких инфекций являются бактерии, вирусы и грибы, среди которых наиболее распространены стафилококки, кишечная палочка и псевдомонады. Формы инфекций могут варьироваться от легких до тяжелых, включая пневмонии, инфекции мочевыводящих путей и сепсис.
Для снижения риска возникновения внутрибольничных инфекций медики акцентируют внимание на важности соблюдения строгих стандартов гигиены, таких как регулярная дезинфекция помещений и медицинского оборудования, а также использование средств индивидуальной защиты. Обучение персонала и информирование пациентов о мерах профилактики также играют ключевую роль в борьбе с распространением инфекций. Врачи уверены, что комплексный подход к профилактике поможет значительно снизить заболеваемость и улучшить качество медицинской помощи.

Эпидемиологический процесс
Источниками инфекции являются заболевшие люди и бессимптомные носители. Наиболее часто они встречаются среди пациентов, реже – среди медицинского персонала и посетителей больницы. Влияние последних минимально из-за ограничений на посещения и организации встреч в фойе, а не в палатах. Передача возбудителей осуществляется следующими способами:
а) Естественные пути передачи:
- Горизонтальные:
- фекально-оральный;
- контактный;
- воздушно-капельный;
- воздушно-пылевой;
- пищевой.
- Вертикальный – от матери к плоду через плаценту.
б) Искусственные (артифициальные) пути передачи:
- Связанные с парентеральными вмешательствами (инъекции, переливание крови, пересадка органов и тканей).
- Связанные с лечебными и диагностическими инвазивными процедурами (искусственная вентиляция легких, эндоскопические исследования, лапароскопические операции).
По частоте возникновения вспышек внутрибольничной инфекции выделяются следующие учреждения:
- Родильные дома;
- Хирургические стационары;
- Отделения реанимации и интенсивной терапии;
- Терапевтические стационары;
- Детские отделения.
Структура заболеваемости зависит от профиля стационара. В хирургии преобладают гнойно-септические инфекции, в терапевтических отделениях – инфекции дыхательных путей, а в урологических стационарах – инфекции мочевыделительной системы (из-за использования катетеров).
Инфекционный процесс развивается на фоне сопутствующих заболеваний. Выделяются группы пациентов, наиболее восприимчивых к возбудителям ВБИ:
- Новорожденные;
- Пожилые люди;
- Истощенные;
- Больные с хроническими заболеваниями (сахарный диабет, сердечная недостаточность, злокачественные опухоли);
- Долгосрочно принимающие антибиотики и антацидные препараты;
- ВИЧ-инфицированные;
- Люди, прошедшие курс химиотерапии или лучевой терапии;
- Пациенты после инвазивных процедур;
- Больные с ожогами;
- Алкоголики.
Заболеваемость ВБИ может быть вспышечной или спорадической, то есть возникают один или несколько случаев заболевания одновременно. Заболевшие находятся в одном помещении, используют общий инструментарий, совместно принимают пищу и пользуются общей санитарной комнатой. Сезонность вспышек отсутствует, они могут фиксироваться в любое время года.
| Возбудитель ВБИ | Форма ВБИ | Меры профилактики |
|---|---|---|
| Staphylococcus aureus (включая MRSA) | Инфекции кожи и мягких тканей, пневмония, бактериемия, эндокардит | Соблюдение правил асептики и антисептики, дезинфекция рук, использование антибиотиков согласно протоколам, изоляция пациентов с MRSA, профилактическая антибиотикотерапия в случае показаний |
| Escherichia coli | Инфекции мочевыводящих путей, сепсис, пневмония | Соблюдение правил асептики и антисептики при катетеризации, своевременное удаление катетеров, профилактика задержки мочеиспускания, гигиена рук |
| Pseudomonas aeruginosa | Инфекции дыхательных путей, инфекции мочевыводящих путей, сепсис, инфекции ран | Дезинфекция оборудования и поверхностей, соблюдение правил асептики и антисептики, рациональное использование антибиотиков |
| Klebsiella pneumoniae (включая карбапенемазы-продуцирующие штаммы) | Пневмония, инфекции мочевыводящих путей, сепсис | Соблюдение правил асептики и антисептики, контроль за использованием антибиотиков, изоляция пациентов с КРС-продуцирующими штаммами |
| Clostridium difficile | Псевдомембранозный колит | Соблюдение правил гигиены рук, использование дезинфицирующих средств, контроль за применением антибиотиков, изоляция пациентов с C. difficile инфекцией |
| Грибы рода Candida | Кандидоз (различные локализации) | Соблюдение правил асептики и антисептики, контроль за применением антибиотиков, профилактика иммуносупрессии |
| Вирусы (грипп, респираторно-синцитиальный вирус, ротавирусы) | Респираторные инфекции, гастроэнтериты | Профилактика вакцинацией (где возможно), соблюдение правил гигиены рук, масочный режим, изоляция пациентов |
Профилактика ВБИ
Профилактика ВБИ – наиболее эффективный подход к решению проблемы. Для борьбы с нозокомиальными инфекциями необходимы современные антибиотики, к которым микроорганизмы еще не успели развить устойчивость. Антибактериальная терапия превращается в бесконечную гонку с ограниченными ресурсами.
Врачи прошлого века осознавали серьезность ситуации, поэтому в 1978 году Министерство здравоохранения СССР издало приказ 720, регулирующий профилактику ВБИ, который действует в России до сих пор.
Специалисты с сертификатом «сестринское дело» играют ключевую роль в предотвращении распространения госпитальных штаммов. Средний медицинский персонал участвует в уходе за пациентами, инвазивных процедурах, дезинфекции и стерилизации. Строгое соблюдение санитарных норм в медицинских учреждениях значительно снижает частоту вспышек нозокомиальных инфекций.
К мерам профилактики относятся:
- Выявление и санация больных/носителей внутрибольничной инфекции;
- Разделение «чистых» и «грязных» потоков в приемных отделениях, перевязочных и операционных;
- Соблюдение санитарно-эпидемиологического режима;
- Использование приточно-вытяжной вентиляции с антибактериальными фильтрами;
- Обработка инструментов, оборудования и поверхностей с применением механических, физических и химических методов дезинфекции;
- Рациональное использование антибиотиков.
С развитием фармацевтической и химической промышленности проблема внутрибольничных инфекций стала угрожать. Неправильное назначение антибиотиков и использование мощных дезинфектантов в неправильных концентрациях приводят к возникновению устойчивых штаммов. Известны случаи, когда из-за агрессивного штамма стафилококка целые больничные корпуса приходилось сжигать – более щадящих методов борьбы не существовало. Проблема внутрибольничной инфекции напоминает о могуществе микроорганизмов и их способности адаптироваться и выживать.
Внутрибольничные инфекции представляют собой серьезную проблему в медицинских учреждениях, вызывая значительные осложнения у пациентов. Основными возбудителями таких инфекций являются бактерии, вирусы и грибы, среди которых часто встречаются стафилококки, кишечная палочка и псевдомонады. Формы инфекций могут варьироваться от легких до тяжелых, включая пневмонию, инфекции мочевыводящих путей и хирургические раны.
Меры профилактики играют ключевую роль в борьбе с этими инфекциями. Врачи и медицинский персонал должны строго соблюдать правила гигиены, включая регулярное мытье рук и использование средств индивидуальной защиты. Также важна дезинфекция медицинского оборудования и помещений. Обучение персонала и информирование пациентов о рисках и методах профилактики способствуют снижению заболеваемости. Важно помнить, что совместные усилия могут значительно уменьшить распространение внутрибольничных инфекций и повысить безопасность лечения.

Вопрос-ответ

Каковы основные меры профилактики внутрибольничных инфекций?
Основные меры профилактики внутрибольничных инфекций включают строгую гигиену рук медицинского персонала, использование стерильных инструментов и материалов, соблюдение правил асептики и антисептики, регулярную дезинфекцию помещений и оборудования, вакцинацию сотрудников, а также контроль за соблюдением санитарно-эпидемиологических норм и правил.
Основные возбудители внутрибольничных инфекций?
Основная масса внутрибольничных инфекций на современном этапе вызывается условно-патогенными возбудителями. К ним относятся: стафилококки, стрептококки, синегнойная палочка, протей, клебсиеллы, кишечная палочка, сальмонеллы, энтеробактер, энтерококки, серрации, бактероиды, клостридии, кандида и другие микроорганизмы.
Какие мероприятия относятся к специфическим по профилактике внутрибольничных инфекций?
Специфическая направленность профилактики госпитальных инфекций включает мероприятия по выявлению иммунодефицитных состояний, проведение их адекватной коррекции, а также применение с профилактической целью бактериофагов.
Какие меры безопасности применяются в ЛПУ для защиты персонала от внутрибольничной инфекции?
Меры включают в себя своевременную вакцинацию и ревакцинацию, использование средств индивидуальной защиты, соблюдение правил личной гигиены и профилактики, прохождение ежегодных медосмотров и др.
Советы
СОВЕТ №1
Регулярно мойте руки с мылом или используйте антисептики, особенно перед и после контакта с пациентами. Это поможет снизить риск передачи инфекций в больничной среде.
СОВЕТ №2
Соблюдайте правила асептики и антисептики при проведении медицинских процедур. Использование стерильных инструментов и материалов критически важно для предотвращения внутрибольничных инфекций.
СОВЕТ №3
Обратите внимание на вакцинацию медицинского персонала. Прививки против гриппа и других инфекционных заболеваний помогут защитить как сотрудников, так и пациентов от распространения инфекций в больнице.
СОВЕТ №4
Проводите регулярные обучения и тренинги для медицинского персонала по вопросам профилактики внутрибольничных инфекций. Это поможет повысить осведомленность и улучшить практические навыки в борьбе с инфекциями.