Этиология
Вирусы — это микроскопические патогены, использующие клетки организма для размножения. Они содержат генетическую информацию в виде ДНК или РНК и окружены защитной оболочкой. Вне клеток хозяина вирусы не активны и называются вирионами. Вирусы могут иметь различные формы: сферическую, спиральную или сложную. Некоторые белки на их поверхности помогают прикрепляться к клеткам хозяина, другие разрушают защитные оболочки клеток, а третьи способствуют проникновению внутрь. Вирусы используют клеточный метаболизм для создания множества своих копий. Их жизненный цикл включает шесть этапов: прикрепление, сброс капсида, репликация, сборка и выход из клетки.
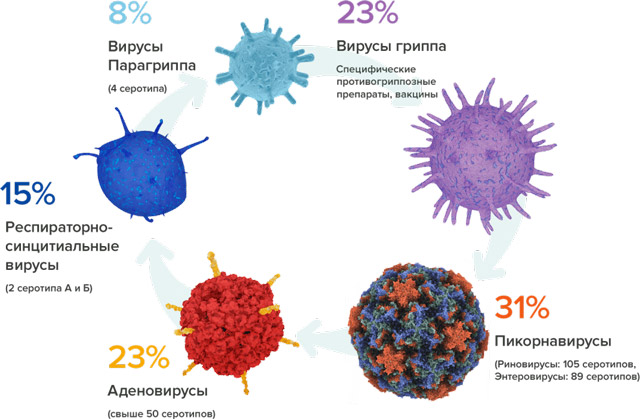
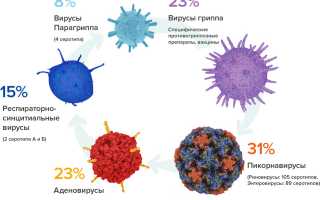
Вирусную пневмонию чаще всего вызывают респираторные вирусы, такие как:
- Вирус гриппа,
- Респираторно-синцитиальный вирус,
- Вирус парагриппа,
- Аденовирус,
- Энтеровирус,
- Коронавирус,
- Риновирус.
В редких случаях причиной заболевания могут стать:
- Цитомегаловирус,
- Герпес-вирус,
- Коронавирус,
- Хантавирус,
- Метапневмовирус,
- Вирус Эпштейна-Барр,
- Вирус кори или краснухи у детей.
Инфекция проникает в организм различными путями:
- Аэрозольный — через чихание, кашель или близкий контакт,
- Пылевой — при вдыхании пыли с вирусами,
- Контактный — через зараженные предметы,
- Гематогенный и лимфогенный — с током крови или лимфы из воспаленных участков, таких как пазухи носа, кариозные зубы или увеличенные миндалины.
Основным источником инфекции является больной человек, выделяющий возбудителя в окружающую среду.
Вирусы размножаются в клетках организма, вызывая поражение легочной ткани и сбой в работе иммунной системы:
- Уменьшается выработка интерферона, иммуноглобулинов и лизоцима;
- Формируются циркулирующие иммунные комплексы, атакующие легочную паренхиму;
- Возникают нарушения кровообращения и изменения в клеточном метаболизме;
- Происходит сбой в мукоцилиарном клиренсе — процессе удаления чуждых веществ с помощью ресничек эпителия и выделения слизистого секрета;
- Наблюдается дисфункция сурфактанта и его разрушение.
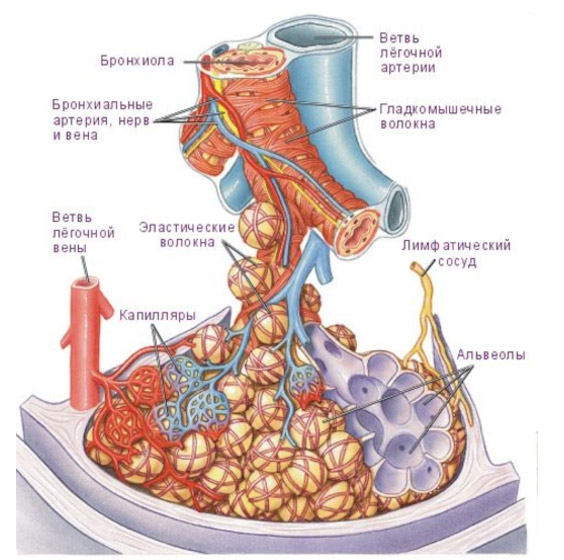
Эти изменения приводят к воспалению альвеол, нарушению газообмена, застою крови в легочных капиллярах, накоплению токсичных продуктов распада и присоединению бактериальной инфекции.
Факторы, способствующие развитию пневмонии:
- Неблагоприятная экология,
- Плохие привычки,
- Вредные условия труда,
- Отсутствие ежегодной вакцинации от гриппа,
- Неблагоприятные бытовые условия,
- Неправильное питание,
- Переохлаждения,
- Недостаток витаминов,
- Частый контакт с больными,
- Игнорирование гигиенических норм,
- Позднее обращение за лечением респираторной инфекции,
- Неправильная антибиотикотерапия,
- Применение неэффективных антивирусных препаратов.
Врачи отмечают, что вирусная пневмония становится все более распространенной, особенно в осенне-зимний период. Основные признаки заболевания включают кашель, одышку, повышенную температуру и общую слабость. В отличие от бактериальной пневмонии, вирусная форма может протекать легче, но требует внимательного наблюдения, так как может быстро ухудшиться. Существуют различные виды вирусной пневмонии, включая те, что вызваны гриппом, коронавирусами и респираторно-синцитиальным вирусом. Диагностика основывается на клиническом обследовании, рентгенографии и лабораторных тестах. Лечение, как правило, симптоматическое и включает противовирусные препараты, если это необходимо, а также поддерживающую терапию. Врачи подчеркивают важность своевременного обращения за медицинской помощью для предотвращения осложнений.

Патогенез
Вирусная пневмония проявляется в течение трех дней после заражения. На четвертый-пятый день она может перейти в смешанную или бактериальную форму, часто с присоединением стафилококковых, стрептококковых, синегнойных или пневмококковых инфекций.
Основные этапы патогенетического процесса:
- Проникновение вируса через рот или нос,
- Присоединение к эпителию дыхательных путей,
- Размножение вируса и инфильтрация,
- Проникновение микроорганизмов в эпителиальные клетки верхних дыхательных путей и их разрушение,
- Распространение вирусов с секретом или кровью в легкие и их инфицирование,
- Иммунный ответ на инвазию,
- Выработка цитокинов лимфоцитами,
- Выброс цитокинов в кровоток,
- Токсическое воздействие вируса на сосуды легких,
- Увеличение проницаемости сосудов,
- Множественные кровоизлияния,
- Отек легочной ткани,
- Образование экссудата в альвеолах,
- Утолщение перегородок между альвеолами и перибронхиальной тканью,
- Нарушение газообмена в легких,
- Появление респираторных симптомов,
- Гипоксия,
- Подавление иммунной системы,
- Вторичное бактериальное заражение,
- Развитие серьезных осложнений.
У взрослых с нормальной иммунной функцией и без тяжелых заболеваний вирусная пневмония встречается редко. В группу риска входят:
- Дети младшего возраста — около 90% случаев,
- Пожилые люди,
- Лица с иммунодефицитом,
- Беременные женщины,
- Пациенты с хроническими сердечно-сосудистыми и дыхательными заболеваниями,
- ВИЧ-позитивные,
- Люди с сопутствующими инфекциями,
- Реципиенты трансплантатов,
- Лица, получающие иммуносупрессивную терапию,
- Работники замкнутых коллективов,
- Социально уязвимые группы.
Фоновые заболевания, при которых чаще всего возникает вирусное воспаление легких:
- Врожденные аномалии органов дыхания — бронхоэктазия, кисты, свищи,
- Сердечная недостаточность,
- Аутоиммунные заболевания,
- Сахарный диабет,
- Онкологические заболевания,
- Патологии почек,
- Хронический алкоголизм,
- Наркомания.
| Аспект | Подробности | Замечания |
|---|---|---|
| Эпидемиология | Распространение вирусов (грипп, РС-вирус, аденовирусы, риновирусы, коронавирусы и др.) через воздушно-капельный путь, контактный путь. Сезонность (особенно грипп и РС-вирус). Влияние факторов окружающей среды (перенаселенность, плохая вентиляция). Группы риска (дети, пожилые, лица с иммунодефицитом). | Важно учитывать географическое расположение и время года при оценке риска. |
| Признаки и течение | Лихорадка, кашель (часто сухой, затем влажный), одышка, боль в груди, слабость, головная боль, мышечные боли. Может протекать бессимптомно или как легкая ОРВИ, в тяжелых случаях – развитие дыхательной недостаточности, пневмонии. Продолжительность заболевания варьируется в зависимости от вируса и тяжести. | Быстрое развитие одышки и цианоз – признаки тяжелого течения, требующие немедленной медицинской помощи. |
| Виды вирусной пневмонии | Гриппозная пневмония, РС-вирусная пневмония, аденовирусная пневмония, коронавирусная пневмония (включая COVID-19) и др. Классификация может основываться на возбудителе или тяжести течения. | Клиническая картина может варьироваться в зависимости от возбудителя. |
| Диагностика | Анамнез, физикальное обследование (аускультация легких), рентгенография грудной клетки (выявление инфильтратов), анализ крови (лейкоцитоз, лимфоцитоз, повышение СОЭ), ПЦР-диагностика для выявления вируса. | Рентгенологическая картина может быть неспецифичной. ПЦР-диагностика – наиболее точный метод подтверждения диагноза. |
| Лечение | Этиотропная терапия (противовирусные препараты, эффективность которых зависит от возбудителя), симптоматическая терапия (жаропонижающие, муколитики, отхаркивающие, ингаляции), кислородотерапия (при гипоксии), в тяжелых случаях – искусственная вентиляция легких. Поддерживающая терапия (богатое питье, постельный режим). | Антибиотики неэффективны против вирусов, но могут быть назначены при развитии бактериальных осложнений. Самолечение опасно. |
Симптоматика
Вирусная пневмония проявляется тяжелее, чем ОРВИ, и часто приводит к осложнениям. Симптомы включают интоксикацию, респираторные и катаральные синдромы: лихорадка, кашель, насморк и боль в горле. При ухудшении состояния могут добавляться головная боль, одышка, слабость, озноб и расстройства пищеварения.
Клиническая картина зависит от возбудителя и состояния иммунной системы пациента.
- Аденовирусная инфекция проявляется высокой температурой, которая может длиться несколько дней и не поддаваться жаропонижающим. У больных наблюдаются частый кашель, фарингит, конъюнктивит, ринит, лимфаденит, акроцианоз, влажные хрипы и одышка, усиливающаяся при физической активности. Заболевание склонно к рецидивам и осложнениям.
- Гриппозная пневмония характеризуется высокой температурой, слабостью, болями в мышцах и суставах, воспалением носоглотки и нарушениями дыхания: одышка, цианоз, кашель и боли в груди. Кашель сначала сухой, затем становится влажным с выделением густой слизисто-гнойной мокроты с примесями крови. Одышка может возникать как при нагрузке, так и в покое. Боль в груди усиливается при кашле и движениях. Дети становятся беспокойными, отказываются от еды и плохо спят, могут возникать рвота, судороги и менингеальные симптомы. По аускультации и рентгенографии пневмония обычно двусторонняя. При своевременном лечении чаще всего происходит выздоровление.
- Парагриппозное воспаление легких чаще встречается у новорожденных и грудных детей. Симптомы включают катаральные проявления, умеренные респираторные нарушения и субфебрильную температуру без явной интоксикации. У малышей наблюдаются покраснение лица, цианоз носогубного треугольника и потеря веса.
- Респираторно-синцитиальная пневмония вызывает тяжелую бронхообструкцию из-за спазма и закупорки бронхиол слизью. У пациентов учащается и затрудняется дыхание, наблюдается акроцианоз, температура может повышаться до фебрильных значений. Влажный кашель с выделением густой мокроты не приносит облегчения. Признаки дыхательной недостаточности преобладают над симптомами интоксикации.
- Энтеровирусные пневмонии протекают с незначительными физикальными и рентгенологическими данными. У пациентов могут возникать кишечные расстройства, кардиоваскулярные и неврологические симптомы.
Абортивное течение вирусной пневмонии характеризуется легкими симптомами. В легочной ткани формируется локальный очаг поражения, кашель незначительный, температура в норме или слегка повышена.
Отсутствие лечения вирусной пневмонии может привести к осложнениям:
- Дыхательная недостаточность,
- Коллапс,
- Менингоэнцефалит,
- Воспаление среднего уха,
- Нефриты,
- Вторичное бактериальное инфицирование,
- Абсцедирование легочной ткани,
- Гнойный плеврит,
- Бронхообструктивный синдром,
- Отек легких,
- Внелегочные процессы,
- Токсический шок,
- Печеночно-почечная недостаточность,
- Интерстициальный фиброз легочной ткани,
- Необратимые ателектазы, бронхоэктазы, облитерирующий бронхиолит,
- Миокардиты,
- Сепсис.
Развитие осложнений зависит от уровня резистентности организма. Важно правильно диагностировать заболевание и следовать рекомендациям врача. Чем раньше начнется лечение, тем ниже риск негативных последствий.
Вирусная пневмония — это воспаление легких, вызванное вирусами, такими как грипп, коронавирусы и респираторно-синцитиальный вирус. Эпидемиология показывает, что случаи вирусной пневмонии чаще всего регистрируются в осенне-зимний период, когда вирусные инфекции наиболее распространены. Признаки заболевания могут варьироваться от легкой одышки и кашля до высокой температуры и сильной усталости. Течение болезни часто зависит от общего состояния здоровья пациента и наличия сопутствующих заболеваний.
Существует несколько видов вирусной пневмонии, включая первичную и вторичную, последняя возникает на фоне уже существующих инфекций. Диагностика включает рентгенографию легких, анализы крови и ПЦР-тесты на выявление вируса. Лечение в основном симптоматическое: назначаются противовирусные препараты, жаропонижающие и средства для облегчения дыхания. Важно помнить, что при первых признаках заболевания следует обратиться к врачу, чтобы избежать осложнений.

Диагностический процесс
Диагностика вирусной пневмонии включает сбор жалоб, анамнез, анализ клинических данных и эпидемиологической ситуации, общий осмотр, физикальное обследование и дополнительные лабораторно-инструментальные исследования.
- Объективные признаки: цианоз кожи, участие крыльев носа и вспомогательных мышц в дыхании, тахикардия.
- При аускультации: крепитация, мелкопузырчатые влажные хрипы, ослабление дыхания, шум трения плевры.
Лабораторная диагностика:
- Общий анализ крови: лейкопения, лимфоцитопения, эозинофилия, повышение СОЭ.
- Биохимический анализ крови: увеличение С-реактивного белка и лактатдегидрогеназы (ЛДГ).
- Вирусологическое исследование мокроты, крови и отделяемого из зева: выделение и идентификация вируса с учетом его цитопатического действия.
- Цитологические и гистологические методы: анализ легочной ткани, полученной при пункции.
- Серологическая диагностика: выявление антител к вирусам, вызывающим пневмонию, с помощью ИФА или иммунофлюоресценции.
- Полимеразная цепная реакция (ПЦР): тест на обнаружение генетического материала вируса.
- Иммунограмма: оценка иммунного статуса и уровней иммуноглобулинов.
Аппаратные методы:
- Рентгенография грудной клетки: выявление затемнений легочного поля и уплотнений межальвеолярных перегородок.
- Пульсоксиметрия: динамическая оценка дыхательной недостаточности.
- Компьютерная томография: выявление усиления интерстициального рисунка, симптом “матового стекла”, мелкоочаговые тени.
На основе результатов обследования специалисты разрабатывают схему лечения. Раннее выявление заболевания помогает предотвратить серьезные последствия.
Лечебный процесс
Лечение вирусной пневмонии включает устранение инфекции, детоксикацию, укрепление иммунной системы и облегчение симптомов.
Легкие формы болезни лечатся амбулаторно. Тяжелые случаи, а также заболевания у детей и пожилых людей требуют госпитализации. Им назначают постельный режим, медикаменты и специальное питание. Подбор лекарств и дозировка зависят от возбудителя.
- Противовирусные средства подавляют инфекцию: «Рибавирин», «Ацикловир», «Валтрекс».
- Иммуномодуляторы активируют иммунитет: «Кипферон», «Тималин», «Кагоцел».
- Отхаркивающие препараты помогают вывести мокроту: «Амбробене», «Бромгексин», «АЦЦ».
- Бронхолитики снимают спазмы: «Беродуал», «Сальбутамол».
- НПВС обладают жаропонижающим и противовоспалительным действием: «Ибуклин», «Парацетамол», «Нимесулид».
- При интоксикации проводят инфузионную терапию — внутривенное введение растворов.
- Кислородотерапия устраняет дыхательную недостаточность.
- Глюкокортикоиды применяются при респираторном дистресс-синдроме.
- Антибактериальные препараты назначаются при смешанной пневмонии или подозрении на бактериальную инфекцию. Используются цефалоспорины, фторхинолоны, защищенные пенициллины и карбапенемы.
- Физиотерапия улучшает дыхание и обмен веществ: лазеротерапия, магнитотерапия, УВЧ, электрофорез. Включают дренажный массаж и ингаляции.
- Дыхательная гимнастика нормализует состояние пациента.
- Рекомендуется обильное питье и легкая пища.
Пациентам с тяжелыми формами в стационаре проводят искусственную вентиляцию легких и оксигенацию крови.
При первых симптомах ОРВИ следует обратиться к врачу для назначения противовирусной терапии, что поможет избежать осложнений, включая пневмонию.

Профилактика и прогноз
Вирусные пневмонии чаще возникают во время вспышек острых респираторных вирусных инфекций (ОРВИ) и сопровождаются катаральными симптомами, интоксикацией и дыхательной недостаточностью. Проще предотвратить эту патологию, чем лечить тяжелую форму в стационаре, что может привести к серьезным осложнениям.
Меры профилактики вирусной пневмонии:
- Регулярная вакцинация против гриппа и пневмококковой инфекции,
- Иммунизация детей по Национальному календарю прививок,
- Борьба с курением,
- Укрепление иммунной системы,
- Частое мытье рук,
- Здоровый образ жизни,
- Закаливание,
- Сбалансированное питание с витаминами и микроэлементами,
- Лечение хронических инфекций,
- Избежание мест массового скопления людей и использование масок в период эпидемий,
- Витаминотерапия,
- Соблюдение карантинных мер в общественных местах,
- Профилактический прием иммуномодуляторов,
- Исключение контактов с больными,
- Физическая активность,
- Полноценный отдых,
- Регулярное проветривание и влажная уборка в доме.
Своевременная диагностика и адекватное лечение обеспечивают благоприятный прогноз. Вирусная пневмония без осложнений обычно заканчивается выздоровлением за две-три недели. Однако у каждого третьего пациента наблюдается затяжное течение болезни, при котором симптомы и изменения на рентгенограмме могут сохраняться до месяца. Тяжелые случаи с осложнениями, особенно у людей из группы риска, могут привести к летальному исходу, особенно среди маленьких детей и пожилых людей.
Вирусная пневмония может проявляться непредсказуемо. Несвоевременная диагностика и недостаточная терапия могут способствовать прогрессированию заболевания и серьезным последствиям, вплоть до летального исхода.
Вопрос-ответ
Как диагностируется вирусная пневмония?
Рентгенологическое исследование помогает установить степень и локализацию поражения лёгких. Лабораторное исследование мокроты применяется для установления возбудителя пневмонии. Анализ крови назначается при остром течении заболевания для определения антител.
Какая диагностика при пневмонии?
Для подтверждения диагноза пневмонии обязательным является проведение рентгенологического исследования грудной клетки как минимум в двух проекциях (прямой и боковой), что позволит определить локализацию пневмонии и ее объем.
Чем отличается вирусная пневмония от пневмонии?
Объясняет Алена Кукушкина – врач-инфекционист ИКБ №2. «Главное отличие вирусной пневмонии от бактериальной — это возбудитель. В первом случае — вирус, а во втором — бактерия. И поражают они разные отделы легких, поэтому считается, что это две совершенно разные болезни».
Какой анализ покажет вирусную пневмонию?
У взрослых пациентов при подозрении на пневмонию обычно назначаются следующие анализы: общий и биохимический анализы крови, микробиологические исследования мокроты, а также анализы на антитела к возбудителям инфекции.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры и вакцинацию. Это поможет вам своевременно выявить возможные заболевания легких и защититься от вирусов, вызывающих пневмонию.
СОВЕТ №2
Обратите внимание на симптомы, такие как кашель, одышка и высокая температура. При их появлении не откладывайте визит к врачу, так как ранняя диагностика может значительно улучшить прогноз лечения.
СОВЕТ №3
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте курения. Это укрепит вашу иммунную систему и снизит риск развития вирусной пневмонии.
СОВЕТ №4
Следите за гигиеной: мойте руки, избегайте близкого контакта с больными и используйте маски в общественных местах во время эпидемий. Это поможет предотвратить распространение вирусов и защитить вас и ваших близких.