Этиология
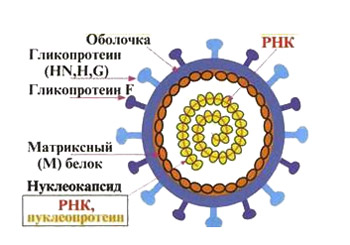
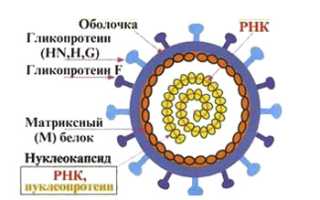
Возбудителем паротита является РНК-содержащий парамиксовирус, неустойчивый к высоким температурам, высушиванию, ультрафиолету, формалину, спиртам, кислотам и щелочам. Оптимальные условия для его существования — температура ниже 10 градусов и высокая влажность.
Инфекция передается воздушно-капельным путем, также возможны случаи заражения через контакт и трансплацентарно. Зараженными считаются как лица с симптомами, так и бессимптомные носители.
Вирус оседает на слизистых оболочках дыхательных путей, размножается и вызывает воспаление железистых клеток эпителия. Затем он проникает в кровоток и распространяется по организму. Клетки желез, такие как слюнные, половые и поджелудочная, особенно чувствительны к вирусу. В них происходит накопление и размножение вирусов, что приводит ко второй волне вирусемии и появлению клинических признаков.
Факторы патогенности парамиксовирусов, способствующие повреждению клеток и тканей:
- Гемагглютины вызывают агрегацию эритроцитов и образование тромбов.
- Гемолиз эритроцитов приводит к выделению продуктов распада и общей интоксикации.
- Нейраминидаза облегчает проникновение вирусов в клетки и их размножение.
Эти факторы способствуют воспалительным процессам в железистой и нервной ткани.
Иммунитет, сформировавшийся после инфекции, стойкий и обеспечивается пожизненной циркуляцией защитных антител в крови. Повторное заражение обычно заканчивается нейтрализацией вирусов. Заболевание может развиться в редких случаях, например, при длительном контакте с больным, использовании некачественной вакцины, после гемотрансфузии или если прививка была сделана с противопоказаниями.
Факторы, увеличивающие риск заражения паротитом:
- Отсутствие вакцинации,
- Снижение иммунной защиты,
- Возраст от 3 до 15 лет,
- Скопление людей,
- Недостаток витаминов,
- Сезонные колебания — осень и весна,
- Частые острые респираторные вирусные инфекции,
- Длительная терапия антибиотиками и гормонами,
- Хронические заболевания внутренних органов.
Паротит, или свинка, вызывается вирусом паротита, который относится к семействуParamyxoviridae. Врачи отмечают, что основными признаками заболевания являются отек и болезненность околоушных желез, высокая температура, головная боль и общее недомогание. Течение болезни, как правило, легкое, но в некоторых случаях могут возникать осложнения, такие как менингит, орхит или панкреатит. Лечение паротита в основном симптоматическое: рекомендуется постельный режим, обильное питье и жаропонижающие средства. Врачи подчеркивают важность вакцинации против паротита, которая значительно снижает риск заболевания и его осложнений. Прививка, входящая в календарь прививок, обеспечивает надежную защиту и формирует иммунитет на долгие годы.

Симптоматика
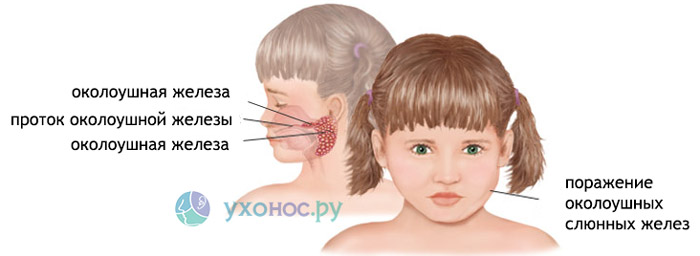
Заболевание проявляется двусторонним поражением околоушных слюнных желез: сначала симптомы возникают с одной стороны, затем через несколько дней — с другой.
- Инкубационный период — время от заражения до появления первых признаков болезни. При паротите он длится 2–3 недели. Вирус размножается в эпителии верхних дыхательных путей и проникает в кровоток. Клинические проявления отсутствуют, но к концу инкубации могут появиться вялость, недомогание и другие общие симптомы. Человек не осознает, что болен, но становится источником инфекции.
- Продромальный период — время неспецифических симптомов. Человек чувствует недомогание, но не знает, чем именно болен. Продрома длится 1–2 дня и проявляется головной и мышечной болью, общей слабостью, бессонницей и потерей аппетита. В этот период больные напоминают людей с простудой и могут заразить других.
- Период выраженной симптоматики или пик заболевания. Паротит проявляется болями в трех ключевых точках: за ухом, перед ухом и в области сосцевидного отростка. Боль возникает из-за отека железистой ткани и усиливается при движении челюстью. Надавливание на мочку уха также вызывает сильную боль. Боль при нажатии на область за ухом называется «симптомом Филатова» и является ранним признаком заболевания. Болевой синдром продолжается 3–4 дня и постепенно ослабевает, уменьшая отечность слюнных желез. Дети с паротитом испытывают трудности с пережевыванием пищи. Внешний вид пациентов меняется: мочки ушей оттопыриваются, а лицо становится одутловатым. Этот внешний вид стал причиной названия болезни «свинка». У больных могут возникать озноб и другие симптомы интоксикации, а также носовые выделения. Паротит сопровождается сухостью во рту и покраснением слизистой глотки, полости рта и внутренней поверхности щек. Поскольку слюна важна для пищеварения и обладает бактерицидными свойствами, у пациентов могут развиваться диспепсические расстройства и бактериальный стоматит. Боль и шум в ушах могут указывать на лабиринтит и неврит слухового нерва, что усложняет течение паротита.
- Период выздоровления — время, когда симптомы паротита исчезают, и состояние пациента улучшается. Человек перестает быть заразным и может вернуться в коллектив.
Стертая форма паротита проявляется лишь незначительным повышением температуры до субфебрильных значений. Отечность слюнных желез может быть минимальной или отсутствовать. Бессимптомная форма не вызывает беспокойства у детей, но представляет эпидемиологическую угрозу. Дети с стертыми и бессимптомными формами могут свободно распространять инфекцию.
| Характеристика | Паротит (Свинка) | Примечания |
|---|---|---|
| Возбудитель | Вирус паротита (Paramyxoviridae) | РНК-содержащий вирус, передается воздушно-капельным путем |
| Признаки и течение | Инкубационный период 11-23 дня. Лихорадка, головная боль, слабость, отек околоушных слюнных желез (часто двусторонний), боль при жевании и глотании. Может быть поражение других слюнных желез, поджелудочной железы, яичек (орхит), яичников (оофорит), головного мозга (менингит, энцефалит). | Симптомы могут варьировать в зависимости от тяжести заболевания и возраста пациента. |
| Осложнения | Орхит (воспаление яичек), оофорит (воспаление яичников), панкреатит (воспаление поджелудочной железы), менингит (воспаление мозговых оболочек), энцефалит (воспаление головного мозга), бесплодие (редко). | Осложнения встречаются реже у вакцинированных. |
| Лечение | Симптоматическое лечение: постельный режим, обильное питье, жаропонижающие средства, обезболивающие. Противовирусные препараты обычно неэффективны. | Лечение направлено на облегчение симптомов и предотвращение осложнений. |
| Прививка | Вакцинация против паротита входит в состав комбинированных вакцин (КПК, MMR). Обеспечивает длительную защиту от заболевания. | Вакцинация является наиболее эффективным методом профилактики паротита. Рекомендуется для детей и взрослых. |
Осложнения
-
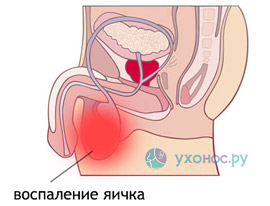
Воспаление яичек (орхит) возникает через 5-7 дней после паротита. Проявляется повышением температуры, болями в мошонке и нижней части живота. Эрекция становится болезненной, пораженное яичко увеличивается и отекает, мошонка может покраснеть. У пациентов наблюдаются мочевые расстройства: частые позывы к мочеиспусканию с болью и жжением. Чаще всего орхит развивается у мальчиков школьного возраста и может сочетаться с простатитом.
-
Панкреатит встречается редко, его диагностика затруднена, а в тяжелых случаях он может нарушить функцию поджелудочной железы. У пациентов с паротитом возникают боли в верхней части живота, чувство тяжести, лихорадка, рвота, тошнота, диарея и метеоризм. В критических случаях лечение проводится в стационаре. Вирусное поражение железы может привести к дисфункции в пищеварении и гормональной сфере, что вызывает нарушение выработки инсулина и развитие сахарного диабета.
-
Оофорит — воспаление яичников у девочек, проявляющееся пульсирующей или ноющей болью в паху с одной стороны, усиливающейся после физической нагрузки, стресса или переохлаждения. У девочек могут появляться гнойные выделения из влагалища, температура поднимается до 38-39 градусов, возникает слабость и ухудшение общего состояния, возможны нарушения менструального цикла.
-
Лабиринтит проявляется головокружением, тошнотой, нарушением равновесия, ухудшением слуха или его полной потерей, шумом в ушах, нистагмом и неустойчивой походкой.
-
Симптомы тиреоидита: боль в шее, увеличение шейных лимфатических узлов, лихорадка, учащенное сердцебиение и повышенная потливость.
-
Менингит начинается остро, проявляется симптомами интоксикации и характерными менингеальными признаками.
Воспаление может затрагивать простату, яичники, внутреннее ухо, суставы, слезные и молочные железы.
Отдаленные последствия эпидемического паротита могут включать бесплодие (осложнение орхита), глухоту (следствие лабиринтита), сахарный диабет (осложнение панкреатита), а также нарушения чувствительности и аспермию.
Паротит, или свинка, вызывается вирусом паротита, который передается воздушно-капельным путем. Основные признаки заболевания включают отек и болезненность околоушных слюнных желез, лихорадку, головную боль и общее недомогание. Течение болезни обычно легкое, но в некоторых случаях могут возникнуть осложнения, такие как менингит, орхит или панкреатит. Лечение свинки в основном симптоматическое: рекомендуется постельный режим, обильное питье и жаропонижающие средства. Профилактика включает вакцинацию, которая значительно снижает риск заболевания и его осложнений. Прививка против паротита, входящая в состав комбинированной вакцины КПК, считается эффективной и безопасной, что делает ее важным шагом в охране здоровья детей.

Диагностика
Диагностика эпидемического паротита проста для врачей. Специалист выслушивает жалобы, проводит осмотр и собирает анамнез. При пальпации околоушной слюнной железы можно выявить ее увеличение, тестоватую консистенцию, напряжение и болезненность.
Лабораторная диагностика включает вирусологические и серологические методы.
Вирусологическое исследование проводится на жидкостях, где может находиться вирус — слюне, моче, крови и ликворе. Образцы заражают куриные или человеческие эмбрионы и клеточные культуры, ожидая размножения вируса и проявления его патогенных свойств.
- В биохимическом анализе крови отмечается увеличение уровня амилазы и диастазы при панкреатите.
- Экспресс-диагностика осуществляется методом иммунофлюоресценции, позволяющим выявить антигены в мазке из носоглотки.
- Серодиагностика определяет увеличение титра антител в парных сыворотках с помощью реакций непрямой гемагглютинации, связывания комплемента и иммуноферментного анализа.
- Также проводят внутрикожную пробу с аллергеном для диагностики.
Лечение
Лечение паротита возможно в домашних условиях. В остром периоде заболевания пациентам рекомендуется постельный режим, специальная диета и симптоматическая терапия. Игнорирование рекомендаций врача может вызвать серьезные осложнения.
- Диетическое питание предполагает ограничение калорийности, достаточное потребление жидкости и частые приемы пищи. Разрешены нежирные мясо и рыба, супы, мед, крупы, макароны, овощи, фрукты и кисломолочные продукты. Запрещены алкоголь, острые блюда, специи, консервы, копчености, бобовые, шоколад, лук, чеснок, жареные и жирные продукты.
- Этиотропная терапия включает противовирусные препараты, такие как «Изопринозин», «Арбидол», «Кагоцел», а также иммуномодуляторы и иммуностимуляторы: «Циклоферон», «Анаферон», «Амиксин», «Иммунал», «Бронхомунал», «Имудон».
- Медикаментозное лечение направлено на облегчение симптомов и предотвращение осложнений. Назначаются нестероидные противовоспалительные средства (НПВС) – «Ибупрофен», «Найз», «Диклофенак» для снижения воспаления и температуры. В тяжелых случаях могут использоваться кортикостероиды, такие как «Преднизолон» и «Дексаметазон». Антигистаминные препараты, например, «Лоратодин», «Зиртек», «Супрастин», уменьшают воспаление. Для снятия боли применяются анальгетики – «Пенталгин», «Кеторол».
- Важно поддерживать гигиену полости рта. Рекомендуется полоскать рот содовым или солевым раствором и другими дезинфицирующими средствами после каждого приема пищи. Местное лечение включает тепловые компрессы. Облучение слюнных желез и спинномозговая пункция могут ускорить выздоровление.
- Рентгенотерапия применяется при осложненной форме паротита, возникшей после травм, операций или значительной потери крови. Этот метод дополняет основное лечение.
- При воспалении поджелудочной железы назначается постельный режим и голодные дни с переходом на лечебный стол № 5 с дробным питанием. На область поджелудочной железы прикладывается холод, для снятия боли используются спазмолитики. Проводится дезинтоксикационная терапия с внутривенным введением коллоидных и кристаллоидных растворов. Для улучшения пищеварения назначаются ферменты – «Мезим-форте», «Пангрол», «Панкреазим». Длительность стационарного лечения составляет около двух недель.
- Лечение менингита включает дополнение вышеописанной терапии мочегонными средствами, такими как «Фуросемид» и «Диакарб», глюкокортикоидами – «Преднизолон», а также препаратами, улучшающими мозговое кровообращение – «Трентал», «Актовегин». Пациентам показан строгий постельный режим и прием витаминов группы С, В, Р. Лечение менингита проводится в стационаре под лабораторным контролем.

Профилактика
Неспецифическая профилактика паротита
Неспецифические меры профилактики:
- Изоляция заболевшего в отдельной комнате с индивидуальной посудой, постельным бельем и средствами личной гигиены,
- Регулярное проветривание помещений,
- Дезинфекция пространства и предметов вокруг больного,
- Ношение защитных масок,
- Изоляция непривитых контактных лиц на 21 день,
- Укрепление иммунной системы: закаливание, отказ от вредных привычек, сбалансированное питание и физическая активность,
- Применение противовирусных препаратов из группы интерферонов.
Специфическая профилактика
Массовая вакцинация снизила заболеваемость паротитом в тридцать раз. В настоящее время используются инактивированные, ослабленные и комбинированные вакцины.
-
Инактивированные вакцины содержат вирусные частицы, уничтоженные ультрафиолетом или химическими дезинфицирующими средствами. Вирусы теряют вирулентность, сохраняя белковую структуру. Этот тип вакцин безопасен и не вызывает побочных эффектов, но обеспечивает менее стойкую иммунную защиту по сравнению с живыми вакцинами.
-
Живая вакцина включает ослабленные вирусы, полученные в лаборатории путем многократных пересевов на питательные среды. Это снижает патогенность вируса. При попадании в организм такой штамм не вызывает серьезного заболевания; у привитых развивается бессимптомная форма болезни без тяжелых осложнений. Иммунитет после вакцинации надежен и стойкий, но возможны побочные эффекты и аллергические реакции.
-
Комбинированные вакцины содержат антигены нескольких микробов, например, от паротита, кори и краснухи. После вакцинации вырабатываются антитела к каждой из инфекций. Комбинированные вакцины активно применяются как в нашей стране, так и за границей.
Плановая вакцинация проводится по Национальному календарю прививок в 1 год и в 6 лет. Экстренная иммунопрофилактика назначается лицам, контактировавшим с больным паротитом, в течение первых суток после контакта для выработки антител.
Побочные эффекты могут проявляться местными реакциями: гиперемия и болезненность в месте инъекции, а также аллергические реакции — зуд, покраснение и сыпь. Прививка от паротита обычно хорошо переносится детьми. В редких случаях возможны осложнения, такие как лихорадка, гиперемия и отечность слизистой горла, а также признаки серозного менингита.
Наблюдается тенденция к отказу от прививок. Непривитые лица переносят инфекцию тяжелее, что часто приводит к серьезным осложнениям. Такие дети могут болеть легкой формой свинки и распространять инфекцию.
Вопрос-ответ
Что такое паротит и каковы его основные симптомы?
Паротит, также известный как свинка, является вирусным заболеванием, вызываемым вирусом паротита. Основные симптомы включают отек и болезненность околоушных желез, лихорадку, головную боль, усталость и потерю аппетита. У некоторых пациентов могут возникать осложнения, такие как воспаление яичек или поджелудочной железы.
Каковы возможные осложнения паротита?
Паротит может привести к различным осложнениям, включая орхит (воспаление яичек), менингит (воспаление оболочек головного и спинного мозга), панкреатит (воспаление поджелудочной железы) и, в редких случаях, глухоту. Осложнения чаще встречаются у взрослых, чем у детей.
Какова роль вакцинации в профилактике паротита?
Вакцинация против паротита является эффективным способом предотвращения заболевания. Вакцина ММР (против кори, паротита и краснухи) рекомендуется для детей в возрасте от 12 до 15 месяцев с последующей ревакцинацией в возрасте 4-6 лет. Вакцинация значительно снижает риск заражения и распространения вируса в обществе.
Советы
СОВЕТ №1
Перед тем как принимать решение о вакцинации против паротита, проконсультируйтесь с врачом. Он поможет вам оценить риски и преимущества прививки, особенно если у вас есть хронические заболевания или аллергии.
СОВЕТ №2
Обратите внимание на первые признаки паротита, такие как отек и болезненность околоушных желез. При их появлении немедленно обратитесь к врачу для диагностики и назначения лечения.
СОВЕТ №3
Следите за своим состоянием и не игнорируйте возможные осложнения, такие как орхит или менингит. Если вы заметили ухудшение самочувствия, немедленно обратитесь за медицинской помощью.
СОВЕТ №4
Обсудите с врачом возможность проведения профилактических мер в вашем окружении, особенно если у вас есть дети. Коллективная вакцинация может значительно снизить риск распространения паротита в сообществе.