Свойства
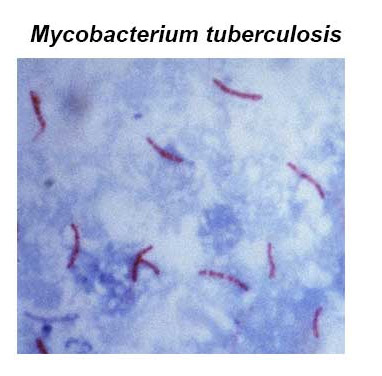
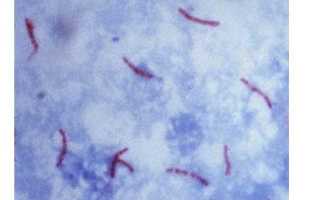
Палочка Коха — тонкая, прямая или изогнутая бактерия небольшого размера, короткая или длинная. На концах находятся включения, напоминающие четки и гранулы. Бактерия имеет прочную многослойную оболочку, что позволяет ей противостоять неблагоприятным условиям и сохранять жизнеспособность в окружающей среде.
Врачи отмечают, что палочка Коха, или Mycobacterium tuberculosis, является возбудителем туберкулеза, серьезного инфекционного заболевания. Она обладает высокой устойчивостью к внешним факторам и может долго сохраняться в окружающей среде. Заражение происходит воздушно-капельным путем, что делает туберкулез особенно опасным в условиях скученности. Врачи подчеркивают, что течение инфекции может быть бессимптомным на ранних стадиях, что затрудняет диагностику. Современные методы, такие как рентгенография и молекулярно-генетические тесты, позволяют выявить заболевание на ранних этапах. Терапия включает длительный курс антибиотиков, что требует от пациентов строгого соблюдения режима лечения. Врачи настоятельно рекомендуют проводить профилактические осмотры и вакцинацию для снижения риска заражения.

Морфология
Микобактерии обладают изменчивой морфологией. Под воздействием различных факторов их форма может меняться: они могут удлиняться, ветвиться, принимать кокковидную форму или трансформироваться в L-формы, которые сохраняют патогенность.
Характерные черты строения:
- Палочка Коха — прокариот без оформленного ядра и специализированных органелл, таких как аппарат Гольджи или лизосомы.
- Состав клетки на 90% состоит из воды, а также включает белки, минералы, углеводы и жиры.
- Внутреннее строение микобактерии включает многослойную клеточную стенку, цитоплазму с гранулами, мембрану и одно кольцо ДНК.
- Жировые, восковые и кислотные компоненты в структуре бактерий позволяют сохранять окраску в щелочных и спиртовых растворах.
- Клеточная стенка обладает серологической активностью благодаря антигенным структурам на ее поверхности.
| Свойство/Аспект | Описание | Замечания |
|---|---|---|
| Морфология и физиология | Грамотрицательная, палочковидная бактерия, кислотоустойчивая, образует споры | Выживает во внешней среде длительное время, устойчива к высыханию и дезинфектантам |
| Заражение | Воздушно-капельный путь, контактный путь (через инфицированные предметы) | Высокая контагиозность при кашле и чихании |
| Пути передачи | Аэрозольный, контактный, алиментарный (редко) | Заражение происходит при вдыхании инфицированных аэрозолей или контакте с мокротой больного |
| Течение инфекции (туберкулез) | Может быть бессимптомным, острым или хроническим, с поражением различных органов (легкие, лимфатические узлы, кости, мозги и др.) | Развитие заболевания зависит от вирулентности микобактерий, иммунного статуса организма и условий окружающей среды |
| Симптомы (легких) | Кашель (часто с мокротой), лихорадка, ночная потливость, слабость, потеря веса, боль в груди | Симптомы могут быть неспецифическими и варьироваться в зависимости от стадии и локализации процесса |
| Диагностика | Туберкулиновая проба Манту, рентгенография органов грудной клетки, микроскопия мокроты (окраска по Цилю-Нильсену), посев мокроты на питательные среды, ПЦР | Необходим комплексный подход для подтверждения диагноза |
| Терапия | Химиотерапия (многокомпонентная, длительная), хирургическое лечение (в некоторых случаях) | Длительность лечения зависит от формы и тяжести заболевания, соблюдение режима лечения крайне важно для предотвращения развития лекарственной устойчивости |
| Профилактика | БЦЖ-вакцинация, санитарно-гигиенические мероприятия, раннее выявление и лечение больных | Эффективная профилактика снижает заболеваемость и смертность от туберкулеза |
Физиология и метаболизм
Микобактерии неподвижны, не образуют споры и капсулы. Это аэрофилы и мезофилы, их рост происходит при температуре 37–42°C. В неблагоприятных условиях они могут становиться микроаэрофилами или анаэробами. Для культивирования необходимы кислород и питательная среда. Оптимальные условия — темное и влажное окружение при температуре около 23°C.
Размножение палочек происходит бинарным делением с циклом в сутки. Внешняя мембрана проникает в цитоплазму, образуя межклеточную перегородку и дочерние клетки. Микобактерии также могут размножаться сложным почкованием или ветвлением.
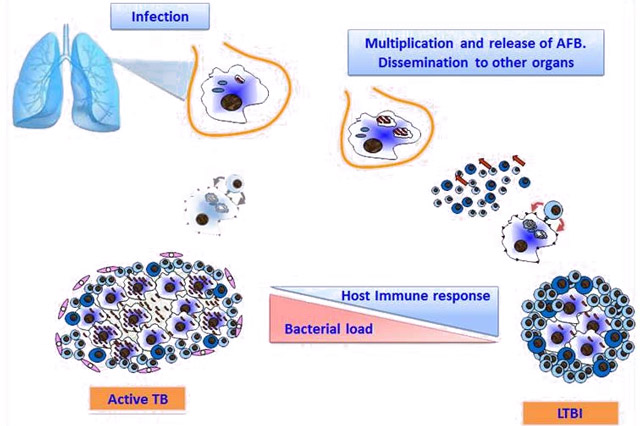
Эти бактерии не выделяют токсинов и не вызывают ярко выраженных симптомов при инфицировании. Клинические проявления возникают лишь после размножения и формирования гиперчувствительности к туберкулопротеидам. В организме человека с сильным иммунитетом бактерии поглощаются макрофагами, но остаются жизнеспособными длительное время в латентном состоянии, не проявляя активности. Микобактерии могут вызвать туберкулез спустя много лет после заражения.
Палочка Коха, или Mycobacterium tuberculosis, вызывает туберкулез, инфекционное заболевание, которое поражает в первую очередь легкие. Люди отмечают, что заражение происходит воздушно-капельным путем, что делает его особенно опасным в условиях скученности. Симптомы могут варьироваться от длительного кашля и потери веса до ночной потливости и усталости. Диагностика включает рентгенографию, анализ мокроты и тесты на наличие туберкулезной инфекции. Современные методы терапии основаны на длительном курсе антибиотиков, что требует от пациентов высокой приверженности к лечению. Несмотря на сложность, ранняя диагностика и правильная терапия позволяют успешно справляться с заболеванием, что подчеркивает важность осведомленности о туберкулезе в обществе.

Культивирование бактерий
Палочка Коха окрашивается большинством красителей. Для диагностики инфекции используют методы Циля-Нильсена, Граму, Шпенглера и Муха-Вейса. Эти бактерии — грамотрицательные палочки, которые в мазке могут располагаться поодиночке, парами, группами или образовывать буквы «V». Красные и фиолетовые гранулы указывают на сложную оболочку микобактерий.
Микробы имеют медленный рост на питательных средах, первые колонии появляются через 35—60 дней. Среда Левенштейна — Йенсена универсальна для микобактерий, яичная среда Финна-II также используется. Обычно биоматериал от пациента засевают на две среды для повышения точности. Колонии могут быть кремовыми, белыми или розоватыми с шершавой или морщинистой текстурой.
Сухая пленка на поверхности жидкой среды — характерный признак этих бактерий. Со временем она утолщается, образуя бугры и оседая на дно. Полиморфизм бактерий проявляется при культивировании в искусственных средах: в ответ на физические и химические свойства питательного субстрата формируются клетки различных форм и размеров: увеличенные, раздутые, шаровидные, колбовидные или нитевидные, а также фильтрующиеся формы.
Резистентность
Микобактерии обладают высокой стойкостью к внешним воздействиям благодаря плотной оболочке, которая защищает клетку и ее внутренние структуры.
- Палочка Коха устойчива к химическим веществам, механическим повреждениям, высыханию и колебаниям температуры. Вне человеческого организма она может оставаться жизнеспособной до 7 лет, в навозе — до 14 лет, в почве и водоемах — до полугода, в пыли — около 2 месяцев, а в продуктах питания — несколько недель.
- Однако палочка Коха подвержена кипятку, замораживанию, сухому жару, высокой кислотности, ультрафиолетовому излучению и дезинфицирующим средствам на основе хлора и перекиси водорода. Она погибает при 60°C за 20 минут, а при температуре выше 70°C — за 5 минут. В неблагоприятных условиях бактерия может переходить в L-форму, что замедляет метаболизм и снижает вирулентность. Эти L-формы могут сохраняться в организме и способствовать выработке иммунного ответа.
Метаболизм этих бактерий представляет собой сложный процесс, обеспечивающий их устойчивость и способность к выживанию.

Особенности заболевания
Палочка Коха вызывает туберкулез, в основном поражающий легкие. Туберкулез других органов встречается редко и сопровождается серьезными осложнениями. Эта микобактерия представляет угрозу для здоровья и жизни. Инфекция часто приводит к распространению болезни и может закончиться летальным исходом.
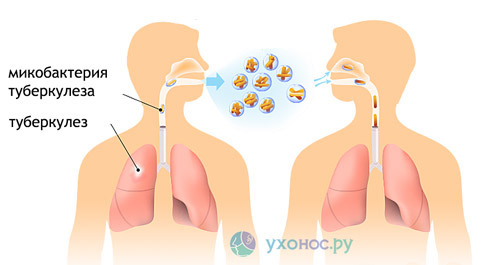
Патоген проникает в организм через воздух, реже — через пищу или контакт. Заражение происходит при взаимодействии с инфицированным человеком, особенно во время кашля, чихания или разговора. Развитие заболевания чаще наблюдается при ослаблении иммунной системы.
После попадания в организм палочка Коха медленно размножается в межклеточном пространстве, поражая макрофаги, лимфатические узлы и ткани. Эти участки хорошо кровоснабжаются, и в них формируются гранулемы. Через несколько недель после инфицирования начинается иммунный ответ, запускающий воспалительный процесс. Болезнь может долго протекать скрыто, активизируясь при снижении иммунитета.
Каждый может заразиться туберкулезом, но наибольшую восприимчивость проявляют лица из группы риска:
- Новорожденные и младенцы,
- Люди, живущие в антисанитарных условиях,
- Пациенты с онкологическими заболеваниями или ВИЧ,
- Лица с больными в семье,
- Люди с наследственной предрасположенностью,
- Пациенты с иммунодефицитом,
- Психически нестабильные люди,
- Алкоголики и наркоманы.
Статистика показывает, что палочка Коха чаще поражает молодежь в возрасте от 18 до 26 лет.
Клинические проявления туберкулеза легких:
- Усталость, слабость и общее недомогание.
- Резкая потеря веса из-за снижения аппетита.
- Раздражительность, трудности со сном и упадок сил.
- Сухой приступообразный кашель, усиливающийся ночью и утром.
- Температура тела до субфебрильных значений, сохраняющаяся длительное время.
- Бледность, нездоровый блеск в глазах и повышенное потоотделение.
- Продуктивный кашель с кровавой мокротой по мере прогрессирования заболевания.
- Болезненные ощущения в груди, хрипы в легких и лимфаденит.
Палочка Коха может вызывать заболевания других органов с дополнительной симптоматикой:
- Урогенитальный тракт — болезненное мочеиспускание, дизурия, боли в животе.
- Костно-суставной аппарат — разрушение хрящей позвонков, боли в спине, ограничение подвижности.
- Желудочно-кишечный тракт — затруднения с опорожнением кишечника, кровь в кале, абдоминальные боли.
- Кожа — плотные зудящие узелки с творожистым инфильтратом при расчесывании.
- Центральная нервная система — головные боли, снижение слуха и зрения, дискоординация движений, психические расстройства.
Диагностические процедуры
Палочку Коха можно выявить с помощью микроскопического и микробиологического анализа биоматериала, полимеразной цепной реакции и серодиагностики. Аппаратные методы не обнаруживают бактерию напрямую, но фиксируют изменения в органах, вызванные её воздействием.
-
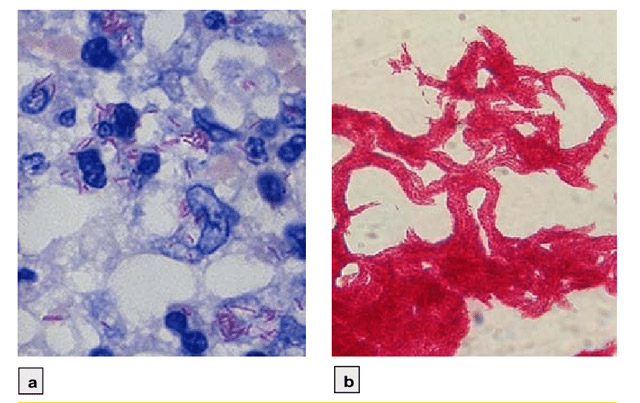
Бактериоскопия – метод исследования мокроты с использованием микроскопа. В лаборатории готовят мазок, который фиксируют и окрашивают. В поле зрения видны продолговатые палочки, располагающиеся поодиночке, парами, цепочками или беспорядочно. Они окрашиваются по Грамму и Цилю—Нильсену в ярко-красный цвет, а по Муху-Вайссу – в фиолетовый. Микробы плохо воспринимают анилиновые красители. Люминесцентная микроскопия позволяет выявить микобактерии, окрашенные в бело-желтый цвет.
-
Культуральный метод включает посев биоматериала на селективные питательные среды. Сначала выделяется чистая культура, затем проводится её идентификация до уровня рода и вида. Выращивание колоний занимает в среднем три месяца. На среде Левенштейна-Йенсена патогенные бактерии формируют слабопигментированные колонии с сухой морщинистой поверхностью. В жидких средах бактерии растут в виде сухой пленки, которая оседает на дно пробирки. Возможен также диффузный рост в толще среды, что приводит к её помутнению. Первичная идентификация включает изучение морфологии, скорости роста, способности к образованию пигмента и каталазной активности.
-
ПЦР – экспресс-метод, позволяющий быстро и точно определить генетический материал бактерий в образце. Молекулярно-генетические методы трудоемки: требуют множества подготовительных этапов и специального оборудования.
-
Серодиагностика включает реакции агглютинации, преципитации и связывания комплемента для определения титра антител в крови пациента.
-
Иммунограмма методом ИФА позволяет выявить в крови IgM, IgG, IgA к туберкулезной палочке, что помогает определить стадию заболевания: острую, хроническую или рецидивирующую.
Анализы на палочку Коха актуальны из-за увеличения случаев туберкулеза среди детей и взрослых. К современным методам диагностики относится диаскинтест, который позволяет выявить патологию на ранних стадиях. Вспомогательные методы включают аллергологические тесты Манту и Пирке, биологические пробы на лабораторных животных, рентгенографию и гистологическое исследование биоптата пораженной ткани. Для точного выявления палочки Коха необходимо учитывать результаты всех диагностических методов в совокупности.
Лечение
Для борьбы с туберкулезом, вызванным палочкой Коха, пациентам назначается противотуберкулезная терапия с использованием антибактериальных препаратов. Наиболее эффективными являются: «Изониазид», «Рифампицин», «Стрептомицин», «Офлоксацин», «Амикацин». Антибиотики назначают в высоких дозах на срок от 2 до 6 месяцев или на длительный период — от 2 до 4 лет.
Симптоматическая и поддерживающая терапия направлена на укрепление организма и облегчение симптомов. В этом случае применяются:
- Пре- и пробиотики для восстановления микрофлоры: «Аципол», «Максилак», «Хилак форте»,
- Гепатопротекторы для нормализации работы печени: «Фосфоглив», «Карсил», «Эссенциале»,
- Иммуномодуляторы для укрепления иммунной системы: «Полиоксидоний», «Ликопид», «Иммунорикс»,
- НПВС для снятия жара, воспаления и боли: «Ибупрофен», «Нимесулид», «Нурофен»,
- Поливитамины: «Центрум», «Витрум», «Дуовит».
Из-за быстрой адаптации микобактерий к лекарствам врачи часто корректируют схемы лечения, добавляя новые препараты.
Если медикаментозная терапия неэффективна, рассматривается хирургическое вмешательство. Также назначаются физиотерапевтические процедуры и лечебная физкультура.
Прогноз и профилактика
Ранняя диагностика и адекватное лечение туберкулеза, вызванного палочкой Коха, обеспечивают благоприятный прогноз на выздоровление. Запоздалое обращение к врачу или неэффективная терапия могут привести к летальному исходу. Первичный туберкулез склонен к рецидивам, поэтому важно следовать рекомендациям специалиста.
Палочка Коха — опасный микроорганизм с уникальными вирулентными и патогенными свойствами. Эта бактерия широко распространена, обладает высокой контагиозностью и может быть смертельно опасной.
Чтобы защититься от туберкулеза, необходимо соблюдать профилактические меры:
- Проходить флюорографию ежегодно,
- Укреплять иммунную систему,
- Соблюдать санитарные и гигиенические нормы,
- Правильно питаться,
- Избегать алкоголя и курения,
- Заниматься физической активностью,
- Принимать витамины,
- Обеспечивать полноценный отдых и сон.
Специфическая профилактика туберкулеза включает применение живой вакцины БЦЖ. Она вводится новорожденным в родильных домах, а ревакцинацию проводят каждые 5 лет до 30 лет для всех с отрицательной пробой Манту.
Соблюдение этих правил помогает предотвратить развитие туберкулеза. Заболевание успешно лечится при своевременном обследовании, но лечение требует значительного времени.
Вопрос-ответ
Как лечат палочку Коха?
Для лечения используются специальные препараты, оказывающие влияние на туберкулезную палочку, т. е. на причину, вызывающую заболевание туберкулезом. Наиболее широко для лечения туберкулеза применяются стрептомицин, изониазид, рифампицин (рифабутин), этамбутол и пиразинамид.
Как выявить палочку коха?
Диагностика туберкулеза: осмотр пациента, лучевая диагностика (рентгенография, КТ, МРТ, УЗИ), лабораторные методы исследования (общий анализ крови и мочи, определение группы крови и резус-фактора, анализы для выявления ВИЧ-инфекции, сифилиса, гепатита В), иммунологические методы (проба Манту, «Диаскинтест», IGRA-тесты).
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если вы находитесь в группе риска. Это поможет выявить инфекцию на ранних стадиях и начать лечение как можно скорее.
СОВЕТ №2
Обратите внимание на симптомы, такие как длительный кашель, потеря веса и ночные поты. Если вы заметили их у себя или близких, не откладывайте визит к врачу для диагностики.
СОВЕТ №3
Следите за своим иммунитетом: правильно питайтесь, занимайтесь физической активностью и избегайте стрессов. Сильный иммунитет помогает организму бороться с инфекциями, включая палочку Коха.
СОВЕТ №4
При получении диагноза туберкулеза строго следуйте предписаниям врача и завершайте курс лечения, даже если симптомы исчезли. Это поможет предотвратить рецидив и распространение инфекции.