Этиология
Этиопатогенетические аспекты заболевания остаются недостаточно изученными. Ученые исследуют, почему воспалительный процесс не приводит к заживлению, а заканчивается образованием соединительнотканных тяжей в легких. Существует несколько теорий, объясняющих неспецифическую интерстициальную пневмонию: аутоиммунная, инфекционная, генетическая, аллергическая и токсическая.
- Одной из причин является нарушение иммунного гомеостаза — сбой в иммунологической саморегуляции. В организме начинают вырабатываться антитела к собственным клеткам, воспринимаемым как чуждые. Это приводит к образованию иммунных комплексов, которые циркулируют в крови и способствуют аутоиммунному воспалению.
- Инфекционная теория предполагает, что болезнь возникает из-за проникновения патогенных микроорганизмов: вирусов (цитомегаловирус, герпес-вирус), грибков (кандиды, аспергиллы), внутриклеточных микроорганизмов (микоплазма, хламидия) и бактерий (пневмококки, синегнойная палочка). Микробы проникают воздушно-капельным путем и поражают межуточное вещество легочной ткани. Возбудитель не является ключевым фактором, и реакция организма часто не соответствует классическому воспалению.
- Курение негативно сказывается на легочной ткани и может привести к респираторному бронхиолиту. У курильщиков с большим стажем заболевание протекает тяжело, часто с осложнениями и плохо поддается лечению.
- Негативные внешние факторы, такие как пылевые частицы, аллергены, химические аэрозоли и токсические газы, также способствуют воспалению интерстициальной ткани.
Факторы, способствующие и провоцирующие развитие пневмонии:
- Иммунодефицит, вызванный гормональной терапией или химиотерапией, а также тяжелыми соматическими заболеваниями,
- Загрязненный воздух на производстве,
- Влияние бытовых раздражителей на респираторный тракт,
- Сердечно-сосудистые расстройства,
- Врожденные аномалии органов дыхания,
- Хронические сопутствующие заболевания,
- Длительный прием некоторых лекарств, используемых для лечения аритмий и ревматизма,
- Возраст старше 60 лет,
- Наследственная предрасположенность,
- Сахарный диабет,
- Печеночная недостаточность,
- Операции по трансплантации органов и тканей,
- Гнойно-бактериальные инфекции,
- ВИЧ и СПИД,
- Иммунопатии, коллагенозы.
В основе заболевания лежит неинфекционное воспаление альвеол — основных структур легочной ткани. В пораженных стенках альвеол и межуточной ткани легких скапливаются иммунокомпетентные клетки, выделяющие биологически активные вещества, наносящие ущерб легким, а также фиброгенные факторы, запускающие процессы фибропролиферации.
Врачи отмечают, что интерстициальная пневмония представляет собой группу заболеваний, характеризующихся воспалением интерстициальной ткани легких. Этиология может быть разнообразной: вирусные и бактериальные инфекции, аутоиммунные процессы, воздействие токсических веществ и радиации. Существуют различные формы заболевания, включая идиопатическую интерстициальную пневмонию, которая часто встречается у людей старше 50 лет. Признаки заболевания включают одышку, кашель и усталость, что может значительно ухудшить качество жизни пациентов.
Диагностика основывается на клиническом обследовании, рентгенографии и компьютерной томографии легких, а также на анализах крови. Лечение интерстициальной пневмонии требует комплексного подхода: назначаются противовоспалительные препараты, иммуносупрессоры и, в некоторых случаях, кислородная терапия. Врачи подчеркивают важность раннего выявления и своевременного лечения, чтобы предотвратить прогрессирование заболевания и улучшить прогноз для пациентов.

Симптоматика
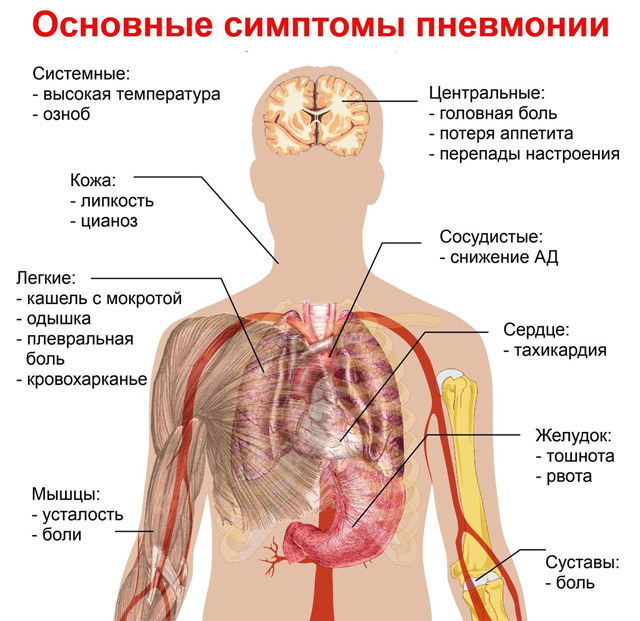
Интерстициальная пневмония проявляется в различных патоморфологических формах с характерными симптомами. Клинические признаки воспаления легких можно разделить на следующие синдромы:
- Интоксикационный — повышение температуры, озноб, мышечные и суставные боли, потоотделение, головная боль;
- Респираторный — приступообразный кашель (сухой или с вязкой гнойной мокротой), одышка, затрудненное дыхание, трудности с полным вдохом, ночные приступы удушья;
- Катаральный — насморк, боль и першение в горле, чихание, покашливание;
- Болевой — резкая боль в груди, усиливающаяся при кашле, глубоком вдохе или резких движениях;
- Астенический — общая слабость, ухудшение самочувствия, проблемы со сном, чувство разбитости, снижение работоспособности, плохой аппетит, потеря веса;
- Бронхообструктивный — цианоз, свистящее дыхание с хрипами, втяжение межреберных промежутков, горизонтальное положение ребер, непропорциональная грудная клетка, вынужденное положение пациентов.
У детей интерстициальная пневмония имеет длительное рецидивирующее течение с выраженной интоксикацией и тяжелыми респираторными симптомами. При физикальном обследовании отмечаются укорочение перкуторного звука, ослабленное дыхание и диффузные влажные хрипы. Без адекватного лечения болезнь может привести к серьезным осложнениям, таким как прогрессирующая бронхообструкция, бронхиальная астма, бронхоэктазы и пневмофиброз. У взрослых чаще наблюдаются пневмосклероз с карнификацией легкого, стойкие нарушения функции дыхательной системы и гнойно-септические процессы.
| Этиология | Формы интерстициальной пневмонии | Диагностические признаки и методы |
|---|---|---|
| Идиопатическая (неизвестная причина) | Идиопатический фиброзирующий альвеолит (ИФА) | – Хрипы, крепитация при аускультации легких – Одышка, кашель (сухой или с мокротой) – Утомляемость, снижение массы тела – Рентгенография грудной клетки (диффузные инфильтраты) – Высокоразрешающая компьютерная томография (ВРКТ) грудной клетки (характерные изменения интерстициальной ткани) – Бронхоальвеолярный лаваж (БАЛ) (цитологическое и биохимическое исследование) – Биопсия легкого (гистологическое исследование) – Функциональные тесты легких (снижение диффузионной способности легких, снижение объемов легких) |
| Аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка, склеродермия) | Пневмония, ассоциированная с ревматоидным артритом Пневмония, ассоциированная с системной красной волчанкой Пневмония, ассоциированная со склеродермией |
– Симптомы основного аутоиммунного заболевания – Лабораторные показатели аутоиммунных заболеваний (ревматоидный фактор, антинуклеарные антитела) |
| Инфекции (вирусы, бактерии, грибки) | Вирусная интерстициальная пневмония Бактериальная интерстициальная пневмония Грибковая интерстициальная пневмония |
– Симптомы инфекционного заболевания – Микробиологическое исследование (выявление возбудителя) |
| Лекарственные препараты (метотрексат, амиодарон, ампициллин) | Лекарственная интерстициальная пневмония | – История приема лекарственных препаратов – Прекращение приема лекарственного препарата, вызвавшего пневмонию, приводит к улучшению состояния |
| Генетические факторы | Генетические формы интерстициальной пневмонии (например, связанные с мутациями генов, кодирующих белки внеклеточного матрикса) | – Генетическое тестирование |
| Профессиональные вредности (пыль, газы) | Пневмокониозы (силикоз, асбестоз, бериллиоз) | – История профессионального контакта с вредными веществами – Специфические рентгенологические изменения |
| Другие причины (лучевая терапия, радиация) | Лучевая интерстициальная пневмония | – История лучевой терапии |
Формы
Воспаление легких проявляется в различных формах: очаговой, диффузной, сегментарной, лобарной или тотальной, а также может быть односторонним или двусторонним. Двусторонняя интерстициальная пневмония, поражающая оба легких, представляет собой серьезное заболевание, развивающееся как у взрослых, так и у детей. Воспаление начинается с альвеол и интерстиция, затем затрагивает другие структуры легочной ткани. Это состояние требует немедленной медицинской помощи, так как двусторонняя пневмония является одной из основных причин смертности.
Разные формы пневмонии имеют уникальные этиопатогенетические, клинико-морфологические, диагностические и прогностические характеристики.
-
Острая интерстициальная пневмония начинается как ОРВИ — с резкого повышения температуры и озноба. Внезапно возникают сильная одышка и приступообразный кашель. Болезнь быстро прогрессирует, наблюдаются признаки респираторной недостаточности, отек стенок альвеол и накопление экссудата. Больным может потребоваться искусственная вентиляция легких. Это наиболее опасная форма с высоким уровнем смертности.
-
Криптогенная форма — частое осложнение гриппа с относительно благоприятным прогнозом. В легочной ткани появляются диффузные грануляции, а в бронхиолах и альвеолах скапливается экссудат. Патологические изменения могут исчезать и вновь проявляться. С помощью антибиотиков и других медикаментов функция органов дыхания восстанавливается в течение месяца.
-
Неспецифическая пневмония протекает медленно. В легочной ткани наблюдаются однородные воспалительные изменения, очаги фиброза и накопление экссудата. Пациенты страдают от постоянного кашля и одышки, усиливающейся по утрам или после физической активности. Эта форма чаще встречается у пожилых людей и курильщиков, может протекать без явных симптомов, проявляясь общей слабостью.
-
Десквамативная пневмония характеризуется легким воспалением интерстиция легочной паренхимы с накоплением макрофагов в стенках альвеол. Симптомы включают редкие откашливания и одышку после физической нагрузки. Интоксикация отсутствует, общее состояние пациентов удовлетворительное. Заболевание хорошо поддается лечению.
-
Лимфоидное воспаление легких — редкая форма, чаще встречающаяся у женщин. У пациентов наблюдаются одышка, слабость, сонливость, сухой кашель, лихорадка, артралгия, потеря веса и лимфаденит. Интерстиций легких и перибронхиальные фолликулы инфильтрируются лимфоцитами. Полное выздоровление возможно при своевременном лечении.
-
Идиопатический легочный фиброз характеризуется нарушением структуры легких, образованием рубцов и появлением инфильтратов. Заболевание развивается медленно, начинаясь как простуда. По мере прогрессирования возникают признаки нарушения дыхательной функции и легочной гипертензии — сильная одышка, интенсивный кашель и боль в груди.
-
Респираторный бронхиолит имеет подострое течение с незначительным воспалением и поражением бронхиол.
Легочный фиброз — наиболее распространенная форма пневмонии, чаще всего диагностируемая у мужчин старше 65 лет. Десквамативное воспаление легких чаще встречается у детей, остальные формы — у женщин в возрасте 35-55 лет.
Интерстициальная пневмония — это воспалительное заболевание легочной ткани, которое может иметь различные причины, включая вирусные инфекции, аутоиммунные заболевания и воздействие токсических веществ. Люди часто отмечают, что симптомы, такие как одышка, кашель и усталость, могут развиваться постепенно, что затрудняет диагностику на ранних стадиях. Важно отметить, что существует несколько форм интерстициальной пневмонии, каждая из которых имеет свои особенности и требует индивидуального подхода к лечению.
Диагностика обычно включает рентгенографию грудной клетки, компьютерную томографию и анализы крови. Врачи подчеркивают важность своевременного обращения за медицинской помощью, так как запущенные случаи могут привести к серьезным осложнениям. Лечение может варьироваться от противовоспалительных препаратов до кислородной терапии и, в некоторых случаях, даже до трансплантации легких. Люди, столкнувшиеся с этой болезнью, часто делятся своим опытом, подчеркивая важность поддержки и информированности о заболевании.

Видео: идиопатические интерстициальные пневмонии
Постановка диагноза
Диагностические процедуры включают сбор жалоб и анамнеза, общий осмотр, физикальное обследование, лабораторные анализы и инструментальные исследования.
- В ходе осмотра врачи отмечают бледность кожи с акроцианозом, учащенное и поверхностное дыхание, признаки респираторной недостаточности и бронхообструкции — пальцы рук напоминают «барабанные палочки», а ногти выглядят как «часовые стекла».
- При пальпации ослаблено голосовое дрожание — мелкие колебания грудной клетки во время произнесения звуков, перкуссия выявляет притупление или укорочение звука в области воспаления, а аускультация показывает жесткое везикулярное дыхание с хрипами и мягкую крепитацию, напоминающую шорох целлофана.
- Рентгенографические и рентгеноскопические исследования органов грудной клетки выявляют утолщенные соединительнотканные перегородки, симметричные полупрозрачные затемнения, кистозно-фиброзные изменения, а также периваскулярную и перибронхиальную инфильтрацию.
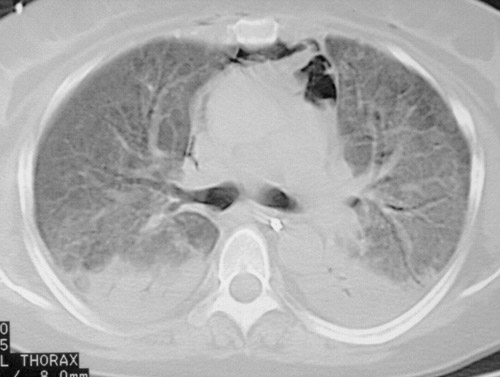
- Томографическое исследование предоставляет более детальные данные, оценивает структуру легких и их способность к расправлению, выявляет признаки воспаления межуточной ткани, степень распространенности поражения, стадию, активность и темпы прогрессирования фиброзного процесса. На снимках видны участки уплотнения ткани, снижение прозрачности легочной паренхимы в виде матового стекла и сегментарные расширения бронхов — бронхоэктазы.
- Спирометрические тесты измеряют жизненную емкость легких, вентиляционную и диффузионную способности, а также степень дыхательной недостаточности.
- Сцинтиграфический метод с радиоизотопным препаратом помогает выявить нарушения в легочном интерстиции.
- Биопсия легкого — надежный метод для точного диагноза и определения формы интерстициальной пневмонии. Микроскопическое исследование биоптата, полученного с помощью прокола грудной стенки, проводится в сложных случаях, когда другие методы не дают достаточной информации.
- Эхокардиография выявляет признаки гемодинамических нарушений в малом круге кровообращения.
- Гемограмма показывает показатели воспаления: нейтрофилез и увеличение скорости оседания эритроцитов (СОЭ).
- БАК — повышение уровня C-реактивного белка, указывающего на воспалительный процесс.
- Микробиологическое исследование мокроты направлено на выделение и идентификацию возбудителя инфекции и определение его чувствительности к антибиотикам.
- Цитологические и гистологические исследования включают микроскопическое изучение клеточной и тканевой структуры биоптата и выявление воспалительных элементов в соединительной ткани.
Диагностический процесс включает разнообразные методы. Установление диагноза — сложная задача.

Лечебный процесс
Лечение патологии включает противовоспалительные и иммуносупрессивные методы. Основные средства — гормональные препараты (кортикостероиды) и химиотерапевтические агенты (цитостатики). Для повышения эффективности терапии и устранения симптомов рекомендуется симптоматическое лечение.
Цель лечебных мероприятий — замедление прогрессирования заболевания. Комплекс медикаментозных и физиотерапевтических процедур улучшает общее состояние пациента и предотвращает осложнения.
- Высокие дозы «Преднизолона» в сочетании с «Циклоспорином», «Метотрексатом» назначаются с тщательным наблюдением за состоянием внутренних органов. Курс гормонотерапии и химиотерапии длится от 3 до 6 месяцев или до года.
- Антибиотики применяются при инфекционной природе заболевания: пенициллины «Амоксициллин», «Аугментин», цефалоспорины «Цефотаксим», «Цефтриаксон», макролиды «Сумамед», «Клацид».
- Пробиотики для поддержания нормальной микрофлоры кишечника: «Линекс», «Бифидумбактерин», «Бифиформ».
- Антифиброзные препараты предотвращают замещение легочной ткани соединительной тканью: «D-пеницилламин», «Колхицин», «Интерферон».
- Муколитики разжижают и выводят мокроту: «Амброксол», «Флюдитек», «Бронхолитин».
- Бронхолитики расширяют просвет бронхов и устраняют бронхоспазм: «Сальбутамол», «Беродуал», «Пульмикорт».
- Жаропонижающие средства применяются при повышенной температуре: «Ибуклин», «Нурофен», «Парацетамол».
- Препараты, влияющие на функциональную активность эндотелия: антиагреганты, ангиопротекторы и антиоксиданты — «Актовегин», «Трентал», «Пентоксифиллин».
- Поливитаминные комплексы ускоряют процессы выздоровления и восстановления организма.
Пациенты с острой пневмонией нуждаются в поддержании дыхательной функции с помощью оксигенотерапии и искусственной вентиляции легких. Физиотерапия улучшает состояние и ускоряет регенерацию. Наиболее эффективны ингаляции, дециметровая терапия, УВЧ-терапия, дренажный массаж и лечебная физкультура. Кислородотерапия повышает выносливость при небольших нагрузках, но не влияет на продолжительность жизни. Трансплантация легких показана при «сотовом легком».
Прогноз интерстициальной пневмонии неоднозначен. Он зависит от формы заболевания и степени фиброзного поражения легочной ткани. Отказ от курения обязателен в процессе лечения. Соблюдение рекомендаций врача может привести к длительной ремиссии. Однако при сопутствующих заболеваниях (пневмосклероз, дыхательная недостаточность, кардиоваскулярные расстройства) продолжительность жизни редко превышает 3-5 лет. Заболевание имеет тяжелое течение и высокую смертность. Стойкое клиническое выздоровление возможно в редких случаях. Острая форма характеризуется резким ухудшением дыхательной функции.
Игнорирование лечения может привести к серьезным осложнениям, поражению внутренних органов и инвалидности.
Меры, снижающие риск развития интерстициальной пневмонии:
- Борьба с вредными привычками, особенно курением,
- Регулярная вакцинация против гриппа и пневмококковой инфекции,
- Защита от негативных факторов,
- Укрепление иммунной системы,
- Исключение контактов с инфекционными больными,
- Правильный режим труда и отдыха,
- Питание, богатое белками и витаминами.
Интерстициальная пневмония — серьезное воспаление легких, требующее своевременной диагностики и лечения. В противном случае здоровье пациентов может значительно ухудшиться, вплоть до летального исхода.
Вопрос-ответ
Какова этиология интерстициальной пневмонии?
На данный момент этиология интерстициальной пневмонии не изучена. По мнению специалистов, развитие патологии провоцирует проникновение в легкие различных инфекций: вирусов, бактерий.
Какова причина обычной интерстициальной пневмонии?
Провоцирующие причины и патогенез ОИП не установлены, но ключевыми факторами являются повреждение альвеолярных эпителиальных клеток и нарушение регуляции или изменение фенотипической экспрессии фибробластов. Воспалительные клетки могут играть второстепенную роль в инициации или распространении фибротического процесса. Прогноз ОИП неблагоприятный.
Причина острой интерстициальной пневмонии?
Основными причинами заболевания являются: воздействие инфекционных факторов или токсинов, генетическая предрасположенность.
Советы
СОВЕТ №1
Обратите внимание на ранние признаки интерстициальной пневмонии, такие как постоянный кашель, одышка и усталость. Если вы заметили эти симптомы, не откладывайте визит к врачу, так как ранняя диагностика может значительно улучшить прогноз.
СОВЕТ №2
Следите за своим общим состоянием здоровья и избегайте факторов риска, таких как курение и воздействие токсичных веществ. Здоровый образ жизни, включая сбалансированное питание и регулярные физические нагрузки, может помочь снизить вероятность развития заболеваний легких.
СОВЕТ №3
При наличии хронических заболеваний, таких как астма или ХОБЛ, регулярно проходите медицинские обследования и следуйте рекомендациям врача. Это поможет контролировать состояние и предотвратить осложнения, связанные с интерстициальной пневмонией.
СОВЕТ №4
Если вам назначено лечение интерстициальной пневмонии, строго следуйте указаниям врача и не прекращайте прием препаратов без консультации. Также важно сообщать врачу о любых побочных эффектах или изменениях в состоянии здоровья.