Разновидности и причины пневмонии
В зависимости от вовлеченности легочной паренхимы в воспалительный процесс выделяют:
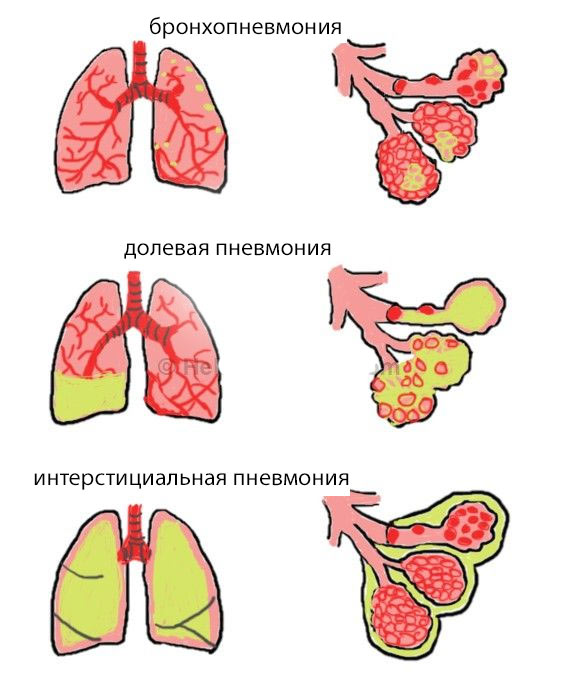
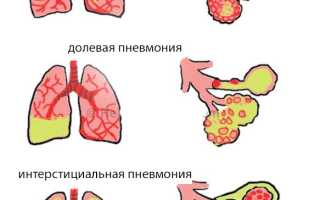
- Очаговую — бронхопневмонию;
- Долевую — плевропневмонию.
Бронхопневмония возникает из-за локального бронхита, когда воспаление распространяется на соседние участки легочной ткани. Это заболевание часто осложняет хронические болезни дыхательной системы и может развиваться у пациентов, находящихся в постели или после операций. Обычно бронхопневмония имеет двусторонний характер.
Плевропневмония, или крупозная, затрагивает как минимум одну долю легкого и ее плевру. Это самостоятельное заболевание может развиться как у предрасположенных, так и у здоровых людей.
Сегментарная пневмония охватывает сегмент легкого, вентилируемый отдельным сегментарным бронхом. Воспаление может затрагивать один или несколько сегментов в одном или обоих легких. Полисегментарная двусторонняя пневмония может возникнуть при инфицировании респираторными вирусами или бактериями и в тяжелых случаях стать сливной или тотальной.
По происхождению выделяют:
- Первичную пневмонию — как самостоятельное заболевание;
- Вторичную — на фоне другой патологии.
Существует также радиационная пневмония, развивающаяся под воздействием ионизирующего излучения.
Основные возбудители инфекционных пневмоний: пневмококки, палочка Фридлендера, стафилококки, стрептококки, а также респираторные вирусы, такие как вирус гриппа, аденовирус, респираторно-синтициальный вирус и коронавирусы. В последние годы увеличилось количество случаев, вызванных микоплазмами и хламидиями.
Грибковая двусторонняя пневмония указывает на низкий уровень иммунной защиты. Ее возбудители: аспергилл, кандида, пневмоцисты, мукор и другие грибки, часто в сочетании с бактериями и вирусами, образуя смешанную пневмонию.
Клиническое течение пневмонии может быть остром (до трех недель), затяжным (до двух месяцев), подострым (до полутора месяцев) и хроническим, продолжительность которого может составлять месяцы или годы. По степени тяжести пневмония делится на легкую, среднюю и тяжелую, причем двусторонняя пневмония обычно имеет тяжелое течение.
Пневмония может быть внебольничной, внутрибольничной и ятрогенной. Внебольничная пневмония возникает вне медицинских учреждений у людей с нормальным или ослабленным иммунитетом, а также при аспирации содержимого желудка или инородных тел.
Внутрибольничная пневмония чаще затрагивает пациентов стационаров, включая длительно лежащих больных после операций, на искусственной вентиляции легких, в коме, после инсульта, а также тех, кто принимает цитостатики и иммунодепрессанты или готовится к пересадке органов.
Ятрогенные пневмонии возникают из-за проводимого лечения, например, при инфузионной терапии или гемодиализе. Воспаление легких также наблюдается у пожилых людей в домах престарелых, хосписах и больницах сестринского ухода.
Риск развития пневмонии увеличивается при следующих факторах:
- Мужской пол — среди заболевших мужчин на треть больше;
- Возраст до 5 лет и старше 65 лет;
- Хронические заболевания дыхательной системы;
- Иммунные нарушения;
- Врожденные аномалии дыхательной системы;
- Пневмопатии у новорожденных;
- Недоношенность, родовые травмы;
- Муковисцидоз;
- Сахарный диабет;
- Операции на органах грудной или брюшной полости;
- Курение и злоупотребление алкоголем.
На заболеваемость пневмонией влияют уровень жизни, социальные условия, характер трудовой деятельности и семейное положение. Эпидемические вспышки могут возникать из-за географического распространения отдельных вирусов или бактерий.
Врачи отмечают, что двусторонняя пневмония представляет собой серьезное заболевание, требующее внимательного подхода к диагностике и лечению. Основные симптомы включают кашель, одышку, высокую температуру и общую слабость. При этом важно учитывать, что клиническая картина может варьироваться в зависимости от возраста пациента и наличия сопутствующих заболеваний.
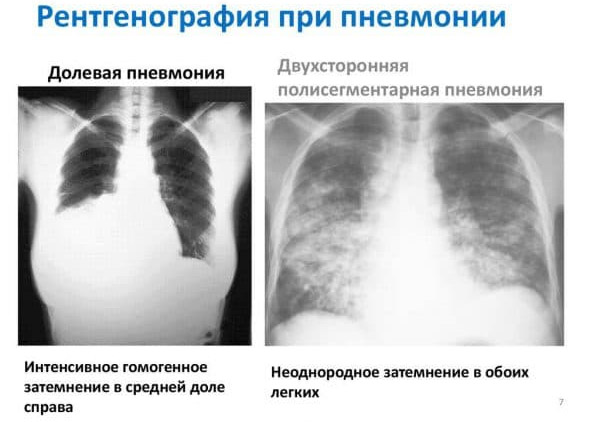
Диагностика основывается на рентгенографии грудной клетки и лабораторных анализах, что позволяет определить степень поражения легких и выбрать оптимальную терапию. Лечение, как правило, включает антибиотики, противовоспалительные препараты и, в некоторых случаях, кислородную терапию. Врачи подчеркивают важность раннего обращения за медицинской помощью, так как своевременное вмешательство значительно повышает шансы на быстрое выздоровление и минимизирует риск осложнений.

Симптоматика воспаления легких
При пневмонии в альвеолах и интерстиции легких возникает воспаление, сопровождающееся проникновением лейкоцитов, лимфоцитов, эритроцитов, белка фибрина и плазмы. Эти вещества затрудняют дыхание. Чем больше поражена легочная паренхима, тем тяжелее воспаление. Двусторонняя пневмония представляет серьезную угрозу.
Инфекция может попасть в легкие через бронхи (при вдыхании микроорганизмов, бронхоскопии или интубации), гематогенно через кровь (например, при сепсисе) или лимфогенно, что встречается редко. Возбудитель закрепляется в эпителиальных клетках мелких бронхов и бронхиол, после чего воспаление распространяется на соседние альвеолы.
Чтобы избавиться от экссудата и восстановить проходимость бронхов, организм реагирует кашлем — основным симптомом пневмонии. По мере прогрессирования заболевания может развиваться дыхательная недостаточность, усиливаться гипоксия и ацидоз, что приводит к перегрузке сердца.
Симптоматика пневмонии зависит от степени поражения, типа возбудителя и индивидуальных особенностей пациента. К основным признакам относятся:
- Высокая температура (до 39-40 градусов);
- Сильный кашель (сухой или продуктивный);
- Одышка;
- Боль в грудной клетке;
- Выраженная слабость, головная боль, мышечные боли на фоне интоксикации.
Обычная бактериальная двусторонняя пневмония у взрослых и детей проявляется повышением температуры, ознобом и слабостью. Кашель обычно влажный, с увеличением мокроты, которая может быть слизистой или гнойной. При обследовании выявляется жесткое дыхание и хрипы в пораженных участках легких.
Атипичная пневмония, возбудителями которой могут быть микоплазма, легионелла, хламидия и вирусы, включая nCoV-19, начинается постепенно. Кашель чаще сухой и мучительный, не поддающийся стандартным лекарственным средствам. На первый план выходят симптомы, характерные для ОРВИ: головная боль, боли в мышцах, сухость и першение в горле, выраженная слабость и сонливость.
У детей клиническая картина двусторонней пневмонии развивается быстро, и чем младше пациент, тем тяжелее состояние. Маленькие дети склонны к быстрой генерализации процесса и образованию сливных пневмонических очагов. Симптоматика у новорожденных и детей первого года жизни включает лихорадку, одышку, кашель и признаки гипоксии, такие как синюшность носогубного треугольника.
Двусторонняя крупозная пневмония — тяжелое заболевание, сопровождающееся воспалением легочной паренхимы и плевры. Температура может достигать 40 градусов, наблюдаются слабость, боли в груди и одышка, усиливающиеся в первые дни болезни. Спустя несколько дней появляется интенсивный кашель с обильной мокротой ржавого цвета из-за разрушенных эритроцитов. При кашле пациент испытывает сильную боль в груди.
| Стадия развития | Симптомы | Диагностические методы |
|---|---|---|
| Начальная (катаральная) | Слабость, недомогание, сухой кашель, незначительное повышение температуры (до 37.5°C), боли в мышцах | Осмотр врача, аускультация легких (сухие хрипы), общий анализ крови (лейкоцитоз), рентгенография грудной клетки (может быть нормальной или с незначительными изменениями) |
| Стадия альвеолярной консолидации | Высокая температура (38-40°C), одышка, кашель с мокротой (слизистая, гнойная), боль в грудной клетке, цианоз, тахикардия, снижение артериального давления | Аускультация легких (влажные хрипы, крепитация), рентгенография грудной клетки (инфильтраты в легких), общий анализ крови (лейкоцитоз, увеличение СОЭ), анализ мокроты (бактериологический посев), пульсоксиметрия, КТ грудной клетки |
| Стадия разрешения | Постепенное снижение температуры, уменьшение интенсивности кашля, улучшение дыхания, уменьшение количества мокроты | Аускультация легких (уменьшение хрипов), рентгенография грудной клетки (постепенное рассасывание инфильтратов), общий анализ крови (нормализация показателей) |
| Осложнения (абсцесс, плеврит, сепсис) | Высокая лихорадка, одышка, гнойная мокрота (с примесью крови), сильная боль в грудной клетке, признаки дыхательной недостаточности, септический шок | Рентгенография грудной клетки (абсцесс, плевральный выпот), КТ грудной клетки, анализ мокроты (бактериологический посев), общий анализ крови (лейкоцитоз, увеличение СОЭ), пункция плевральной полости, посев крови на стерильность |
Диагностика и лечение пневмонии
Диагностика двухсторонней пневмонии включает осмотр, аускультацию и пальпацию грудной клетки, а также лабораторные исследования и рентгенографию.
Ключевые исследования при подозрении на двухстороннюю пневмонию:
- Рентген и КТ грудной клетки;
- Общий и биохимический анализы крови;
- Определение газового состава крови;
- Анализ мокроты с микроскопией и посевом для выявления микробной флоры.
Могут быть назначены бронхоскопия, пункция плевральной полости, видеоторакоскопия и биопсия легкого.
Во время осмотра врач фиксирует повышенную температуру, потливость и слабость пациента. Аускультативные данные зависят от стадии заболевания: от отсутствия дыхательных шумов в области поражения до наличия хрипов и крепитации при рассасывании выпота. При вовлечении плевры слышен характерный шум. Перкуссия выявляет притупление звука над уплотненной легочной тканью.
Результаты анализов крови могут показывать изменения. При типичной пневмонии отмечается увеличение СОЭ, рост лейкоцитов и белков острого воспаления. При атипичной или вирусной пневмонии уровень лейкоцитов может быть нормальным или сниженным, наблюдаются нейтропения и лимфоцитоз.
При ухудшении одышки и дыхательной недостаточности снижается уровень кислорода в крови, что фиксируется пульсоксиметрией или анализом газового состава. Снижение сатурации определяет необходимость кислородной терапии или перевода на искусственную вентиляцию легких.
Лечение двухсторонней пневмонии зависит от причины, степени тяжести и показателей дыхательной и сердечной функций. Терапия включает:
- Жаропонижающие и противовоспалительные препараты — парацетамол, ибупрофен;
- Обильное теплое питье (чай, отвары, минеральная вода);
- Противокашлевые и разжижающие мокроту средства — АЦЦ, амброксол;
- Ингаляции бронхолитиков — беродуал, атровент;
- Физиотерапевтические процедуры и специальные упражнения для облегчения отхождения мокроты.
Все пациенты должны соблюдать постельный режим, но по мере улучшения состояния необходимо активизироваться для улучшения вентиляции легких. Питание должно быть легким и с достаточным количеством жидкости. Продолжительность лечения составляет около 2 недель, но может быть дольше при затяжном течении или осложнениях.
При бактериальной пневмонии или вирусной с вторичной бактериальной инфекцией назначаются антибиотики. До получения результатов посева применяются антибиотики широкого спектра действия, вводимые внутривенно, из групп фторхинолонов, макролидов, цефалоспоринов и защищенных пенициллинов. Лечение начинается с назначения как минимум двух препаратов из разных групп.
После получения результатов посева и определения чувствительности микрофлоры к антибиотикам, продолжают использовать те же препараты или заменяют их на более эффективные. Если улучшения нет в течение 5 дней, антибиотики заменяются.
При выраженном воспалительном ответе могут применяться глюкокортикостероиды для предотвращения повреждения легочной ткани.
Применение средств для разжижения мокроты требует соблюдения питьевого режима. Разжижающие препараты назначаются отдельно от тех, которые подавляют кашлевой рефлекс, чтобы избежать застоя мокроты.
При снижении уровня кислорода, нарастании гипоксии и ухудшении одышки показана кислородная поддержка. В тяжелых случаях пациента переводят на искусственную вентиляцию легких.
Споры о методах лечения пневмонии продолжаются. Вирусные поражения имеют быстрое прогрессирование и затрагивают оба легких.
Двухсторонняя вирусная пневмония требует госпитализации. Проводится мониторинг сатурации, пациент получает кислород. При отсутствии эффекта — переводится на ИВЛ. Глюкокортикостероиды при вирусной пневмонии могут ухудшить состояние, поэтому их не применяют.
Антибактериальная терапия при вирусной пневмонии показана только при присоединении бактериальной инфекции. Антибиотики не действуют на вирусы и могут снизить местный иммунитет.
Лечение коронавирусной пневмонии COVID-19 осуществляется по тем же принципам, что и при других типах пневмонии:
- Постельный режим;
- Обильное питье;
- Жаропонижающие средства;
- Кислородная поддержка и ИВЛ в тяжелых случаях.
Некоторые антиретровирусные препараты показывают эффективность. Парацетамол является препаратом выбора для снижения температуры. Ибупрофен не рекомендуется из-за особенностей его метаболизма.
Многие аспекты атипичных пневмоний и коронавирусной инфекции остаются спорными из-за недостатка наблюдений и клинических испытаний. Специалисты продолжают искать эффективные схемы лечения.
Двусторонняя пневмония вызывает много обсуждений среди медиков и пациентов. Люди отмечают, что симптомы могут варьироваться от легкой одышки и кашля до высокой температуры и сильной слабости. Часто пациенты жалуются на затрудненное дыхание и боль в груди, что делает диагностику особенно важной. Врачам помогают рентгенография и компьютерная томография, которые позволяют увидеть воспалительные процессы в легких. Лечение обычно включает антибиотики, противовоспалительные препараты и, в некоторых случаях, госпитализацию. Многие подчеркивают важность раннего обращения к врачу, так как запущенные случаи могут привести к серьезным осложнениям. Профилактика, включая вакцинацию и здоровый образ жизни, также занимает важное место в обсуждениях.

Осложнения, прогноз и профилактика
Двухсторонняя пневмония представляет серьезную угрозу из-за высокого риска осложнений, среди которых:
- Абсцесс и гангрена легкого;
- Гнойный плеврит;
- Медиастинит с вовлечением органов средостения;
- Обширный фиброз легочной ткани, приводящий к дыхательной недостаточности;
- Образование рубцов в легких;
- Сепсис.
Летальный исход чаще всего связан с острой дыхательной или сердечно-легочной недостаточностью и сепсисом. Прогноз серьезен для маленьких детей, пожилых людей и пациентов с заболеваниями органов дыхания или иммунодефицитом. У относительно здоровых пациентов при адекватном лечении прогноз более оптимистичен, однако любое воспаление легких может оставить рубцы или локальный пневмофиброз, что в дальнейшем может привести к дыхательной недостаточности.
Некоторые формы пневмонии можно предотвратить вакцинацией. Всемирная организация здравоохранения (ВОЗ) рекомендует прививки от пневмококковой пневмонии, вызывающей серьезные осложнения у детей в более чем 90% случаев. Вакцинация проводится один раз, повторная прививка показана через 5 лет для людей старше 65 лет и для пациентов с нарушениями иммунной системы.
Прививка от пневмококковой пневмонии необходима:
- Людям старше 65 лет;
- Детям старше 2 лет и взрослым до 65 лет с хроническими заболеваниями сердца, легких, сахарным диабетом, алкоголизмом, циррозом печени;
- Пациентам с иммунодефицитом, лимфопролиферативными заболеваниями, гемобластозами, ВИЧ-инфицированным и страдающим хронической почечной недостаточностью;
- Курильщикам и астматикам;
- Людям, проходящим облучение или лечение цитостатиками, гормонами, иммунодепрессантами;
- Сотрудникам детских учреждений.
Также разработана вакцина для профилактики пневмонии, вызванной гемофильной палочкой. ВОЗ рекомендует включать эту прививку в национальные календари прививок. Исследования показывают, что в странах с активной иммунизацией детей взрослое население страдает от заболеваний реже благодаря эффекту популяционного иммунитета.
Видео: общая информация + лекция о современных пневмониях

Вопрос-ответ
Каковы основные симптомы двусторонней пневмонии?
Основные симптомы двусторонней пневмонии включают кашель (часто с выделением мокроты), одышку, повышенную температуру тела, озноб, боли в груди и общую слабость. У некоторых пациентов могут наблюдаться также головная боль и усталость.
Какие методы диагностики используются для выявления двусторонней пневмонии?
Для диагностики двусторонней пневмонии врачи используют рентгенографию грудной клетки, которая позволяет увидеть воспалительные изменения в легких. Также могут быть назначены лабораторные анализы, такие как общий анализ крови и анализ мокроты, для определения возбудителя инфекции.
Как проходит лечение двусторонней пневмонии?
Лечение двусторонней пневмонии обычно включает антибиотикотерапию, если заболевание вызвано бактериальной инфекцией. Важно также обеспечить достаточное количество жидкости, покой и, при необходимости, использование жаропонижающих средств. В тяжелых случаях может потребоваться госпитализация и применение кислородной терапии.
Советы
СОВЕТ №1
Обратите внимание на симптомы: при двусторонней пневмонии могут проявляться такие признаки, как высокая температура, кашель с мокротой, одышка и сильная усталость. Если вы заметили у себя или близких эти симптомы, не откладывайте визит к врачу.
СОВЕТ №2
Следите за своим иммунитетом: поддержание здорового образа жизни, включая правильное питание, регулярные физические нагрузки и достаточный сон, поможет укрепить иммунную систему и снизить риск развития пневмонии.
СОВЕТ №3
Не пренебрегайте вакцинацией: вакцинация против гриппа и пневмококковой инфекции может значительно снизить риск развития двусторонней пневмонии, особенно у людей с ослабленным иммунитетом или хроническими заболеваниями.
СОВЕТ №4
Следуйте рекомендациям врача: при диагностировании двусторонней пневмонии важно строго соблюдать назначенное лечение, включая прием антибиотиков и других препаратов, а также выполнять все рекомендации по уходу за собой.