Этиология
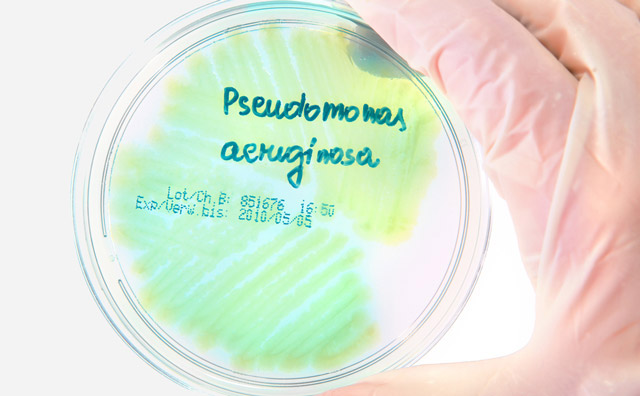
Pseudomonas aeruginosa — это прямая или слегка изогнутая палочка с округлыми концами, относящаяся к хемоорганотрофам и строгим аэробам. Жгутики обеспечивают подвижность. При окрашивании по Граму бактерия приобретает красный цвет и встречается поодиночке, парами или в цепочках.
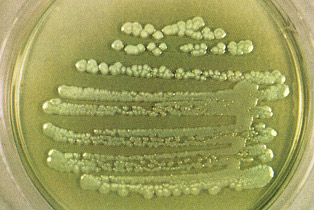
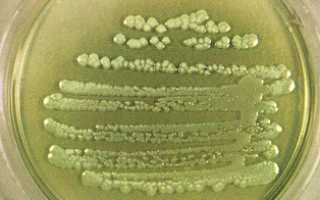
Эта бактерия не требует сложных питательных сред. Она активно растет на мясопептонном агаре, придавая ему сине-зеленый оттенок. В бульоне псевдомонада проявляется помутнением и образует биопленку на поверхности. Поскольку псевдомонады — облигатные аэробы, они стремятся к поверхности жидкой среды с высокой концентрацией кислорода. На селективной среде ЦПХ-агар формируются слизистые, плоские колонии с зеленоватым оттенком и ароматом жасмина. Оптимальная температура для роста — 37 градусов.
Микробы рода Pseudomonas производят различные пигменты:
- Пиоцианин — сине-зеленый,
- Пиовердин — желтовато-зеленый,
- Пиорубин — красно-коричневый,
- Флюоресцин.
Существуют также атипичные непигментированные штаммы.
Факторы патогенности включают:
- Экзотоксин А — нарушает синтез белка,
- Экзоэнзим S — вызывает воспаление в легких,
- Цитотоксин — разрушает клетки,
- Гемолизин — приводит к некрозу тканей печени и легких,
- Фосфолипаза — разрушает сурфактант легких,
- Энтеротоксический фактор — способствует диарее,
- Фактор проницаемости,
- Нейраминидаза — усиливает действие других токсинов,
- Протеаза — разрушает соединительнотканные волокна и увеличивает проницаемость сосудов,
- Коллагеназа.
Бактерия имеет соматические О и жгутиковые Н антигены, некоторые штаммы обладают К антигеном.
При попадании в организм человека синегнойная палочка выделяет экзотоксины и ферменты, способствующие инфекции, что разрушает защитные барьеры и подавляет иммунную систему. Вне живого организма образование токсинов прекращается.
Колонии синегнойных палочек формируют биопленки, что придает бактериям устойчивость к неблагоприятным условиям. На ворсистых тканях они могут выживать до полугода, а в аппаратах ИВЛ и растворах для контактных линз — годами. Метаболизм псевдомонад адаптируется к изменяющимся условиям. Эти бактерии устойчивы к множеству антисептиков и дезинфицирующих средств, а также к ультрафиолетовому облучению. Они погибают при автоклавировании, длительном кипячении, обработке хлорамином, перекисью водорода и фенолом.
Заболевания, вызванные псевдомонадами, чаще развиваются у людей с ослабленным иммунитетом. Микробы оседают на эпителии кишечника, прикрепляясь к эпителиоцитам с помощью ворсинок, и размножаются, создавая первичный инфекционный очаг. Затем инфекция проникает в более глубокие ткани, где токсины и ферменты всасываются в кровь. Псевдомонада с током крови распространяется по организму.
Pseudomonas aeruginosa — типичный внеклеточный паразит, производящий токсины и вызывающий различные поражения. Местное проникновение бактерий в ткани приводит к локальной инфекции, а их распространение может вызвать генерализацию процесса и развитие бактериемии.
Pseudomonas aeruginosa — это граммотрицательная бактерия, обладающая высокой устойчивостью к антибиотикам и способная вызывать различные инфекции, особенно у пациентов с ослабленным иммунитетом. Врачи отмечают, что патогенность Pseudomonas связана с её способностью образовывать биопленки и выделять токсичные вещества, что затрудняет лечение. Симптоматика инфекций может варьироваться от легких респираторных проявлений до тяжелых системных заболеваний, таких как сепсис. Диагностика включает микробиологическое исследование образцов, что позволяет точно определить возбудителя. Лечение требует комплексного подхода, включая использование антибиотиков, к которым бактерия не развила устойчивость, а также поддерживающую терапию для укрепления иммунной системы пациента. Врачи подчеркивают важность раннего выявления и адекватного лечения для предотвращения серьезных осложнений.

Эпидемиология
P. aeruginosa обитает в воде, почве и растениях. В небольших количествах она может находиться на коже, в ушах, носоглотке и пищеварительном тракте, не представляя угрозы при нормальной работе защитных механизмов. Однако при их нарушении возможно развитие заболевания.
Инфекционный источник — больной человек или носитель бактерий, резервуаром служат легкие или мочевыводящие пути. Наибольшую опасность представляют лица с легочной формой заболевания.
Способы передачи возбудителя:
- Воздушно-капельный — выделение бактерий при разговоре, чихании или кашле;
- Контактный — заражение через прямой контакт с инфицированным или общие предметы быта;
- Пищевой — употребление зараженной воды или пищи, не прошедшей термическую обработку;
- Трансплантационный — при пересадке органов и тканей от донора к реципиенту.
P. aeruginosa — один из основных возбудителей инфекций в больницах. В стационаре она может вызывать пневмонию, инфекции мочевыводящих путей и бактериемию.
Вспышки внутрибольничных инфекций могут быть вызваны:
- Недостаточно стерилизованными медицинскими инструментами,
- Неполной обработкой рук медицинского персонала,
- Нарушением процедур дезинфекции и антисептики.
Наибольшему риску заражения подвержены:
- Пациенты, долго находящиеся в больнице,
- Люди, получающие инвазивные процедуры — установку катетеров, зондов, искусственную вентиляцию легких,
- Лица с заболеваниями легких, аутоиммунными расстройствами или болезнями мочевыводящей системы,
- ВИЧ-позитивные,
- Онкологические больные,
- Пациенты, проходящие курс лечения антибиотиками, гормонами или цитостатиками,
- Люди, перенесшие хирургические операции,
- Пациенты с большими ожогами,
- Новорожденные,
- Пожилые люди.
Синегнойная палочка также вызывает вспышки инфекций в общественных бассейнах. Бактерии могут оседать на плитке и образовывать биопленку, защищающую их от дезинфицирующих средств.
| Свойство/Характеристика | Описание | Клиническое значение/Лечение |
|---|---|---|
| Морфология | Грам-отрицательные, палочковидные бактерии, подвижные (жгутики), аэробы или факультативные анаэробы | Диагностика (микроскопия, посев) |
| Культуральные свойства | Быстрый рост на обычных питательных средах, образование пигмента (сине-зеленый, желтый, коричневый) | Диагностика (характер роста, пигментация) |
| Биохимические свойства | Оксидаза-положительные, каталаза-положительные, различные ферментативные активности (например, продукция протеаз, липаз) | Дифференциальная диагностика (от других грамотрицательных бактерий) |
| Факторы вирулентности | Экзотоксины (например, экзотоксин А), эндотоксины (липополисахарид), пили, капсула, сидерофоры | Патогенез инфекции, тяжесть заболевания |
| Патогенность | Широкий спектр инфекций: пневмония, инфекции мочевыводящих путей, сепсис, инфекции ран, ожогов, кератит, инфекции у иммунокомпрометированных пациентов | Определение целевой терапии |
| Симптомы (зависит от локализации инфекции) | Лихорадка, озноб, кашель (пневмония), боль в животе, дизурия (инфекции мочевыводящих путей), гнойные выделения (инфекции ран), повреждение роговицы (кератит) | Клиническая картина для постановки предварительного диагноза |
| Диагностика | Микроскопия, посев на питательные среды, идентификация по биохимическим свойствам, ПЦР | Подтверждение диагноза, определение чувствительности к антибиотикам |
| Лечение | Антибиотикотерапия (цефалоспорины, карбапенемы, аминогликозиды, фторхинолоны – выбор антибиотика зависит от чувствительности к нему конкретного штамма) | Эффективное подавление инфекции, предотвращение осложнений |
| Профилактика | Соблюдение правил асептики и антисептики, своевременное лечение сопутствующих заболеваний, профилактика у пациентов с ослабленным иммунитетом | Предотвращение развития инфекций |
Клинические проявления
Pseudomonas spp. — условно-патогенные микроорганизмы, вызывающие воспалительные процессы в поврежденных тканях. Инфекция чаще развивается в местах порезов и ожогов. Циститы и уретриты возникают при использовании нестерильных катетеров, конъюнктивиты и кератиты — из-за травм или операций, а воспаления кожи — из-за ранений или пиодермии. Pseudomonas aeruginosa у детей может вызывать средний отит, пневмонию, эндокардит, менингит, абсцессы мозга, а также воспаления костей, суставов и мышц, различных отделов ЖКТ.
Симптоматика зависит от локализации инфекции, возможны одновременные воспалительные процессы в нескольких органах.
-
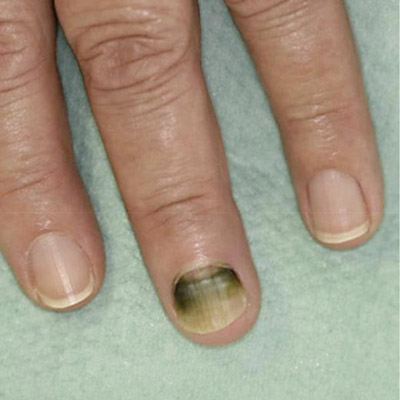
Поражение ногтей: синегнойная палочка располагается под ногтевой пластиной, развиваясь при попадании влаги. Ноготь становится мягким, темным, иногда с сине-зеленым или красным оттенком. Ногтевая пластина отслаивается, появляются пятна, которые увеличиваются и сливаются. Без лечения возникают местная боль и гнойное отделяемое.
-
Псевдомонады проникают в кишечник через пищеварительный тракт, вызывая нарушения пищеварительной функции и интоксикацию. У пациентов наблюдаются лихорадка, диспепсические расстройства, понос с зловонным запахом и примесью зеленоватой слизи и крови. Общее состояние ухудшается, появляется слабость и обезвоживание. На стенках кишечника могут образовываться язвы и некрозы. У детей синегнойную палочку чаще находят в кале, у взрослых иммунная система обычно справляется с инфекцией, и заболевание протекает вяло.
-
При локализации псевдомонады в горле возникают покраснение и отек зева, боль при глотании, увеличение миндалин, лихорадка и выделение слизи из носа.
-
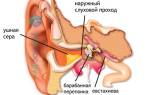
Воспаление уха проявляется болями, снижением слуха, интоксикацией и желто-зелеными выделениями. Инфекция быстро распространяется на барабанную полость и кости черепа.
-
При поражении мочевыделительной системы воспаляются мочевой пузырь, уретра и почки. Характерные симптомы: дизурия, частые ложные позывы, выделение мочи небольшими порциями с кровью и резкой болью в конце, а также изменения в анализах мочи.
-
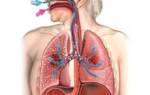
Воспаление легочной ткани чаще наблюдается у людей с хроническими заболеваниями дыхательных путей или после эндотрахеального наркоза. Патология, особенно у детей до 2 лет, проявляется признаками пневмонии или бронхита: одышка, кашель с гнойной мокротой и боль в грудной клетке. Отличается длительным течением и некротическим поражением легочной ткани.
-
Синегнойная палочка в крови может вызвать сепсис. Инфекция распространяется через кровь, что требует срочной медицинской помощи.
-
При поражении кожи образуется гнойничок на розовом фоне, зудящий и болезненный. Если иммунная система справляется, образуется корка коричневого цвета. В противном случае воспаление может распространиться, появится сине-зеленое отделяемое, а на поверхности образуется фиолетовая или черная корка. Без лечения возможен некроз кожи или абсцесс.
-
Воспаление зрительного анализатора проявляется изъязвлением роговицы, обильным слезотечением, светобоязнью, болью и жжением в глазу.
Все симптомы сопровождаются общей интоксикацией и астенизацией. Пациенты отмечают повышение температуры, озноб, слабость, недомогание, снижение работоспособности, отсутствие аппетита и ломоту в теле.
Pseudomonas aeruginosa — это грамотрицательная бактерия, известная своей устойчивостью к антибиотикам и способности вызывать инфекции у людей с ослабленным иммунитетом. Она может обитать в различных средах, включая почву и воду, и часто становится причиной госпитальных инфекций. Симптоматика инфекций, вызванных Pseudomonas, варьируется от легких до тяжелых и может включать лихорадку, кашель, затрудненное дыхание и гнойные выделения. Диагностика обычно основывается на микробиологических исследованиях, таких как посевы из пораженных тканей или жидкостей. Лечение требует комплексного подхода, включая использование антибиотиков, но из-за высокой устойчивости бактерии к лекарствам, выбор терапии может быть затруднен. Важно также проводить профилактические меры, чтобы снизить риск заражения, особенно в медицинских учреждениях.

Диагностика
Лабораторная диагностика — ключевой метод для обнаружения Pseudomonas aeruginosa. Исследуются образцы: отделяемое из зева, мочеиспускательного канала, раны, кровь, моча, ликвор и выпотная жидкость.
В микробиологической лаборатории посев биоматериала на питательные среды выполняется до начала антибиотикотерапии. Псевдомонада неприхотлива и активно растет на агаре Мюллер-Хинтон. После инкубации подсчитываются колонии и оценивается наличие специфического пигмента. Рост культуры сопровождается спонтанным радужным лизисом и изменением цвета среды на зеленый. На жидких средах образуется пленка, которая приводит к помутнению. Выделенную культуру исследуют под микроскопом для определения тинкториальных свойств — реакции на красители. Идентификация бактерий до уровня вида основывается на биохимических характеристиках. Затем определяется чувствительность микроорганизма к антибиотикам и бактериофагам.
Серологическая диагностика включает выявление антител к P. aeruginosa в венозной крови пациента.
ПЦР — экспресс-анализ, позволяющий установить вид патогена и оценить его количество в пробе.
Лечение
Лечение пациентов группы риска проходит в стационаре с постоянным наблюдением. Остальные пациенты могут получать медикаменты на дому по назначению врача. Самостоятельный выбор антибиотиков может вызвать мутации возбудителей и устойчивые штаммы. Специалисты назначают антибактериальные препараты на основе антибиотикограммы, определяющей чувствительность к противомикробным средствам.
Антибактериальная терапия включает:
- Цефалоспорины: «Цефтазидим», «Цефипим»;
- Фторхинолоны: «Ципрофлоксацин», «Левофлоксацин»;
- Монобактамы: «Азтреонам»;
- Карбапенемы: «Имипенем», «Меропенем»;
- Аминогликозиды: «Гентамицин», «Амикацин».
Схема лечения, включая дозу, частоту приема и продолжительность терапии, определяется врачом индивидуально с учетом возраста, состояния и локализации заболевания.
Бактериофаги эффективно уничтожают синегнойную палочку, лизируя бактерии и имея меньше побочных эффектов по сравнению с антибиотиками. Этиотропная терапия является основой комплексного лечения инфекции.
Симптоматическая терапия облегчает основные симптомы заболевания, выбор препаратов зависит от локализации поражения.
Пациентам могут быть назначены:
- Жаропонижающие: «Нурофен», «Ибупрофен»;
- Обезболивающие: «Кеторол», «Баралгин»;
- Антигистаминные: «Супрастин», «Цетрин»;
- Иммуномодуляторы: «Эсмиген», «Иммунал»;
- Про- и пребиотики: «Аципол», «Бифиформ»;
- Противодиарейные: «Имодиум», «Лоперамид»;
- Витаминно-минеральные комплексы.
Раны и инфицированные области обрабатываются антисептиками. При воспалении органов мочевыделения проводится промывание через катетер. Раны промываются через дренаж. Местное лечение включает противомикробные мази и болтушки для обработки гнойничков. После устранения острых симптомов возможно применение физиотерапии. При пневмонии, менингите и сепсисе показаны дегидратационная и дезинтоксикационная терапия с внутривенным введением коллоидных и кристаллоидных растворов. В тяжелых случаях может потребоваться хирургическое вмешательство для удаления очагов, не поддающихся консервативному лечению.
Правильное назначение медикаментов способствует быстрому восстановлению пациентов без осложнений.

Профилактика
Создана вакцина «Aerugen» для профилактики синегнойной инфекции у людей группы риска.
Для предотвращения инфицирования псевдомонадами рекомендуется:
- Проведение дезинфекции в медицинских учреждениях,
- Избежание контактов с инфицированными,
- Соблюдение гигиенических стандартов медицинским персоналом,
- Рациональное назначение антибиотиков с учетом антибиотикограммы,
- Своевременное лечение хронических инфекций, таких как кариес, тонзиллит и синусит,
- Укрепление иммунной системы через закаливание, растительную и молочнокислую пищу, занятия спортом,
- Поддержание чистоты тела и жилого пространства,
- Регулярные медицинские осмотры.
Псевдомонады — условно-патогенные микроорганизмы, обитающие в организме человека. При определенных условиях они могут вызывать заболевания внутренних органов, требующие специфического противомикробного лечения.
Вопрос-ответ
Что такое патогенная бактерия Pseudomonas?
Синегнойная палочка (Pseudomonas) — это группа бактерий, широко встречающихся в окружающей среде, например, в почве и воде. Наиболее распространённым видом, вызывающим инфекции у людей, является Pseudomonas aeruginosa. Синегнойная палочка может вызывать инфекции крови, лёгких (пневмония), мочевыводящих путей и других органов после хирургических операций.
Какой препарат убивает синегнойную палочку?
Основными антибиотиками, используемыми для инактивации синегнойной инфекции, являются «защищенные» пенициллины, фторхинолоны, цефтазидим, цефепим, имипенем, полимиксин Е, гентамицин, амикацин.
Советы
СОВЕТ №1
Изучите основные характеристики Pseudomonas, чтобы лучше понять, как этот микроорганизм может влиять на здоровье. Знание о его устойчивости к антибиотикам и способности вызывать инфекции поможет вам быть более осведомленным о возможных рисках.
СОВЕТ №2
Обратите внимание на симптомы инфекций, вызванных Pseudomonas, такие как высокая температура, кашель, затрудненное дыхание или кожные высыпания. Раннее распознавание этих признаков может помочь в своевременной диагностике и лечении.
СОВЕТ №3
При наличии факторов риска, таких как ослабленная иммунная система или хронические заболевания, регулярно проходите медицинские обследования. Это поможет выявить возможные инфекции на ранних стадиях и предотвратить их развитие.
СОВЕТ №4
Следите за гигиеной и соблюдайте меры предосторожности, особенно в медицинских учреждениях, чтобы снизить риск заражения Pseudomonas. Используйте антисептики и избегайте контакта с открытыми ранами или инфекционными материалами.