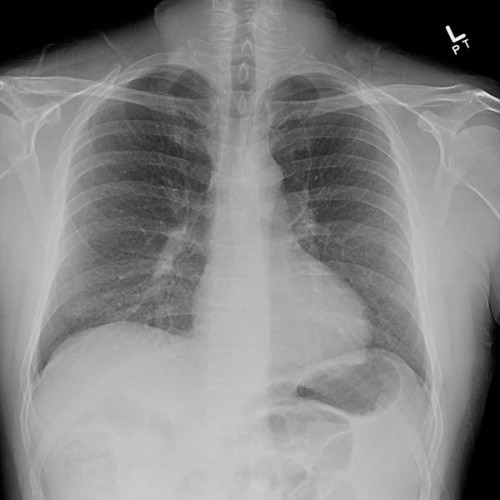
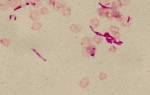
Этиология
Этиология пневмонита недостаточно изучена. В его развитии важны следующие факторы:
- Токсические вещества — вдыхание химических соединений (краски, лаки, смолы),
- Лекарственные препараты — длительное использование антибиотиков, сульфаниламидов и цитостатиков,
- Вирусные инфекции,
- Плесневые грибы,
- Хронические заболевания (цирроз печени, туберкулез),
- Аллергены,
- Наркотики,
- Воздействие радиации.
Интерстициальный пневмонит — респираторное заболевание с неясными причинами. Идиопатические формы представляют серьезную проблему для врачей. Интерстициальный пневмонит с десквамацией чаще встречается у курильщиков и людей, принимающих мощные лекарства. Лабораторные, клинические и функциональные показатели не имеют специфических признаков. На рентгеновских снимках видны двусторонние изменения, а на томограммах — симптом «матового стекла».
Термин «пневмония» связывают с вирусными инфекциями, а «пневмонит» — с аутоиммунными процессами. Пневмонит развивается быстрее у людей с иммунодефицитом, курильщиков и пациентов с аллергическими реакциями и тяжелыми заболеваниями легких.
Врачи отмечают, что пневмонит представляет собой воспаление легочной ткани, которое может быть вызвано различными факторами, включая инфекционные агенты, аллергены и химические вещества. Существует несколько форм пневмонита, среди которых аллергический, токсический и инфекционный. Признаки заболевания могут варьироваться от легкой одышки и кашля до выраженной слабости и лихорадки.
Лечение пневмонита зависит от его причины и может включать применение противовоспалительных препаратов, антибиотиков или кортикостероидов. Важно также обеспечить пациенту адекватный уровень кислорода и, при необходимости, госпитализацию. Профилактика включает избегание контакта с известными аллергенами и токсинами, а также вакцинацию против инфекционных заболеваний, таких как грипп и пневмококковая инфекция. Врачи подчеркивают важность ранней диагностики и своевременного лечения для предотвращения осложнений.

Симптоматика
Симптоматика пневмонита развивается постепенно. У пациентов наблюдаются одышка, сохраняющаяся в покое, мучительный сухой кашель, постоянная субфебрильная температура, тяжесть и давление за грудиной, а также приступообразные боли в груди. Больные теряют в весе, их кожа становится бледной и синюшной. Приступы удушья и ощущение «бегающих мурашек» становятся невыносимыми. Ночью пациенты страдают от обильного потоотделения, а днем быстро утомляются.
Гиперчувствительный пневмонит — наиболее распространенная форма заболевания. Это аллергическая реакция, при которой в легочной ткани развивается интерстициальное воспаление с образованием инфильтратов и гранулем. Аллергия может возникать на органические и неорганические вещества. Гиперчувствительный альвеолит чаще всего наблюдается у работников сельского хозяйства, таких как хлопкоробы, тростниководы, зерноводы, табаководы, скорняки и сыроделы. Они жалуются на непродуктивный кашель, одышку, миалгию, артралгию, диспепсию, анорексию, потерю веса и общее недомогание. Острый гиперчувствительный пневмонит по клиническим проявлениям напоминает острую пневмонию и может сопровождаться лихорадкой, кашлем с кровохарканьем, диспноэ, слабостью и мелко- или среднепузырчатыми инспираторными хрипами. Хроническая форма заболевания протекает медленно, зачастую без явных обострений. При отсутствии лечения в легочной ткани могут возникнуть необратимые фиброзные изменения.
Гиперсенситивный пневмонит относится к профессиональным заболеваниям. «Легкое фермера» возникает после контакта с пылью свежего сена, а «легкое птицевода» — из-за пыли, содержащей пух и перья птиц. В редких случаях может развиться «утиная болезнь». В тяжелых случаях у пациентов наблюдаются признаки дыхательной недостаточности и гипоксии: кожа становится синюшной, пальцы деформируются, принимая вид барабанных палочек, появляются крепитирующие или влажные хрипы. Функции легких значительно ограничены. Длительная аспирация может привести к хронической форме заболевания. Обострения возникают при каждом новом контакте с аллергеном. На рентгеновских снимках видны инфильтративные тени, а в крови — повышенное количество эозинофилов или базофилов.
Аллергический пневмонит развивается при вдыхании пыли, содержащей споры бактерий и грибов, а также под воздействием некоторых металлов, таких как цинк, медь, мышьяк, золото и кобальт. У пациентов в альвеолах легких возникает гиперчувствительность и гиперреактивность в ответ на образование антител к аллергенам. Выраженная инфильтрация в легких отсутствует, и на рентгенограмме не наблюдается значительных изменений. Мелкие воспалительные инфильтраты можно выявить только с помощью компьютерной томографии.
Аллергический пневмонит проявляется традиционными респираторными и интоксикационными симптомами. Они возникают при каждом новом контакте с аллергеном и исчезают самостоятельно через несколько часов. При постоянном взаимодействии с аллергеном заболевание может перейти в хроническую стадию.
Аспирационный пневмонит развивается, когда твердая пища или желудочный сок попадают в верхние дыхательные пути. Это может привести к химическому ожогу слизистой оболочки или закупорке бронхиол твердыми массами, вызывая острую гипоксию.
Сразу после аспирации возникает бронхоспазм, приводящий к острой дыхательной недостаточности. Это проявляется синюшностью кожи, учащением сердечного ритма и затруднением дыхания. Спустя несколько минут состояние пациентов может стабилизироваться, однако отек бронхов и другие признаки воспаления продолжают нарастать. На рентгенограмме можно увидеть изменения в плотности легочного рисунка, указывающие на перибронхиальную экссудацию.
Постлучевой пневмонит — осложнение радиационной терапии, часто приводящее к летальному исходу из-за низкой устойчивости легочной ткани к облучению. Заболевание проявляется на начальных стадиях симптомами, схожими с гриппом, а также признаками пневмонии, туберкулеза и плеврита. Диагноз пневмонита подтверждается с помощью компьютерной томографии, выявляющей поражение бронхопульмонального дерева. После курса глюкокортикостероидной терапии состояние пациентов стабилизируется, и поврежденная легочная ткань восстанавливается.
| Причина пневмонита | Форма пневмонита | Признаки и симптомы | Лечение | Профилактика |
|---|---|---|---|---|
| Вдыхание пыли (органической или неорганической) – например, пыльца, грибки, птичий помет, металлы | Аллергический пневмонит (экзогенный аллергический альвеолит) | Кашель, одышка, лихорадка, усталость, боли в груди, снижение работоспособности | Устранение контакта с аллергеном, кортикостероиды (перорально или ингаляционно), бронходилататоры | Избегание контакта с известными аллергенами, использование средств индивидуальной защиты (респираторы) |
| Инфекция (вирусная, бактериальная, грибковая) | Инфекционный пневмонит | Кашель, одышка, лихорадка, озноб, боли в груди, мокрота (возможно с кровью), головная боль, мышечные боли | Антибиотики (при бактериальной инфекции), противовирусные препараты (при вирусной инфекции), противогрибковые препараты (при грибковой инфекции), симптоматическое лечение (жаропонижающие, отхаркивающие) | Соблюдение гигиены, вакцинация (против гриппа, пневмококковой инфекции) |
| Лекарственные препараты (например, некоторые антибиотики, противовоспалительные средства) | Лекарственный пневмонит | Кашель, одышка, лихорадка, сыпь, боли в суставах, эозинофилия | Отмена препарата, кортикостероиды, симптоматическое лечение | Тщательный сбор анамнеза, мониторинг побочных эффектов лекарственных препаратов |
| Ионизирующее излучение | Радиационный пневмонит | Кашель, одышка, боли в груди, снижение работоспособности | Симптоматическое лечение, кортикостероиды, кислородная терапия | Защита от ионизирующего излучения |
| Аутоиммунные заболевания (например, ревматоидный артрит, системная красная волчанка) | Аутоиммунный пневмонит | Кашель, одышка, лихорадка, боли в суставах, усталость, снижение работоспособности | Иммуносупрессивная терапия, кортикостероиды, цитостатики | Лечение основного аутоиммунного заболевания |
| Неизвестная причина | Идиопатический пневмонит | Кашель, одышка, лихорадка, боли в груди, снижение работоспособности | Кортикостероиды, иммуносупрессивная терапия, симптоматическое лечение | Нет специфической профилактики |
Диагностика
Диагностика пневмонита основывается на жалобах пациентов, анамнезе, клинических проявлениях и результатах лабораторных и инструментальных исследований.
Лабораторная диагностика пневмонита включает:
- В общем анализе крови — лейкоцитоз с сдвигом формулы влево и повышение скорости оседания эритроцитов (СОЭ).
- Микроскопическое исследование и микробиологический анализ мокроты для выявления возбудителя.
Инструментальные методы, подтверждающие или опровергающие диагноз, включают рентгенографию легких, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) грудной клетки, бронхоскопию и биопсию альвеолярных тканей.
Пневмонит — это воспаление легочной ткани, которое может быть вызвано различными факторами, включая инфекции, аллергены и токсические вещества. Люди часто отмечают, что симптомы пневмонита могут варьироваться от легкой одышки и кашля до более серьезных проявлений, таких как высокая температура и сильная боль в груди. Существует несколько форм пневмонита, включая аллергический, инфекционный и токсический, каждая из которых требует индивидуального подхода к лечению. Важно своевременно обратиться к врачу для диагностики и назначения адекватной терапии, которая может включать антибиотики, кортикостероиды и противовоспалительные препараты. Профилактика заболевания заключается в избегании контакта с аллергенами и токсинами, а также в поддержании общего здоровья легких. Регулярные медицинские осмотры и вакцинация также играют важную роль в предотвращении пневмонита.

Лечение
Лечение пневмонита требует комплексного подхода, включающего медикаменты и здоровый образ жизни. Рекомендуется ограничить физическую активность, гулять на свежем воздухе, проводить кислородные ингаляции, а также принимать витамины и гомеопатические средства. Если эффект отсутствует, переходят к медикаментозной терапии.
Эффективны кортикостероиды, такие как «Преднизолон» и «Бетаметазон», иммуносупрессоры и цитостатики, например, «Метотрексат» и «Фторурацил». В тяжелых случаях может потребоваться симптоматическое лечение и оксигенотерапия. Бронхолитики, жаропонижающие и противокашлевые препараты улучшают состояние пациентов, антибиотики назначаются при вторичной бактериальной инфекции.
Лечение аспирационного пневмонита начинается с экстренного удаления пищи из легких. В этом случае стероидная и антибактериальная терапия часто неэффективны. Антибиотики могут назначаться профилактически или при наличии лихорадки, лейкоцитоза и роста посторонней флоры в анализах. При гипоксемии и гиперкапнии проводят респираторное лечение, включая оксигенотерапию и искусственную вентиляцию легких.
Среди народных средств наиболее эффективны:
- Тыквенный сок для уменьшения отечности легких,
- Настой ягод бузины, кориандра и сосновых почек с антисептическим эффектом,
- Отвар плодов боярышника и травы пустырника для облегчения приступов удушья,
- Ингаляции с медом, лимонной цедрой и алоэ при частом кашле,
- Морсы из ягод клюквы, земляники и смородины для нормализации температуры тела,
- Отвар коры дуба, цветков липы и корня имбиря для борьбы с гипергидрозом.
Профилактика
Профилактические меры для предотвращения пневмонита:
- Борьба с вредными привычками,
- Поддержание физической активности,
- Укрепление иммунной системы,
- Исключение аллергенов,
- Своевременное лечение заболеваний легких,
- Снижение запыленности на рабочем месте,
- Использование индивидуальных средств защиты.
Работникам сельского хозяйства и химической отрасли следует временно приостановить профессиональную деятельность, чтобы избежать пневмонита.
Для предотвращения аллергического пневмонита важно избегать контактов с факторами, способствующими его развитию:
- Бактериальные: бактерии, грибы и их метаболиты,
- Биологические: шерсть, слюна, клетки кожи и выделения животных,
- Растительные: солома, пыльца цветов,
- Химические: металлы и их соединения,
- Фармакологические: антибактериальные, гормональные и ферментные препараты.

Вопрос-ответ
Что такое пневмонит и каковы его основные причины?
Пневмонит — это воспаление легочной ткани, которое может быть вызвано различными факторами, включая инфекционные агенты, аллергены, химические вещества и радиацию. Основные причины включают вирусные и бактериальные инфекции, вдыхание токсичных веществ, а также аллергические реакции на пыльцу или грибки.
Какие симптомы могут указывать на наличие пневмонита?
Симптомы пневмонита могут варьироваться, но наиболее распространенные включают кашель, одышку, боль в груди, лихорадку и общее недомогание. В некоторых случаях может наблюдаться выделение мокроты, а также хриплость при дыхании.
Каковы основные методы лечения пневмонита?
Лечение пневмонита зависит от его причины. В большинстве случаев назначаются противовоспалительные препараты и антибиотики, если имеется бактериальная инфекция. Важно также обеспечить покой и достаточное количество жидкости. В тяжелых случаях может потребоваться госпитализация и применение кислородной терапии.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям дыхательной системы. Это поможет выявить пневмонит на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на симптомы, такие как кашель, одышка и боль в груди. Если вы заметили их у себя или у близких, не откладывайте визит к врачу, так как ранняя диагностика может существенно повлиять на исход заболевания.
СОВЕТ №3
Следите за качеством воздуха в вашем доме и на рабочем месте. Используйте очистители воздуха и избегайте контакта с вредными химическими веществами, чтобы снизить риск развития пневмонита.
СОВЕТ №4
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте курения. Это поможет укрепить вашу иммунную систему и снизить риск заболеваний легких.