Что такое гайморова пазуха
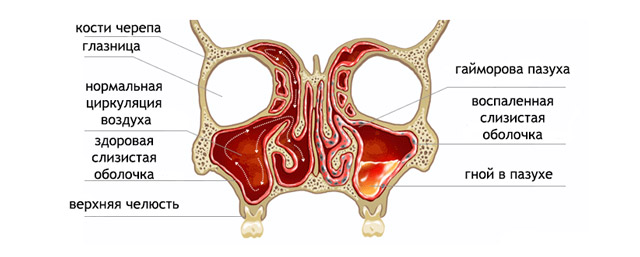
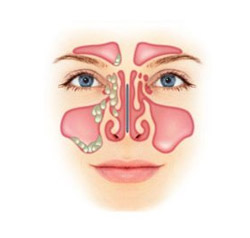
Верхнечелюстная или гайморова пазуха — крупнейший носовой придаточный синус. Она названа в честь английского врача XVI века Натаниела Гаймора, который первым описал воспаление этой области. Пазуха расположена в верхней челюсти, и их две. Объем каждой варьируется от 11 до 17 см³ в зависимости от возраста, у мужчин может достигать 30 см³, что больше, чем у женщин.
Эволюционная функция придаточных пазух носа не до конца ясна, но основная задача — облегчение веса черепа и увеличение лицевой части головы. Эти синусы также выполняют резонаторную функцию, влияя на тембр голоса. Изменение голоса, например, гнусавость, — один из первых признаков заболеваний пазух.
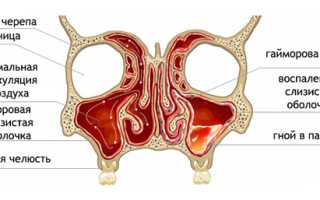
Гайморова пазуха имеет пирамидальную форму, основание которой — боковая стенка носа. Нижняя стенка синуса — часть альвеолярного отростка верхней челюсти, на котором расположены зубы. Корни двух малых и одного-двух больших коренных зубов могут соприкасаться с этой стенкой и даже выступать в полость пазухи. Заболевания этих зубов или окружающих тканей могут привести к одонтогенному гаймориту. Верхняя стенка пазухи формирует дно глазницы, в ней проходит подглазничный канал с подглазничной артерией и нервом.
Слизистая оболочка внутренней поверхности верхнечелюстного синуса покрыта мерцательным эпителием.
Гайморит — это воспаление гайморовых пазух, которое может развиваться как следствие вирусной или бактериальной инфекции, аллергии или анатомических особенностей. Врачи отмечают, что основными проявлениями заболевания являются заложенность носа, выделения из носа, головная боль и общая слабость. Течение гайморита может быть острым или хроническим, и в зависимости от этого симптомы могут варьироваться по интенсивности и продолжительности.
Для диагностики гайморита специалисты используют рентгенографию, компьютерную томографию и эндоскопию, что позволяет точно определить степень воспаления и наличие осложнений. Лечение включает в себя применение противовоспалительных и антибактериальных препаратов, а также физиотерапию. В некоторых случаях может потребоваться хирургическое вмешательство для дренирования пазух.
Профилактика гайморита заключается в своевременном лечении простудных заболеваний, укреплении иммунной системы и избегании контакта с аллергенами. Врачи подчеркивают важность регулярных осмотров у ЛОР-врача, особенно для людей, склонных к рецидивам заболевания.

Как возникает гайморит
Все придаточные синусы соединены с носовой полостью. Гайморовые синусы открываются в средний носовой ход. Проблема в том, что отверстие выхода в пазухе расположено на внутренней стенке в верхней части, что затрудняет естественный дренаж.
При гриппе или других острых респираторных вирусных инфекциях слизистая носа реагирует на инфекцию — возникает отек и обильное выделение слизи. В придаточных синусах развивается катаральное воспаление. При нормальном иммунном ответе и своевременном лечении насморк проходит за 5-7 дней без осложнений.
Если возникают проблемы с оттоком содержимого из синуса, воспаление сохраняется, и к нему присоединяется бактериальная флора, которая находит идеальные условия для размножения (тепло и влажность). Это приводит к накоплению воспалительного экссудата в синусах и повышению давления на стенки, что проявляется соответствующими симптомами.
| Стадия/Аспект гайморита | Проявления и течение | Диагностика и лечение |
|---|---|---|
| Развитие (острая фаза) | Заложенность носа, гнойные выделения из носа (желто-зеленые), боль и давление в области щек, лба, верхней челюсти, головная боль, лихорадка, слабость, снижение обоняния и вкуса. Быстрое развитие симптомов в течение нескольких дней. | Рентгенография придаточных пазух носа, компьютерная томография (КТ), риноскопия, анализ крови (лейкоцитоз), посев отделяемого из носа на флору и чувствительность к антибиотикам. Лечение: антибиотики (при бактериальной инфекции), сосудосуживающие капли/спреи (кратковременно!), промывание носа солевыми растворами, обезболивающие и жаропонижающие препараты. |
| Развитие (хроническая фаза) | Длительное течение (более 12 недель), менее выраженные симптомы, чем в острой фазе, периодические обострения, постоянная заложенность носа, слизистые или гнойно-слизистые выделения из носа, снижение обоняния. | Рентгенография придаточных пазух носа, КТ, риноскопия, аллергологические тесты (при подозрении на аллергический гайморит). Лечение: промывание пазух носа (кукушка, ямик-катетер), антибиотики (при обострении), муколитики, кортикостероиды (в виде спреев или инъекций), физиотерапия. |
| Профилактика | Своевременное лечение ОРВИ и гриппа, избегание переохлаждения, укрепление иммунитета, санация очагов хронической инфекции в организме (кариес, тонзиллит), правильное носовое дыхание, отказ от курения, избегание контакта с аллергенами (при аллергическом гайморите). | Регулярное промывание носа солевыми растворами, использование увлажнителя воздуха, профилактический прием витаминов. |
Причины гайморита
Основной причиной гайморита является инфекция. Возбудитель проникает в пазухи из носовой полости.
При некоторых инфекциях, таких как корь, дифтерия и скарлатина, инфекция может попасть в пазухи через кровь.
В 10% случаев гайморит вызывается инфекцией из корней зубов, расположенных рядом с верхнечелюстной пазухой. Это называется одонтогенным гайморитом.
Выделяется новая форма — нозокомиальный (внутрибольничный) синусит, который развивается после длительной интубации через нос.
Наиболее распространенные возбудители гайморита: стрептококки, стафилококки, пневмококки, гемофильная палочка, кишечная палочка, вирусы, реже — хламидии, микоплазмы и грибки. При одонтогенном гайморите возбудителем обычно является анаэробная бактерия, размножающаяся в закрытых полостях без доступа кислорода.
В развитии гайморита важны предрасполагающие факторы:
-
Врожденные и приобретенные анатомические особенности, затрудняющие отток содержимого пазух: искривления носовой перегородки, травмы носа, полипы (в пазухе и носовой полости), аденоиды.
-
Снижение местной и общей устойчивости организма к инфекциям (хронические заболевания, такие как сахарный диабет, туберкулез, сердечная недостаточность, онкологические заболевания, длительная гормональная терапия, химиотерапия, хронический ринит).
-
Нарушения функционирования клеточных структур слизистой носа и синусов (уменьшение выработки слизи и сбой в движении ресничек мерцательного эпителия). Это может быть следствием воздействия неблагоприятных факторов окружающей среды — загрязненности воздуха, пыли, работы на вредных производствах и курения.
Гайморит — это воспаление гайморовых пазух, которое может развиваться на фоне простуды, аллергий или инфекций. Люди часто отмечают такие проявления, как заложенность носа, головные боли, боль в области лица и выделения из носа. Течение заболевания может быть острым или хроническим, и в зависимости от этого симптомы могут варьироваться по интенсивности.
Диагностика гайморита обычно включает осмотр врача, рентген или КТ пазух. Лечение может быть медикаментозным, включая антибиотики, противовоспалительные средства и промывания носа. В некоторых случаях может потребоваться хирургическое вмешательство для удаления гноя.
Профилактика включает укрепление иммунной системы, своевременное лечение простудных заболеваний и избегание контакта с аллергенами. Регулярные осмотры у врача помогут предотвратить развитие осложнений и сохранить здоровье.

Классификация гайморита
Гайморит классифицируется по следующим критериям:
- Локализация:
- Односторонний.
- Двусторонний.
- Характер течения:
- Острый.
- Хронический.
- Тип воспаления: катаральный, гнойный, серозный. Реже встречаются вазомоторный, аллергический, полипозный, некротический и смешанный гаймориты.
Симптомы гайморита
Существует два типа признаков гайморита: местные и общие.
- Головная боль. Может ощущаться в области пораженной пазухи, иррадиировать в висок, лоб, глаз или зубы. Иногда охватывает одну половину головы или всю голову без четкой локализации. Усиливается при наклонах вперед.
- Болезненность при нажатии на область верхнечелюстной пазухи (сбоку от носа в подглазничной зоне).
- Заложенность носа, односторонняя или двусторонняя.
- Выделения из носа, слизистые или гнойные. При одонтогенном гайморите имеют неприятный гнилостный запах.
- Снижение обоняния.
- Повышение температуры тела, характерное для острого гайморита.
- Кашель, возникающий из-за затекания воспалительного секрета по задней стенке глотки.
- Общая слабость, недомогание, головокружение и потеря аппетита.
Заподозрить гайморит можно, если насморк и заложенность носа не исчезают в течение 7-10 дней после ОРВИ, температура остается повышенной или вновь поднимается, а также появляется головная боль.
Симптомы, такие как отек щеки и век, встречаются редко и могут указывать на осложнения – флегмону глазницы или периостит верхней челюсти. Наиболее серьезные осложнения гайморита: тромбоз мозговых артерий, воспаление оболочек мозга (менингит), абсцесс мозга и сепсис.
При хроническом гайморите симптомы менее выражены. Головная боль может проявляться периодически и носить диффузный характер. Температура обычно в пределах нормы. Пациенты могут испытывать постоянные или периодические затруднения носового дыхания, заложенность ушей и снижение слуха. Возможна частичная или полная потеря обоняния (аносмия). Из-за нарушенного носового дыхания возникает постоянная сухость во рту, повышенная утомляемость и снижение работоспособности. Хронический гайморит может вызывать длительный кашель, который не поддается стандартному лечению.

Диагностика гайморита
Диагноз гайморита устанавливается на основе комплексного обследования. Основные методы диагностики включают рентгенографию придаточных синусов, риноскопию и общий анализ крови.
На рентгеновских снимках видно уменьшение пневматизации верхнечелюстных пазух, что проявляется затемнением. Если в синусе есть воспалительный экссудат, можно увидеть горизонтальную линию, указывающую на уровень жидкости.
При осмотре носовой полости отоларинголог может выявить покраснение и отек слизистой оболочки в области средней носовой раковины, а также гнойные выделения, усиливающиеся при наклоне головы в сторону, противоположную воспалению.
Общий анализ крови позволяет оценить степень воспалительного процесса — увеличивается количество лейкоцитов и скорость оседания эритроцитов (СОЭ).
Рентгенография, общий анализ крови и передняя риноскопия — стандартные методы, достаточные для диагностики гайморита, особенно в остром периоде.
Однако полагаться только на рентгеновские данные не всегда целесообразно. Затемнение в пазухах может сохраняться долго после воспаления, а иногда рентгенограмма не показывает изменений при наличии патологии.
Существуют более современные методы диагностики, которые уточняют диагноз в сомнительных случаях и определяют природу и стадию воспаления в синусах. При необходимости могут быть проведены:
- Диагностическая пункция пазухи с бактериологическим посевом отделяемого.
- Рентгеноконтрастное исследование.
- УЗИ придаточных пазух (для диагностики синусита у беременных).
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) придаточных пазух.
- Эндоскопическое исследование, синусоскопия.
- Биопсия и цитологическое исследование.
Лечение гайморита
Основные задачи лечения гайморита — устранение инфекции и улучшение дренажа носовых пазух. В терапии используются общие противовоспалительные средства и местные методы.
При гнойном гайморите и симптомах интоксикации антибиотики назначаются с первых дней. Обычно применяются антибиотики широкого спектра, подавляющие большинство возбудителей гайморита: Амоксициллин, Флемоксин, Амоксиклав, Аугментин, Цефазолин, Цефтриаксон, Азитромицин. Рекомендуется провести бактериальный посев отделяемого из пазух перед началом антибиотикотерапии, чтобы выбрать эффективный препарат. Курс антибиотиков при гайморите составляет 7-10 дней.
Антибиотики не обязательно вводить инъекционно. Современные препараты эффективны при приеме внутрь в виде таблеток или капсул ( Амоксиклав, Аугментин, Флемоксин солютаб, Сумамед, Цефалексин, Супракс). Лечение гайморита в легких случаях можно проводить дома.
Местное лечение направлено на уменьшение отека слизистой носа и соустий верхнечелюстных пазух, очищение носа от слизи, применение разжижающих средств, местное антибактериальное лечение и физиотерапию.
Для снижения отека и улучшения дренажа пазух применяются сосудосуживающие капли и спреи. Это препараты короткого действия, такие как Санорин, Нафтизин, а также средства на основе ксилометазолина и оксиметазолина с более длительным действием – Галазолин, Називин, Назол, Ринорус, Отривин и другие.
Сосудосуживающие препараты можно комбинировать с местными антибактериальными средствами.
Как правильно закапывать капли при гайморите?
Для начала лечения закапайте в нос 3-5 капель сосудосуживающего средства или вставьте турунду, пропитанную раствором, на 2-3 минуты. Через 10 минут сделайте несколько глубоких вдохов и высморкайтесь. Затем промойте нос раствором морской соли (½ чайной ложки на стакан кипяченой воды), минеральной водой или аптечным солевым раствором, например, Аквамарис, АкваЛОР, Салин.
Способы промывания:
- Наберите раствор в спринцовку и аккуратно влейте в носовые проходы небольшими порциями, наклонив голову вперед. Для одной половины носа потребуется 100-150 мл раствора.
- Наберите раствор в ладонь и втяните его носом.
После промывания закапайте антимикробные капли. К ним относятся антисептики: Диоксидин, Мирамистин, Фурациллин, Хлорофиллипт, а также капли с антибиотиками – Изофра, Ципролет, левомицетиновые капли (последние два доступны как глазные капли, но могут использоваться и в нос). При закапывании голова должна быть запрокинута и наклонена в сторону пораженной пазухи. После процедуры полежите не менее 5 минут. Также можно использовать спреи с антибиотиками, такие как Биопарокс, Фузафунгин, Полидекса.
Своевременное применение местных антимикробных средств может помочь избежать системной антибиотикотерапии.
Через 10-15 минут после закапывания антибактериального препарата рекомендуется орошение носовой полости аэрозолями Каметон, Ингалипт, Пиносол, а также смазывание слизистой носа мазью Бороментол. Препарат Синуфорте, экстракт цикламена, эффективно стимулирует выработку слизи и улучшает отхождение из пазух. Также можно использовать ингаляции с эфирными маслами (эвкалиптовым, пихтовым, сосновым).
При гайморите назначаются муколитические средства для разжижения густого секрета: Синупрет, Геломиртол, Флуимуцил.
В качестве противоотечного средства могут быть назначены антигистаминные препараты: Диазолин, Супрастин, Зиртек, Лоратадин, Цетрин.
Метод мелкодисперсной аэрозольтерапии с небулайзером также эффективен. Небулайзер распыляет лекарственный раствор до мельчайших частиц, которые проникают в дыхательные пути, включая придаточные пазухи. С помощью этого устройства можно вводить антибиотики, отвары трав и сосудосуживающие средства, а также дышать физраствором для очищения слизистой.
Прогревание области придаточных пазух возможно на ранних стадиях заболевания после закапывания сосудосуживающих капель. Для этого используйте мешочки с подогретой солью, вареные яйца или картофель. Хорошо подходит синяя медицинская лампа. Также могут быть назначены физиотерапевтические процедуры – УВЧ, УФО, электрофорез с противовоспалительными и антибактериальными растворами.
Прогревание пазух противопоказано при боли или повышенной температуре. Не рискуйте при гнойном гайморите.
В сложных случаях или при отсутствии результатов назначается врачебная санация воспаленных пазух. Это могут быть методы промывания пазух без прокола костной стенки и пункционные процедуры.
Кукушка
Промывание носа методом «кукушка» эффективно очищает носовые проходы и придаточные пазухи. Процедура заключается во введении антисептического раствора в одну ноздрю и отсасывании жидкости из другой. Пациент должен произносить слово «ку-ку», чтобы предотвратить попадание жидкости в гортань. Для промывания используют растворы фурациллина, хлоргексидина, мирамистина и антибиотиков. Метод «кукушка» помогает быстро справиться с насморком, вызванным простудой.
Пункция гайморовой пазухи
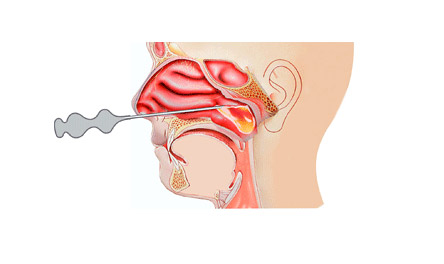
Пункция гайморовой пазухи — эффективный метод лечения гнойного гайморита, когда консервативные методы не помогают в течение нескольких дней.
Процедура включает прокол стенки верхнечелюстной пазухи с минимальной толщиной кости с использованием толстой иглы под местной анестезией. Содержимое пазухи отсасывается шприцем, затем проводится промывание антисептиком и вводится антибиотик. Хотя процедура может быть неприятной, облегчение ощущается сразу. Для полного выздоровления требуется от 3 до 7 промываний. В некоторых случаях в пазуху через иглу вводится катетер для удобства последующих промываний.
Также применяется беспункционный метод промывания пазух с помощью синус-катетера «ЯМиК». Эта процедура создает отрицательное давление в полости носа, что позволяет удалить патологическое отделяемое и ввести антисептик.
Если консервативное лечение и промывание не приводят к выздоровлению, используются хирургические методы. Основная цель операции — удалить измененную слизистую, утратившую функции. Операция показана в следующих случаях:
- Хронический гайморит, затрагивающий слизистую, подслизистый слой, надкостницу или костную ткань.
- Гипертрофический или полипозный синусит, когда разрастания слизистой блокируют выход из пазухи.
- Удаление инородных тел из пазухи, чаще всего пломбировочного материала или металлических конструкций.
- Неэффективность лечения острого гайморита в течение 4-6 недель.
- Осложнения гайморита.
Операция может быть эндоскопической или традиционной.
Эндоскопическая операция менее травматична, проводится под местной анестезией с использованием назального эндоскопа. Эндоскоп вводится через соустье в пазуху, и с помощью инструментов выполняются необходимые манипуляции. В некоторых случаях используется лазер.
Традиционная операция выполняется через разрез в ротовой полости или со стороны лица, обычно под общим наркозом. Основное показание — гайморит с осложнениями, включая распространение гнойного воспаления на костную ткань, глазницу или головной мозг.
Особенности гайморита у детей
Придаточные пазухи у новорожденных находятся на начальной стадии развития и полностью формируются к 4-5 годам. Поэтому гайморит у детей младшего возраста встречается редко.
Гайморит у детей может развиваться быстро и обычно затрагивает несколько пазух. Чаще всего наблюдается гаймороэтмоидит, и процесс часто двусторонний. Течение синусита может осложняться аденоидными вегетациями, что приводит к хронизации заболевания.
У детей гайморит чаще вызывается хламидиями и микоплазмами, которые плохо поддаются антибиотикам аминопенициллинового ряда. Рекомендуются препараты из группы макролидов, такие как Азитромицин, Сумамед, Эритромицин.
Народные средства в лечении гайморита
Существует множество народных рецептов для лечения гайморита, и многие предпочитают природные средства медикаментам. Эти методы могут быть эффективными на ранних стадиях заболевания как основное или вспомогательное лечение.
Однако стоит рассматривать их только для насморка и катарального гайморита. При гнойном процессе необходимо использовать антибиотики. Людям с аллергиями не следует увлекаться народными средствами.
Для тех, кто предпочитает натуральные методы, предлагаются следующие смеси:
- Сок красной свеклы, моркови, лука, алоэ и мед в равных пропорциях. Хранить в холодильнике не более 5 дней. Закапывать по 5 капель трижды в день.
- Сок из листьев каланхоэ. Выжать сок из свежего листа, разбавить водой 1:1 и закапывать по 10 капель трижды в день. Подходит для беременных.
- Сок из корней цикламена. Измельчить клубень, выжать сок и разбавить холодной кипяченой водой 1:10. Закапывать по 2 капли один раз в день. Не превышать дозировку, так как растение ядовито.
- Сок алоэ, мед и сок чистотела – смешать в равных частях. Использовать по 5-7 капель 1-2 раза в день.
- Один из «бабушкиных» рецептов: жевать медовые соты 5-6 раз в день по 15 минут.
- Компрессы из черной редьки. Неочищенную редьку натереть, завернуть в марлю и прикладывать к гайморовым пазухам на 5-10 минут, предварительно смазав кожу детским кремом.
- Промывание носа и закапывание отваром трав – зверобоя, шалфея, ромашки, тысячелистника, календулы.
Профилактика гайморита
Как предотвратить это заболевание? Основные рекомендации по профилактике:
- Закаливание организма повышает иммунитет к инфекциям.
- Не игнорируйте насморк. С первых дней заболевания используйте противовирусные препараты. Полоскание носа солевыми растворами или травяными отварами, правильное применение сосудосуживающих капель и капель с эфирными маслами, прогревание носа и самомассаж точек по обеим сторонам носа могут помочь.
- При необходимости антибиотикотерапии не откладывайте прием назначенных врачом препаратов.
- Следите за состоянием зубов и полости рта.
- При частых простудах используйте иммуномодулирующие средства для профилактики ( Деринат, ИРС-19).
- Рассмотрите плановое хирургическое вмешательство для исправления искривлений носовой перегородки, удаления полипов или аденоидов.
Не отказывайтесь от назначенных процедур или операций, если консервативное лечение неэффективно. Недолеченный гайморит может привести к серьезным последствиям или хронизации заболевания. Хронический синусит создает постоянный источник инфекции, который может распространиться по организму и вызвать проблемы с почками, сердцем и суставами.
Вопрос-ответ
Каковы основные симптомы гайморита?
Симптомы гайморита могут включать боль и давление в области лица, особенно в области щек и лба, затрудненное дыхание через нос, выделения из носа (может быть гнойными), кашель, головную боль и иногда повышение температуры. У некоторых пациентов также могут наблюдаться усталость и общее недомогание.
Какие методы диагностики используются для выявления гайморита?
Для диагностики гайморита врачи могут использовать физический осмотр, включая проверку носовых проходов, а также визуализацию с помощью рентгена или компьютерной томографии (КТ) для оценки состояния синусов. Иногда может потребоваться анализ выделений из носа для определения наличия инфекции.
Каковы основные методы профилактики гайморита?
Профилактика гайморита включает поддержание хорошей гигиены, избегание контакта с аллергенами и инфекциями, регулярное промывание носа солевыми растворами, а также своевременное лечение простуд и аллергий. Также важно поддерживать иммунную систему в хорошем состоянии через здоровое питание и физическую активность.
Советы
СОВЕТ №1
Регулярно проводите профилактические меры для укрепления иммунной системы, такие как сбалансированное питание, физическая активность и достаточный сон. Это поможет снизить риск развития гайморита и других заболеваний верхних дыхательных путей.
СОВЕТ №2
Обратите внимание на симптомы гайморита, такие как заложенность носа, головная боль и выделения из носа. При их появлении не откладывайте визит к врачу, так как ранняя диагностика значительно упрощает лечение и предотвращает осложнения.
СОВЕТ №3
Следите за состоянием окружающей среды: поддерживайте оптимальную влажность в помещении и избегайте контакта с аллергенами и раздражителями, такими как дым и пыль. Это поможет предотвратить обострение гайморита и улучшить общее состояние здоровья.
СОВЕТ №4
При лечении гайморита следуйте рекомендациям врача и не занимайтесь самолечением. Используйте назначенные препараты и процедуры, а также соблюдайте режим отдыха, чтобы ускорить процесс выздоровления.