Этиология
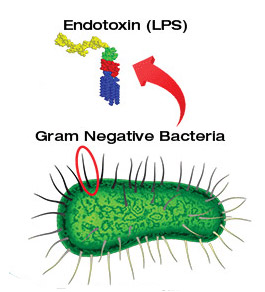
Bordetella pertussis — патогенная бактерия, вызывающая коклюш. Это грамотрицательная, неподвижная коккобацилла овальной формы, которая в микроскопе может располагаться парами, цепочками или по отдельности и имеет тонкую капсулу. Она проявляет тропизм к слизистой оболочке дыхательных путей человека.
Bordetella pertussis — строгий аэроб, предпочитающий температуру 35–37 градусов Цельсия. Бактерия требует специфических питательных сред, таких как агар Борде-Жангу и казеиново-угольный агар, содержащие аминокислоты, дрожжи и кровь. В среды для первичной идентификации добавляется пенициллин, подавляющий нежелательную микрофлору, при этом коклюшный микроб не подвержен его действию.
Бордетелла — облигатный паразит, неустойчива к внешним факторам. Она быстро погибает при высокой температуре, солнечном свете, высушивании, ультрафиолетовом излучении и дезинфицирующих средствах. Поэтому исследуемый материал следует высевать на питательные среды сразу после отбора.
Врачи отмечают, что коклюш является высокозаразным инфекционным заболеванием, вызываемым бактерией Bordetella pertussis. Заражение происходит воздушно-капельным путем, и первые симптомы могут проявиться через 7-10 дней после контакта с инфицированным. Основные признаки включают интенсивный кашель, который может сопровождаться свистящими звуками, а также рвоту и общую слабость.
Диагностика коклюша основывается на клинических проявлениях и лабораторных тестах, таких как ПЦР и серологические исследования. Лечение включает антибиотики, которые помогают сократить продолжительность заболевания и снизить риск передачи инфекции. Врачи подчеркивают важность раннего обращения за медицинской помощью, особенно у детей.
Профилактика коклюша заключается в вакцинации, которая обеспечивает защиту на протяжении многих лет. Врачи рекомендуют соблюдать вакцинационный календарь и проводить ревакцинацию, особенно для детей и взрослых, находящихся в группе риска.

Эпидемиология
Лица с типичной, стертой или бессимптомной формами коклюша являются источниками и резервуарами инфекции. Наибольший риск заражения наблюдается в первые пять дней заболевания. С уменьшением количества выделяемых бактерий снижается вероятность передачи инфекции.
Коклюш можно диагностировать только после появления кашля, который предшествует заразному катаральному этапу. Бессимптомное носительство имеет незначительное эпидемиологическое значение, так как встречается редко и недолго.
Инфекция передается аэрозольным путем через капли, выделяемые в воздух. Бактерии находятся в дыхательных выделениях и покидают организм при кашле или чихании. Заражение происходит преимущественно при близком контакте, так как аэрозоль с микробами распространяется на короткие расстояния. Другие способы передачи не имеют значения из-за низкой устойчивости возбудителя к внешним условиям.
Коклюшем чаще всего болеют дети дошкольного и школьного возраста. Иммунитет, выработанный после инфекции, сохраняется на всю жизнь. Вакцинация обеспечивает защиту от коклюша, но иммунитет в этом случае менее прочный. Возможны стертые и более легкие формы заболевания.
| Аспект | Подробности | Дополнительная информация |
|---|---|---|
| Заражение | Воздушно-капельный путь (кашель, чихание) | Высокая контагиозность, особенно среди неиммунизированных детей. |
| Признаки и течение | Инкубационный период 7-10 дней. Катаральный период (насморк, кашель, легкая температура). Спазматический кашель (приступы с характерным “вскриком”). | Приступы кашля могут сопровождаться цианозом (посинением кожи), рвотой. Продолжительность заболевания – несколько недель. |
| Диагностика | Клиническая картина (характерный кашель). ПЦР-диагностика (выявление ДНК возбудителя). Серологическое исследование (определение антител). | Рентгенография грудной клетки может исключить пневмонию. |
| Лечение | Антибиотики (эритромицин, азитромицин) – для подавления возбудителя и сокращения продолжительности заболевания. Симптоматическое лечение (противокашлевые препараты, муколитики, жаропонижающие). | Госпитализация показана при тяжелом течении, осложнениях. |
| Профилактика | АКДС вакцинация (3 дозы в раннем детстве, ревакцинация). Изоляция больных. Гигиена рук. | Вакцинация обеспечивает длительную защиту от коклюша. |
Патогенез
Bordetella pertussis проникает в организм через воздух и оседает на слизистой верхних дыхательных путей. Бактерии проникают в клетки мерцательного эпителия и размножаются внутри них. В процессе жизнедеятельности они выделяют токсины, вызывающие местное воспаление, что нарушает работу реснитчатого эпителия и увеличивает выработку слизи. Слизистая оболочка подвергается язвам и некрозу. Наиболее пострадавшими являются бронхи и бронхиолы, которые могут закупориваться слизисто-гнойными выделениями.
Основной причиной судорожного кашля является эндотоксин, высвобождающийся после гибели бактерий. Он раздражает рецепторы дыхательных путей, вызывая кашель. В головном мозге возникает очаг возбуждения, который может распространяться с дыхательного центра на другие участки продолговатого мозга, что проявляется рвотой, спазмами сосудов, повышением артериального давления, судорогами лицевых мышц и другими симптомами коклюша.
Эндотоксин коклюша и другие патогенные факторы снижают общую устойчивость организма, увеличивая вероятность вторичного инфицирования и длительного носительства.
Коклюш — это инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Заражение происходит воздушно-капельным путем, и особенно уязвимы маленькие дети. Первые признаки болезни проявляются в виде легкого кашля, который со временем усиливается и становится приступообразным. Кашель может сопровождаться свистящими звуками при вдохе. Диагностика основывается на клинических симптомах и лабораторных тестах, таких как ПЦР и серологические исследования. Лечение включает антибиотики, которые помогают сократить продолжительность болезни и снизить риск передачи инфекции. Важную роль играет профилактика: вакцинация детей и взрослых позволяет значительно снизить заболеваемость. Регулярные прививки защищают не только индивидуумов, но и общество в целом, создавая коллективный иммунитет.

Патоморфология
Патологические изменения при коклюше:
- В легких: одышка, инспираторная диспноэ, нарушения гемостаза и лимфостаза, отек легочной ткани, эмфизема, бронхоспазм, ателектазы.
- В миокарде: изменения кровообращения, гипертрофия правого желудочка, повышенное артериальное давление, отечность лица.
- В головном мозге: застойные процессы, гипоксия, ацидоз, отек мозга, судороги.
Симптоматика
Особенностью коклюша является отсутствие признаков интоксикации. Инфекция проходит через три клинических этапа:
- Катаральный,
- Судорожный,
- Период выздоровления.
Коклюш начинается с обильных слизистых выделений из носа, сухого кашля, общего недомогания и легкой температуры. Эти симптомы сохраняются около двух недель, после чего катаральный этап переходит в судорожный.
Кашель — основной признак коклюша. Со временем он становится более частым, интенсивным и приступообразным, усиливаясь ночью и утром. Перед приступом возникают боль в горле, беспокойство и дискомфорт в груди.
Кашлевым толчкам предшествуют репризы — свистящие звуки на вдохе из-за спазма гортани. Кашлевые толчки сменяются глубоким свистящим вдохом, после чего цикл повторяется. В конце приступа может отойти вязкая мокрота или возникнуть рвота. Если приступы следуют один за другим, это называется пароксизмом.
Внешний вид пациента также характерен. Во время приступа лицо краснеет и отекает, дыхание становится шумным с репризами, на коже и слизистых появляются точечные кровоизлияния. Дети становятся возбужденными, может появиться цианоз, а вены на шее расширяются. Возможны травмы уздечки языка или язвочки с белым налетом. В тяжелых случаях могут возникнуть непроизвольное выделение мочи и кала, кратковременная остановка дыхания и удушье. Один приступ длится около 4 минут, после чего состояние пациента нормализуется.
Судорожный период продолжается около месяца, после чего начинается стадия выздоровления. Кашель становится продуктивным, появляется слизистая мокрота. Приступы становятся реже и теряют спазматический характер. Основные симптомы исчезают в течение месяца, но астенизация и сухой кашель могут сохраняться дольше. Период выздоровления длится 2-3 недели.
Иногда после выздоровления кашлевые приступы могут возобновляться из-за очага возбуждения в продолговатом мозге. В этот период больной не опасен для окружающих.
Тяжесть заболевания определяется частотой и продолжительностью кашлевых приступов. С увеличением частоты увеличивается и продолжительность, что приводит к пароксизмам.
Выделяют три степени тяжести коклюшной инфекции:
- Легкая степень — кашлевые приступы до 10 раз в сутки, отсутствие признаков гипоксии и рвоты в конце приступа, осложнения не развиваются. Общее состояние удовлетворительное, аппетит сохраняется.
- Среднетяжелая степень — кашлевые приступы от 10 до 20 раз в сутки, цианоз носогубного треугольника, приступы часто заканчиваются рвотой. Общее состояние удовлетворительное, пациенты могут отказываться от пищи. Осложнения могут развиться на третьей неделе болезни.
- Тяжелая степень — кашлевые приступы более 20 раз в сутки, цианоз лица, лейкоцитоз в крови. Осложнения могут возникнуть на первой неделе заболевания. Пациенты становятся вялыми, раздражительными, у них отсутствует аппетит.
У привитых людей коклюш может проявляться в атипичной форме:
- Стертая форма — сухой, навязчивый кашель, сохраняющийся на протяжении всей болезни. Приступы менее выражены, репризы и рвота отсутствуют. Заболевание трудно поддается лечению.
- Абортивная форма — типичный спазматический кашель, который длится всего неделю. Клинические проявления быстро регрессируют.
- Бессимптомная или субклиническая форма — протекает без выраженных симптомов, но возбудитель обнаруживается при анализе, а в крови — увеличение титра антител. Такие формы развиваются у контактных лиц.
У грудных детей коклюш протекает тяжело. Продолжительность катарального периода сокращается, появляются признаки гипоксемии и гипоксии. Ребенок может плакать, у него возникают задержки или остановки дыхания, судороги, цианоз, возможна потеря сознания. Эти симптомы указывают на серьезные нарушения мозгового кровообращения. Может присоединиться вторичная стафилококковая инфекция, что приводит к осложнениям: пневмонии, отиты, кишечные расстройства, вплоть до генерализации инфекции.
У взрослых коклюшная инфекция проявляется без спазматического кашля, напоминая тяжелый бронхит.
Клинически паракоклюш не отличается от коклюша, но протекает легче и практически не вызывает осложнений. Это основное отличие этих инфекций.
При тяжелом течении коклюша могут развиваться серьезные осложнения:
- Кровотечения из носа и кровоизлияния в головной мозг,
- Хронические заболевания легких — пневмония, эмфизема, ателектаз,
- Судорожный синдром, эпилепсия и энцефалопатия,
- Ларингиты, отиты и бронхиты при присоединении стафилококковой или стрептококковой инфекции.
Правильно подобранное патогенетическое и этиотропное лечение может предотвратить осложнения и летальный исход.

Диагностика
Диагностикой и лечением коклюша занимается инфекционист, который акцентирует внимание на клинических проявлениях заболевания.
- Ключевые особенности кашля в катаральной фазе: кашель стойкий, навязчивый и постепенно усиливающийся. Физикальные данные минимальны, признаки интоксикации отсутствуют. Симптоматическая терапия не приносит облегчения, кашель становится интенсивнее и приобретает приступообразный характер.
- Признаки судорожной фазы для диагностики коклюша: приступообразный кашель с паузами, трудноотделяемая мокрота или рвота в конце приступа, специфический внешний вид пациента. Во время приступа наблюдаются учащение пульса, повышение артериального давления и расширение границ сердца.
Врач собирает эпидемиологический анамнез: выясняет контакт с пациентами, страдающими коклюшем, и информацию о прививках.
При аускультации слышны сухие хрипы. Рентгенологическим признаком коклюша является затемнение в форме треугольника с основанием на диафрагме. Для подтверждения диагноза врач направляет пациента на анализы на коклюш.
Лабораторная диагностика
В общем анализе крови выявляют лейкоцитоз и лимфоцитоз.
Бактериологическое исследование мокроты — ключевой метод диагностики. Материал берут стерильным ватным тампоном из заднеглоточного пространства и помещают на питательные среды. Чаще всего используют метод «кашлевых пластинок»: чашку Петри с селективной средой открывают и подносят ко рту пациента во время кашля, чтобы поймать несколько кашлевых толчков. Микробы попадают на среду, после чего чашки помещают в термостат.
Реакция иммунофлюоресценции ускоряет диагностику коклюша, позволяя обнаружить бактерии в мазках из зева.
Серодиагностика включает реакцию агглютинации, реакцию непрямой гемагглютинации и реакцию связывания комплимента. Эти методы позволяют установить диагноз через две недели после начала судорожного периода.
Иммуноферментный анализ — современный метод диагностики коклюша. С помощью ИФА выявляют иммуноглобулины М в сыворотке крови и иммуноглобулины А в слизи из носоглотки.
Аллергопроба с коклюшным аллергеном проводится в судорожный период. У инфицированных на месте укола образуется инфильтрат диаметром около 1 сантиметра.
Лечение
Пациенты с коклюшем направляются в инфекционное отделение, где создаются специальные условия: палата должна быть хорошо проветриваемой, а воздух — увлажненным. Тяжелобольных размещают в изолированных, затемненных и тихих помещениях, защищая от раздражителей, способных спровоцировать новый приступ кашля.
Больным рекомендуется спокойное чтение, прогулки на свежем воздухе и сбалансированное питание. Питание детей должно быть дробным, с небольшими порциями.
- Этиотропное лечение направлено на уничтожение возбудителя болезни. Применяют антибиотики и противококлюшный гаммаглобулин. Назначают макролиды — «Эритромицин», «Азитромицин», «Сумамед», аминогликозиды — «Гентамицин», «Канамицин», «Стрептомицин», а также пенициллины — «Ампициллин», «Амоксициллин», «Амоксиклав».
- Патогенетическая терапия включает антигистаминные препараты — «Пипольфен», седативные средства — «Реланиум», «Сибазон», а для облегчения приступов применяются спазмолитики — «Атропин», «Папаверин», нейролептики — «Аминазин», «Пропазин».
- В тяжелых случаях назначаются кортикостероиды — «Преднизолон».
- Витаминотерапия включает витамины группы А, С и К.
- Аэрозоли со спазмолитиками — «Сальбутамол», «Беротек», «Вентолин».
- Физиотерапевтические процедуры — оксигенотерапия, оксигенобаротерапия, ингаляции протеолитических ферментов, отсасывание слизи из глотки у младенцев, УФО, электрофорез с кальцием, новокаин.
Лечение паракоклюша симптоматическое и практически не отличается от терапии коклюша.
Народная медицина
Наиболее распространенные рецепты народной медицины для замедления прогрессирования болезни:
- Чеснок, отваренный в молоке. Измельченный чеснок заливают стаканом молока, варят 5 минут и охлаждают. Отвар подходит для отпаивания больного ребенка.
- Корни ириса. Измельченные корни заливают кипящей водой и настаивают 20 минут. После процеживания добавляют мед и дают ребенку по столовой ложке каждые 2 часа в течение дня.
- Лук с сахаром. Нарезанный лук засыпают сахаром до появления сиропа, затем заливают водой и варят 3 часа. Средство дают ребенку до исчезновения симптомов.
- Трава спорыша. Заливают кипятком и настаивают на водяной бане 10 минут, остужают и дают ребенку по столовой ложке три раза в день.
- Корень девясила. Заваривают и принимают по две столовые ложки трижды в день.
- Настой душицы, отвар мать-и-мачехи и брусничный сок облегчают состояние больного ребенка.
Прогноз
Коклюш обычно имеет положительный прогноз и завершается полным выздоровлением. Однако риск летального исхода существует, особенно у новорожденных и пожилых. Основные причины смерти — нарушения кровообращения в мозге и пневмония.
Присоединение вторичной бактериальной инфекции может ухудшить состояние пациента и осложнить течение заболевания. Осложненные формы коклюша могут привести к серьезным долгосрочным последствиям, таким как хронические легочные заболевания и нарушения нервной системы. У детей это может проявляться неврозами, психозами, эпилепсией и задержкой умственного развития, вплоть до олигофрении.
Профилактика
Общие профилактические меры против коклюша:
- Своевременное выявление заболевших и их изоляция на 25-30 дней.
- Регулярное проветривание помещений при отсутствии больных.
- Наблюдение за состоянием здоровья контактных лиц и их отстранение от работы на 14 дней.
- Двукратное бактериологическое обследование контактных.
- Выявление носителей инфекции среди контактных.
- Проведение дезинфекции и других карантинных мероприятий.
Специфическая профилактика — единственный эффективный способ предотвращения коклюша.
Виды вакцин против коклюша:
- Цельноклеточные вакцины с убитыми бактериями коклюша.
- Бесклеточные вакцины из высокоочищенных компонентов возбудителя.
Вакцинация проводится по плану с использованием вакцины АКДС. Для иммунизации детей применяются вакцины «Тетракок», «Тританрикс», «Инфанрикс». С трех месяцев вакцина вводится трижды с интервалом 40-45 дней. Ревакцинация осуществляется через полтора-два года после последней прививки. Активная иммунизация детей значительно снижает уровень заболеваемости коклюшем.
Экстренная профилактика предназначена для детей до одного года и непривитых лиц, контактировавших с больным коклюшем. В этом случае вводится противококлюшный иммуноглобулин дважды с интервалом 48 часов.
Вопрос-ответ
Что хорошо помогает при коклюше?
Показано увлажнение воздуха, частое проветривание, прием витаминов, влажные уборки. Препараты при коклюше назначаются в зависимости от стадии болезни. На протяжении катарального периода применяют антибиотики группы макропенов, защищенных пенициллинов. В период приступов кашля антибиотики уже малоэффективны.
Что делать, если есть подозрение на коклюш?
При возникновении симптомов коклюша необходимо записаться на прием к инфекционисту. Врач нашей клиники опрашивает пациента для изучения жалоб и собирает анамнез. Проводится общее обследование, включающее осмотр горла, измерение температуры и прослушивание (аускультацию) легких.
Какая профилактика от коклюша?
Единственным эффективным на сегодняшний день методом профилактики коклюша у детей является вакцинация согласно календарю прививок. Введение вакцины ребенку позволит существенно сократить риск инфицирования, а даже если коклюш и случится, то заболевание будет протекать в очень легкой форме.
Советы
СОВЕТ №1
Регулярно вакцинируйтесь против коклюша. Вакцинация является наиболее эффективным способом профилактики заболевания. Убедитесь, что вы и ваши дети получили все необходимые прививки в соответствии с графиком, рекомендованным медицинскими учреждениями.
СОВЕТ №2
Обращайте внимание на симптомы. Коклюш начинается с легкого кашля и может прогрессировать до сильного, приступообразного кашля. Если вы или ваш ребенок заметили такие симптомы, немедленно обратитесь к врачу для диагностики и назначения лечения.
СОВЕТ №3
Изолируйте заболевшего человека. Коклюш является высокозаразным заболеванием, поэтому важно ограничить контакт заболевшего с другими людьми, особенно с детьми и людьми с ослабленным иммунитетом, до полного выздоровления.
СОВЕТ №4
Следите за гигиеной. Регулярное мытье рук и использование масок в общественных местах помогут снизить риск заражения коклюшем и другими респираторными инфекциями. Обучите детей правилам личной гигиены с раннего возраста.