Этиология
Лучистые грибы рода Actinomyces вызывают актиномикоз. Их название связано с характерными выступами на колониях, напоминающими лучи.
Характеристики грибов:
- В гранулематозных тканях и экссудатах микробы проявляются в виде мелких серых телец, похожих на зерна горчицы или проса. Клетки округлые, с гладкой или сосочковой поверхностью и маслянистой консистенцией — легко раздавливаются. Цвет клеток варьируется: молодые — серые или прозрачные, зрелые — желтые, старые — бурые, зеленоватые или черные.
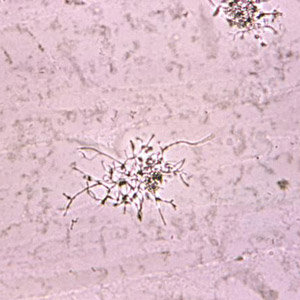
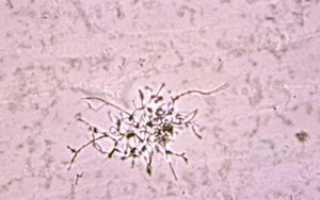
- Желтоватые комочки или друзы, рассматриваемые под микроскопом, представляют собой скопления тонких нитей мицелия, образующих плотную волокнистую сеть. Нити могут быть прямыми, изогнутыми или спиральными. Эта масса является «телом» гриба, от которого отходят лучевые отростки с вздутиями в форме колбы или булавы, придающими колониям характерный вид.
- Актиномицеты хорошо окрашиваются по Граму: центральная часть становится темно-синей или фиолетовой, периферическая — розоватой.
- Лучистые грибы плохо растут в лабораторных условиях на простых питательных средах. Культивирование этих микробов сложно из-за их способности растворяться при длительном существовании в организме.
- Актиномицеты чувствительны к антибиотикам, таким как пенициллины, тетрациклины и аминогликозиды.
- Возбудитель актиномикоза быстро погибает при нагревании до 80 °С и под воздействием формалина. Эти грибы устойчивы к высушиванию и замораживанию.
Актиномикоз — это редкое, но серьезное инфекционное заболевание, вызванное бактериями рода Actinomyces. Врачи отмечают, что заболевание может развиваться в различных формах, включая актиномикоз челюстно-лицевой области, грудной и абдоминальный. Признаки заболевания варьируются в зависимости от локализации инфекции, но часто включают боль, отек и образование абсцессов. Врачам важно помнить, что актиномикоз может имитировать другие заболевания, что затрудняет диагностику. Для подтверждения диагноза используются микробиологические исследования и визуализация. Лечение обычно включает длительный курс антибиотиков, а в некоторых случаях может потребоваться хирургическое вмешательство для удаления инфицированных тканей. Врачи подчеркивают важность раннего выявления и адекватной терапии, чтобы избежать серьезных осложнений.

Эпидемиология
Грибы рода Actinomyces обитают в почве, водоемах, на растениях и в высушенной траве. Определить источник инфекции часто невозможно. Заражение происходит при прямом контакте с патогенными микроорганизмами или через окружающую среду.
Способы передачи инфекции:
- Контактный — через поврежденные участки кожи,
- Аэрогенный — при вдыхании,
- Алиментарный — через зараженную пищу,
- Водный — через загрязненную воду.
Заражение может быть экзогенным — когда грибы размножаются на коже, или эндогенным — когда заболевание развивается внутри организма.
Актиномикоз поражает не только людей, но и животных, включая крупный рогатый скот, свиней, овец, коз и лошадей. Случаи передачи инфекции между людьми и от животных не зафиксированы.
Факторы, способствующие развитию актиномикоза:
- Травмы, ушибы, ссадины, раны, переломы,
- Удаление зубов,
- Хирургические вмешательства,
- Заболевания полости рта — гингивит, стоматит, силоаденит,
- Хронические воспалительные процессы в мягких тканях и внутренних органах,
- Геморрой,
- Сахарный диабет,
- Тяжелые инфекционные заболевания,
- Онкологические процессы,
- Переохлаждение, стресс, неправильное питание,
- Снижение иммунитета.
Актиномикоз может проявляться в различных клинико-морфологических формах:
- Кожная — образование плотного малоболезненного инфильтрата, абсцесса и свища,
- Подкожно-подмышечная — сопровождается лихорадкой, головной болью, общей слабостью,
- Торакальная — симптомы воспаления бронхов или легких,
- Абдоминальная — поражение кишечника, сопровождающееся болью, лихорадкой, диспепсией и симптомами «острого» живота.
Также существует актиномикоз мочеполовой системы, центральной нервной системы, костно-суставного аппарата, стопы и других органов.
| Характеристика | Описание | Примечания |
|---|---|---|
| Что такое актиномикоз? | Хроническое инфекционное заболевание, вызываемое анаэробными грамположительными актиномицетами (чаще Actinomyces israelii). | Характеризуется гранулематозным воспалением с образованием абсцессов и свищей. |
| Развитие актиномикоза | Начинается с местного воспаления, часто в результате травмы слизистой оболочки или кожи, где создаются анаэробные условия. Инфекция распространяется медленно, образуя гранулемы и фиброзную ткань. | Может быть эндогенной (из собственной микрофлоры) или экзогенной (из внешней среды). |
| Формы актиномикоза | Церебральная: поражение головного мозга. Цервикофациальная: наиболее распространенная форма, поражает лицо и шею. Торакальная: поражение легких и плевры. Абдоминальная: поражение брюшной полости. Другие: костная, генитальная. |
Классификация основана на локализации процесса. |
| Признаки и проявления (Общие) | Образование абсцессов, свищей, гранулем, лихорадка, слабость, потеря веса, боль. | Симптомы зависят от локализации процесса. |
| Признаки и проявления (Цервикофациальная форма) | Уплотнение и покраснение кожи лица и шеи, образование свищей с выделением гноя, содержащего “серные” гранулы (колонии актиномицетов). | Может быть длительное течение с периодами обострения и затихания. |
| Признаки и проявления (Торакальная форма) | Кашель, одышка, боль в груди, кровохарканье, плевральный выпот. | Может имитировать туберкулез. |
| Признаки и проявления (Абдоминальная форма) | Боль в животе, диарея, абсцессы брюшной полости, свищи. | Часто связана с аппендицитом или другими заболеваниями брюшной полости. |
| Диагностика | Клиническая картина, микроскопическое исследование гноя (обнаружение “серных” гранул), культуральное исследование (выделение актиномицетов), рентгенография, КТ, МРТ. | Важно дифференцировать от других инфекционных и неинфекционных заболеваний. |
| Лечение | Длительная антибиотикотерапия (пенициллин, тетрациклин, метронидазол, и др.), хирургическое вмешательство (дренирование абсцессов, удаление гранулем). | Продолжительность лечения может составлять несколько месяцев или даже лет. |
Патогенез
Грибы могут обосновываться на слизистых оболочках глаз, ротовой полости, в дыхательных и пищеварительных путях. Они являются частью сапрофитной микрофлоры и в норме не угрожают здоровью. Микробы могут обнаруживаться в зубном налете, на миндалинах, в дыхательных и желудочно-кишечных трактах, а также на коже в области промежности и ануса. Однако при ослаблении иммунной системы или воспалении актиномицеты активируются, переходят в паразитическую стадию и могут вызвать актиномикоз. Грибы размножаются и распространяются по организму через кровь или лимфу. Первичная форма заболевания возникает при проникновении микробов через поврежденные участки кожи, вторичная — при воспалении внутренних органов и тканей, таких как миндалины, лимфоузлы, мышцы и молочные железы.
Входные ворота инфекции — поврежденные слизистые оболочки, мягкие ткани, кожные покровы и послеоперационные раны. Внутренние инфекционные очаги могут включать кариес, тонзиллит, аппендицит и синусит.
Патогенетические этапы процесса:
- Проникновение актиномицетов в организм,
- Формирование воспалительной гранулемы в месте внедрения,
- Развитие некроза в центре очага, окруженного грануляциями,
- Появление сероватых или желтых масс,
- Образование гнойного секрета с друзы грибка, атипичными клетками эпителия, плазмацитами, гистиоцитами и фибробластами,
- Распространение инфекции через кровь или лимфу,
- Поражение внутренних органов и тканей,
- Нарушение жизнедеятельности организма,
- Снижение иммунной защиты,
- Вторичное бактериальное инфицирование,
- Нагноение инфильтратов,
- Образование множественных абсцессов,
- Вскрытие с образованием свищевых ходов,
- Специфическая сенсибилизация организма,
- Гиперчувствительность к антигенам,
- Образование антител.
В процессе развития актиномикоза выделяют четыре стадии:
- Ответная реакция организма на инфекцию — формирование актиномикомы на фоне общего благополучия: без выраженных симптомов. Эти образования состоят из соединительнотканной капсулы, клеточных элементов и грануляций. На этапе инфильтрации пациенты редко обращаются за помощью.
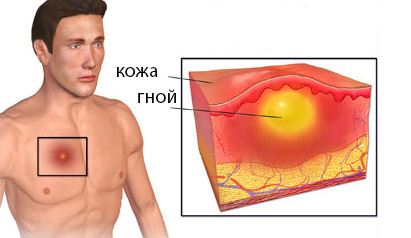
- Абсцедирование — нарушение кровообращения, расширение сосудов, прогрессирование процесса, увеличение микроабсцессов, болезненность и отечность тканей, уплотнение очага, покраснение кожи, повышение температуры.
- Образование свищей — разрыв капсулы актиномикомы, формирование свищевых ходов, выход гноя, уменьшение признаков воспаления, переход острого процесса в хронический.
- Рубцевание — воспаленные ткани заменяются рубцовыми, исчезает боль и другие симптомы.
Без своевременного лечения заболевание прогрессирует, затрагивая окружающие ткани и органы. Актиномикоз может рецидивировать, обострения происходят часто и могут длиться долго. У пациентов могут развиваться анемия и синдром интоксикации, а также признаки дисфункции пораженных органов. Генерализация инфекции наблюдается крайне редко и напоминает сепсис.
Актиномикоз — это редкое, но серьезное инфекционное заболевание, вызываемое бактериями рода Actinomyces. Оно может развиваться в различных частях тела, чаще всего в области челюсти, легких и живота. Инфекция начинается с образования абсцессов, которые могут вскрываться и образовывать свищи. Основные признаки включают боль, отек, лихорадку и общее недомогание.
Диагностика актиномикоза может быть затруднена, так как его симптомы часто напоминают другие заболевания. Для подтверждения диагноза используются микробиологические исследования и визуализация. Лечение обычно включает длительный курс антибиотиков, таких как пенициллин, а в некоторых случаях может потребоваться хирургическое вмешательство для удаления пораженных тканей. Важно своевременно обратиться к врачу, чтобы избежать осложнений и обеспечить эффективное лечение.

Симптоматика
Длительность инкубационного периода при актиномикозе варьируется от 2-3 недель до нескольких лет. Инфицированные могут долго не ощущать недомоганий, но состояние ухудшается при вовлечении жизненно важных органов.
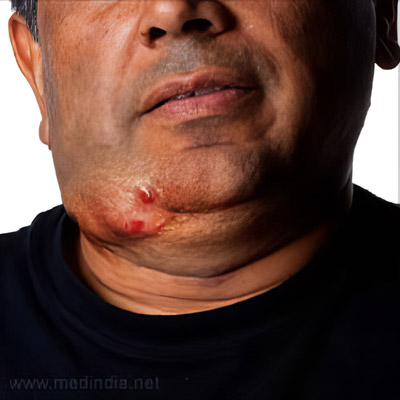
- Актиномикоз кожи проявляется плотным безболезненным инфильтратом округлой формы сине-багрового оттенка. Со временем он размягчается и вскрывается, образуя свищевой ход, который медленно заживает. Чаще всего поражается кожа нижней челюсти, крестца и ягодиц. Из раны выделяется гнойно-кровянистое содержимое с желтыми включениями — друзы актиномицетов. У детей инфильтраты напоминают атеромы, у взрослых — пустулы или узлы, а у людей с иммунодефицитом – язвы.
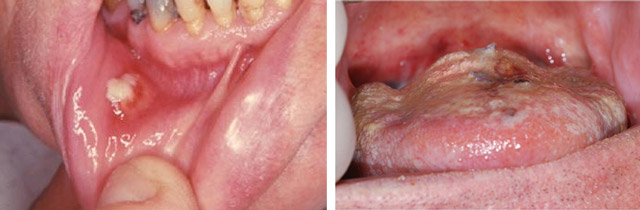
- Актиномикоз челюстно-лицевой области — наиболее распространенная форма инфекции, встречающаяся в 80% случаев. Он затрагивает кожу, мышцы и подкожные слои, охватывая шею, лицо, губы, язык, горло и орбиту. Бугристый инфильтрат сливается с окружающими тканями, что приводит к деформации лица. При размягчении гнойника гиперемированная и горячая на ощупь кожа истончается, образуется свищ, через который выделяется гнойно-кровянистый экссудат. Инфильтрат в жевательных мышцах может вызывать тризм и асимметрию лица.
- Актиномикоз легких начинается с симптомов, схожих с ОРВИ: слабость, лихорадка, чихание и насморк. Мокрота при кашле имеет металлический привкус и запах земли. В легочной ткани образуется инфильтрат, который постепенно распространяется, затрагивая плевру, кости и кожу. Свищи могут образовываться от бронхов и открываться на поверхности груди, поясницы и бедер. Торакальный актиномикоз — длительный и тяжелый процесс, требующий специализированного вмешательства.
- Абдоминальная форма проявляется симптомами, характерными для острого состояния — аппендицита или кишечной непроходимости. Патологический процесс затрагивает тонкую и толстую кишку, печень и почки. Кишечные свищи могут выходить на переднюю брюшную стенку и в паховую область. Актиномикоз в области прямой кишки проявляется симптомами парапроктита.
- При распространении инфекции на соседние области развивается актиномикоз мочевыделительной и половой систем. В месте проникновения грибов формируется гранулема, которая не проявляется клинически. По мере прогрессирования гнойно-воспалительного процесса возникают болезненные ощущения внизу живота, иррадиирующие в промежность, пах, бедра, поясницу и лобок. Из органов мочевыделения и половых путей выделяется гнойный секрет.
- Актиномикоз костно-суставного аппарата возникает из-за распространения инфекции из близлежащих органов. Он не сопровождается выраженной двигательной дисфункцией. Когда инфильтрат достигает поверхности кожи, образуется свищ.
- Мицетома — актиномикоз стопы проявляется округлыми уплотнениями бурого или фиолетового цвета на подошве. Ступня отекает, деформируется и увеличивается. Свищи проникают глубоко, выделяя гнойную жидкость с друзами и неприятным запахом. Со временем стопа покрывается узлами, деформирующими пальцы. Заболевание имеет злокачественное и прогрессирующее течение. У пациентов стопа принимает вид уродливой массы с множеством свищевых ходов и полостей, воспаление может затрагивать мышцы, сухожилия и кости.
- При поражении нервной системы в головном или спинном мозге образуются абсцессы. У пациентов наблюдаются симптомы интоксикации, сильные головные боли, головокружение, тошнота, рвота, судороги, помрачение сознания и нарушение координации движений.
Своевременная диагностика и адекватное лечение способствуют восстановлению пораженных органов и тканей. Больным назначается длительная комплексная терапия с перерывами на 1-2 месяца.
Диагностические мероприятия
Диагностика патологии не вызывает сложностей у специалистов благодаря характерным клиническим симптомам. Главная задача врачей — раннее выявление патологического процесса. Важны перенесенные травмы, операции и хронические заболевания, способствующие развитию болезни. Для окончательного диагноза и назначения лечения необходимы лабораторно-инструментальные исследования.
- Микробиологическое исследование выделений из свищей — посев гноя или мокроты на жидкие и агаризованные среды Сабуро. Актиномицеты культивируются на непитательных средах. Анализ занимает 10–14 дней, но на третий день могут появляться характерные колонии. Выделенный микроорганизм идентифицируется, определяется его чувствительность к противомикробным препаратам.
- Чрескожная пункция пораженного органа и микроскопия биоматериала — позволяет выявить друз актиномицетов. Гранулы фиксируются и окрашиваются метиленовой синькой. Под микроскопом друзы выглядят как цветная капуста с неокрашенным центром и синей периферией. В них обнаруживаются лейкоциты и мицелий.
- Реакция иммунофлуоресценции — серологический тест с использованием специфических антигенов для определения вида актиномицетов. Серодиагностика актиномикоза имеет низкую специфичность и чувствительность.
- Проба с “Актинолизатом” — внутрикожное введение препарата, положительный результат у всех пациентов.
- Молекулярные методы — ПЦР — позволяют выявить генетический материал возбудителя в образце.
- Общие и биохимические анализы крови и мочи имеют вспомогательное значение.
- Рентгенографические, ультразвуковые и томографические исследования проводятся при поражении внутренних органов. Фистулография помогает определить распространенность патологического процесса.
- Урография и ирригоскопия применяются при подозрении на мочеполовой и параректальный актиномикоз. Эти методы выявляют очаг воспаления, его структуру, разветвленность и глубину свищевых ходов.
Диагноз актиномикоза не всегда подтверждается лабораторными методами и часто устанавливается опытными врачами на основе клинической картины, данных УЗИ и рентгенографии. Это связано с недостаточной оснащенностью микробиологических лабораторий и нехваткой обученного медицинского персонала для отбора биоматериала.

Лечебный процесс
Лечение актиномикоза включает иммуномодулирующие, антибактериальные, дезинтоксикационные и общеукрепляющие методы. Основная цель — устранение симптомов инфекции и ее причин. Наилучший результат достигается при сочетании антибиотиков с иммунными препаратами, выбор схемы лечения зависит от формы и стадии заболевания.
- Антимикробная терапия основывается на тестировании на чувствительность. Используются пенициллины, цефалоспорины, тетрациклины и аминогликозиды. Актиномицеты не проявляют устойчивости к этим препаратам. Антибиотики подавляют сопутствующую микрофлору и предотвращают повторное инфицирование. Лечение требует длительного применения высоких доз из-за плотной капсулы, затрудняющей проникновение лекарств в гранулему. Для повышения эффективности антибиотиков их назначают с «Актинолизатом».
- «Актинолизат» активизирует иммунную систему, увеличивает проницаемость капсулы инфильтрата для медикаментов и обладает антивоспалительными и репаративными свойствами.
- Системная терапия проводится одновременно с местной. Свищевые ходы обрабатываются антисептическими растворами, такими как «Перекись водорода» и «Фурацилин».
- Физиотерапевтические процедуры включают УФ-облучение кожи и электрофорез актинолизата и йода.
Хирургическое вмешательство включает вскрытие и дренирование абсцессов, обработку свищевых ходов и удаление очагов поражения. Очаги иссекаются единым блоком в пределах здоровых тканей. Если это невозможно, инфильтраты удаляются частично, а свищи выскабливаются. Операции часто завершаются кожной пластикой. При повреждении легочной ткани выполняется лобэктомия. В послеоперационный период продолжается медикаментозное лечение: пациентам переливают кровь и назначают ультразвуковые физиопроцедуры.
Прогноз и профилактика
Прогноз заболевания благоприятен при раннем и адекватном лечении. Однако даже легкие формы актиномикоза, пролеченные вовремя, имеют высокую вероятность рецидива. В запущенных случаях инфекция может затрагивать внутренние органы, что приводит к серьезным осложнениям: хронической интоксикации, анемии, нарушению функций органов, образованию спаек в брюшной полости и малом тазу, септикопиемии, малигнизации и амилоидозу. Эти состояния часто заканчиваются летальным исходом. Без специфической терапии при абдоминальной форме актиномикоза умирает 50% пациентов, а при торакальной — 100%. Другие формы инфекции, как правило, протекают легче. Чтобы избежать осложнений, важно находиться под наблюдением врача, следовать его рекомендациям и принимать профилактические меры.
Меры для предотвращения актиномикоза:
- Соблюдение личной гигиены,
- Защита кожи от травм,
- Регулярные визиты к стоматологу, гинекологу и другим специалистам,
- Лечение очагов инфекции — кариозных зубов, синусита, фарингита, тонзиллита,
- Ведение здорового образа жизни,
- Укрепление иммунной системы,
- Борьба с вредными привычками,
- Своевременная замена внутриматочной спирали.
Специфическая профилактика актиномикоза и мероприятия в очаге инфекции не проводятся.
Актиномикоз — серьезное заболевание, требующее обращения к врачу и специфической терапии. Несвоевременная диагностика и отсутствие медицинской помощи могут привести к летальному исходу. Самостоятельная диагностика и лечение могут нанести вред здоровью.
Вопрос-ответ
Какой врач лечит актиномикоз?
Диагностикой и лечением актиномикоза первично занимается врач-дерматолог.
Наиболее часто поражаются Актиномикозом области?
Актиномикоз, как правило, проявляется несколькими небольшими смежными абсцессами со свищевыми ходами, с гнойным отделяемым. Инфекционный процесс обычно распространяется на шею и лицо, легкие, органы брюшной полости и малого таза.
Какие антибиотики при актиномикозе?
Антибиотики. Пациентам со всеми формами актиномикоза могут быть назначены высокие дозы пенициллина G внутривенно в течение 2-6 недель, а затем перорально пенициллином V в течение 6-12 месяцев.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как ослабленный иммунитет или хронические заболевания. Ранняя диагностика актиномикоза может значительно повысить шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на любые необычные симптомы, такие как длительные боли, отеки или выделения из области рта, носа или других органов. Не откладывайте визит к врачу, если заметили что-то подозрительное.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая сбалансированное питание и регулярные физические нагрузки. Это поможет укрепить иммунную систему и снизить риск развития инфекционных заболеваний, включая актиномикоз.
СОВЕТ №4
Если вам уже поставили диагноз актиномикоз, строго следуйте рекомендациям врача и не прерывайте курс лечения. Это важно для предотвращения рецидивов и осложнений заболевания.