Спондилит позвоночника – это серьезное воспалительное заболевание, которое может затронуть различные отделы позвоночника, включая поясничный, шейный и грудной. Оно характеризуется воспалением суставов и тканей, окружающих позвонки, что может привести к их деформации и снижению прочности костных структур. В данной статье мы подробно рассмотрим симптомы спондилита, его влияние на здоровье, а также методы диагностики и лечения, что поможет читателям лучше понять это заболевание и своевременно обратиться за медицинской помощью.
Что это такое?
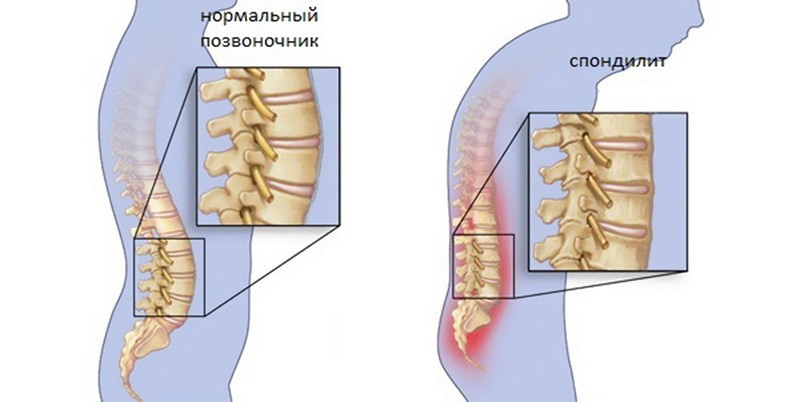
Мало кто осведомлён о спондилите — опасном заболевании позвоночника, которое связано с воспалительными процессами. Это может привести к серьёзным деформациям позвонков, снижению прочности костной ткани и образованию гнойных очагов. Спондилит составляет примерно пять процентов всех заболеваний позвоночника. Из них около сорока процентов случаев имеют туберкулёзную форму. Чаще всего это заболевание затрагивает грудной отдел позвоночника и в основном диагностируется у мужчин. Ещё двадцать-тридцать лет назад спондилитом страдали дети и молодые люди, однако за последнее десятилетие семьдесят процентов случаев заболевания выявляется у людей предпенсионного возраста.
Спондилит позвоночника представляет собой воспалительное заболевание, которое затрагивает межпозвоночные суставы и может привести к болям и ограничению подвижности. Врачи отмечают, что это состояние может быть вызвано различными факторами, включая инфекционные процессы, аутоиммунные реакции и травмы. Симптомы спондилита часто включают хроническую боль в спине, утреннюю скованность и ухудшение состояния при длительном сидении или стоянии. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, который может включать медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Регулярные физические упражнения и поддержание активного образа жизни также играют ключевую роль в управлении симптомами и улучшении качества жизни пациентов.
Причины и формы
Существует два типа спондилита: специфический и неспецифический.
| Аспект | Описание | Важность |
|---|---|---|
| Что такое спондилит? | Воспалительное заболевание позвоночника, поражающее межпозвоночные суставы, связки и диски. Может приводить к сращению позвонков (анкилозу). | Понимание сути заболевания для ранней диагностики и лечения. |
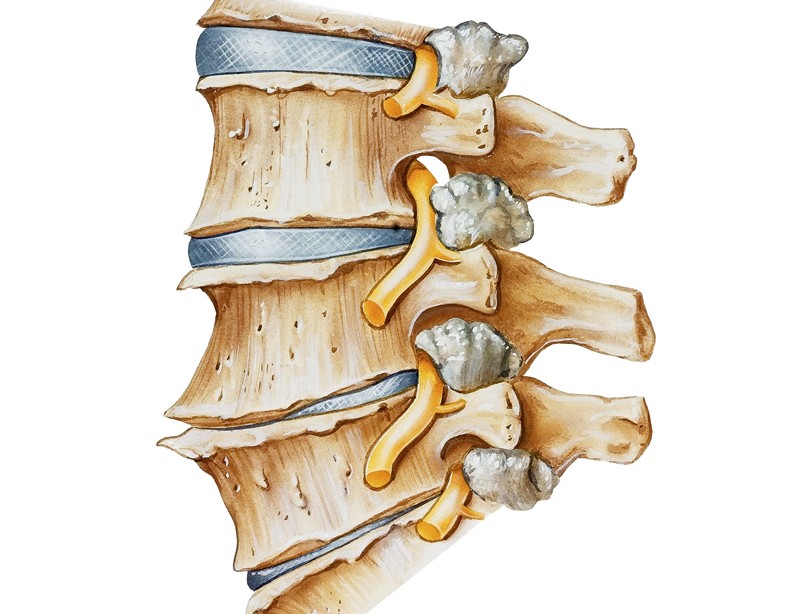
| Основные виды | Анкилозирующий спондилит (болезнь Бехтерева): наиболее распространенный, хронический, прогрессирующий. Инфекционный спондилит: вызван бактериями (туберкулез, стафилококк и др.). Псориатический спондилит: связан с псориазом. | Различия в этиологии и подходах к терапии. |
| Причины развития | Генетическая предрасположенность: наличие гена HLA-B27. Аутоиммунные процессы: иммунная система атакует собственные ткани. Инфекции: бактериальные, вирусные. | Выявление факторов риска для профилактики и целевого лечения. |
| Симптомы | Боль и скованность в спине: особенно по утрам и после длительного покоя. Уменьшение подвижности позвоночника: затруднение наклонов, поворотов. Усталость, лихорадка, потеря веса: при инфекционном спондилите. Воспаление других суставов: периферический артрит. | Раннее распознавание симптомов для своевременного обращения к врачу. |
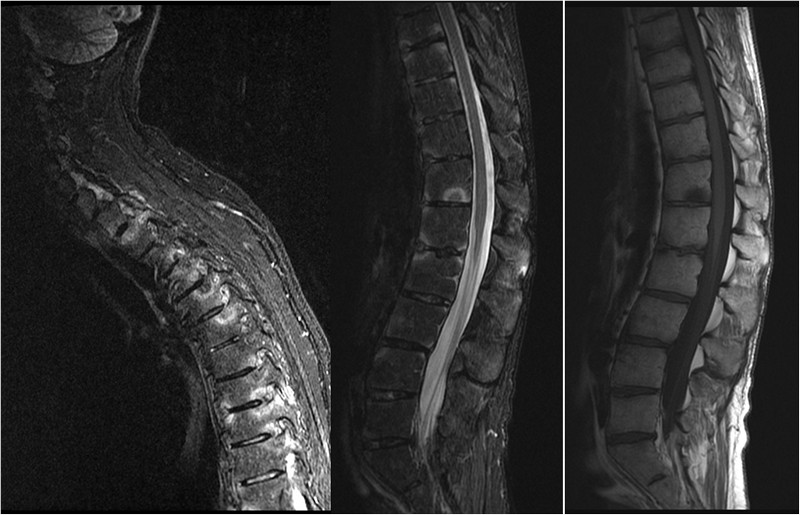
| Диагностика | Клинический осмотр: оценка подвижности, выявление болевых точек. Лабораторные анализы: общий анализ крови (СОЭ, С-реактивный белок), генетический тест на HLA-B27. Инструментальные методы: рентгенография, МРТ, КТ позвоночника. | Точная диагностика для выбора адекватной стратегии лечения. |
| Лечение | Медикаментозное: НПВП, ГКС, биологические препараты, антибиотики (при инфекционном). Физиотерапия: ЛФК, массаж, плавание. Хирургическое: в редких случаях при выраженных деформациях. | Комплексный подход для замедления прогрессирования и улучшения качества жизни. |
| Прогноз | Зависит от формы заболевания, своевременности диагностики и лечения. При анкилозирующем спондилите – хроническое течение с периодами обострений и ремиссий. | Понимание долгосрочных перспектив для планирования жизни и реабилитации. |
| Осложнения | Деформация позвоночника: “поза просителя”. Остеопороз: повышенный риск переломов. Поражение внутренних органов: глаз (увеит), сердца, легких. | Предотвращение и своевременное лечение осложнений. |
Специфическая форма
Специфический спондилит как осложнение – тиф, гонорея, сифилис, туберкулез, бруцеллез, актиномикоз:
- Тифозный спондилит – это инфекционное заболевание, затрагивающее два соседних позвонка и межпозвоночный диск. При этом происходит разрушение тканей, часто образуются абсцессы, что характерно для грудного отдела, хотя реже он встречается и в поясничной области;
- Сифилитический спондилит – поражение шейного отдела позвоночника, также известное как шейный спондилит. Это состояние может привести к неврологическим нарушениям из-за компрессии спинного мозга;
- Туберкулезный спондилит – микобактерии проникают в губчатую часть позвонков через кровь или лимфу. Это может произойти на фоне необратимых изменений после травм. В результате образуются гнойные очаги, разрушающие костные ткани, что приводит к деформации грудной клетки и различным заболеваниям сердечно-сосудистой и дыхательной систем;
- Актиномикотический спондилит – заболевание грудного отдела, сопровождающееся образованием паравертебральных свищей;
- Бруцеллезный спондилит – поражение поясничного отдела, при котором мелкоочаговая деструкция выявляется с помощью рентгенографии и серологических тестов.
При разрыве гнойного очага возможно развитие паралича нижних конечностей, а также нарушения функций мочеиспускания и дефекации, что может затронуть нервные структуры. У мужчин ухудшение функций органов таза может привести к импотенции.

Спондилит позвоночника — это воспалительное заболевание, которое затрагивает суставы и связки позвоночника. Люди, столкнувшиеся с этой проблемой, часто описывают свои ощущения как постоянную боль и скованность в спине, особенно по утрам. Многие отмечают, что симптомы могут усиливаться при длительном сидении или физической активности. Важно понимать, что спондилит может привести к ограничению подвижности и даже деформации позвоночника, если не начать лечение вовремя. Пациенты делятся опытом, что комплексный подход, включающий медикаментозную терапию, физиотерапию и регулярные упражнения, помогает улучшить качество жизни. Также многие находят поддержку в сообществах, где обсуждают методы борьбы с болезнью и делятся личными историями.
Неспецифическая форма
Эта форма спондилита чаще всего наблюдается у мужчин старше тридцати лет и характеризуется инфекционным поражением позвоночника, в частности суставов, микроорганизмами. Осложнения могут привести к полной неподвижности позвоночника. Также возможны аутоиммунные реакции в соединительных тканях.
Другим названием неспецифического спондилита является болезнь Бехтерева. Врач, впервые исследовавший анкилозирующий спондилит, сделал это в 1892 году.
Остеомиелит позвоночника, также известный как гематогенный спондилит, проявляется острыми болевыми ощущениями. Он развивается на соседних позвонках, что приводит к повреждению хрящевой ткани и образованию костного блока. В процессе заболевания могут прогрессировать абсцессы и свищи, а также возникать гнойный менингит. Заражение чаще всего затрагивает шейный и поясничный отделы позвоночника, но в некоторых случаях может распространяться и на задний отдел позвонка.
Симптомы
При спондилите симптомы могут проявляться в различных отделах позвоночника: грудном, шейном и поясничном. Боль в пораженных участках может быть крайне интенсивной, ограничивая движения и вызывая сильный дискомфорт. Чаще всего она носит ноющий, постоянный характер и усиливается даже при минимальных физических нагрузках. Подвижность позвоночника значительно снижается, а наклоны и повороты тела сопровождаются резкой болью.
При специфическом спондилите также могут наблюдаться такие симптомы, как повышение температуры, общая слабость и сонливость. Кожа на пораженной области спины может покраснеть и стать горячей на ощупь. Возможны онемения и параличи, снижение чувствительности, а также частые мышечные спазмы. Изменения в осанке могут привести к осложнениям, затрагивающим сердечно-сосудистую систему и органы дыхания.
В редких случаях запущенная форма заболевания может привести к сепсису – заражению крови микроорганизмами, что может распространиться по всему организму. Без своевременной медицинской помощи такой пациент рискует своей жизнью.
Диагностика
- Общий и неврологический осмотры;
- Рентгенографические и томографические исследования;
- Радионуклидные методы диагностики;
- Анализы на уровень лейкоцитов и скорость оседания эритроцитов (СОЭ);
- Лабораторные исследования гемокультуры;
- Биопсия.
Дифференциальная диагностика используется для выявления:
- Инфекций мочеполовой системы;
- Корешкового синдрома;
- Болезни Бехтерева;
- Опухолей и метастазов.
С помощью рентгенографии можно выявить повреждения позвоночника примерно через месяц после начала заболевания. Для более ранней диагностики применяют компьютерную томографию. Магнитно-резонансная томография позволяет обнаружить воспалительные процессы в костях, нервах, мягких тканях и спинном мозге.

Лечение
При спондилите лечение осуществляется в условиях стационара. Важно как можно раньше диагностировать заболевание и начать соответствующую терапию. Процесс лечения спондилита требует значительного времени и включает в себя широкий спектр методов.
- Для борьбы с воспалительными процессами, инфекциями и острыми болевыми ощущениями врачи применяют медикаментозную терапию. Для быстрого восстановления крайне важно следить за правильным питанием;
- Лечение спондилита также включает специальные комплексы физических упражнений. Правильно подобранная программа поможет укрепить мышцы и связки, а также улучшить подвижность позвоночника;
- Физиотерапия способствует активизации восстановительных процессов в организме пациента. Врач может назначить такие процедуры, как электрофорез, иглоукалывание, массаж, магнитотерапия и другие методы. Обычно курс включает до пятнадцати сеансов, после чего следует месячный перерыв и повторный курс;
- Хирургическое вмешательство применяется в запущенных случаях для удаления гнойных очагов.
Препараты для лечения
Лечение спондилита и выбор медикаментов осуществляются врачом, учитывающим индивидуальные особенности заболевания в каждом конкретном случае. В процессе выбора терапии принимаются во внимание такие факторы, как возраст пациента, наличие аллергий и возможные побочные эффекты от лекарств.
Для лечения спондилита используются следующие препараты:
- Ортофен, Индометацин, Мелоксикам, Диклофенак – помогают облегчить боль и снизить воспалительные процессы;
- Целестон, Преднизолон – способствуют улучшению обмена веществ и уменьшают отеки;
- Хондропротекторы – помогают восстановить ткани позвоночника;
- Хлорид натрия – снижает уровень интоксикации в организме;
- Мильгама, Нейрорубин – содержат витамины группы В;
- Левофлоксацин, Цефтриаксон, Офлоксацин – применяются для борьбы с инфекциями;
- Рифампицин, Стрептомицин – эффективны при туберкулезной форме спондилита.
Народные средства
После завершения основного курса лечения можно дополнить реабилитацию народными средствами, которые способствуют восстановлению организма, улучшают кровообращение и осанку:
- Травяные ванны с шалфеем, ромашкой и бессмертником;
- Алтайское мумие – помогает укрепить иммунную систему и поддерживает организм;
- Посещение бани с березовым веником только после полного выздоровления;
- Мази и настойки на основе окопника и живокоста, предназначенные для наружного и внутреннего применения.

Операции
Хирургическое лечение спондилита осуществляется в следующих случаях:
- Значительные повреждения позвонков;
- Образование абсцессов в тканях;
- Проблемы с функционированием спинного мозга;
- Наличие свищей и гнойных образований.
Однако хирургическое вмешательство противопоказано при:
- Заболеваниях сердечно-сосудистой и дыхательной систем;
- Сепсисе.
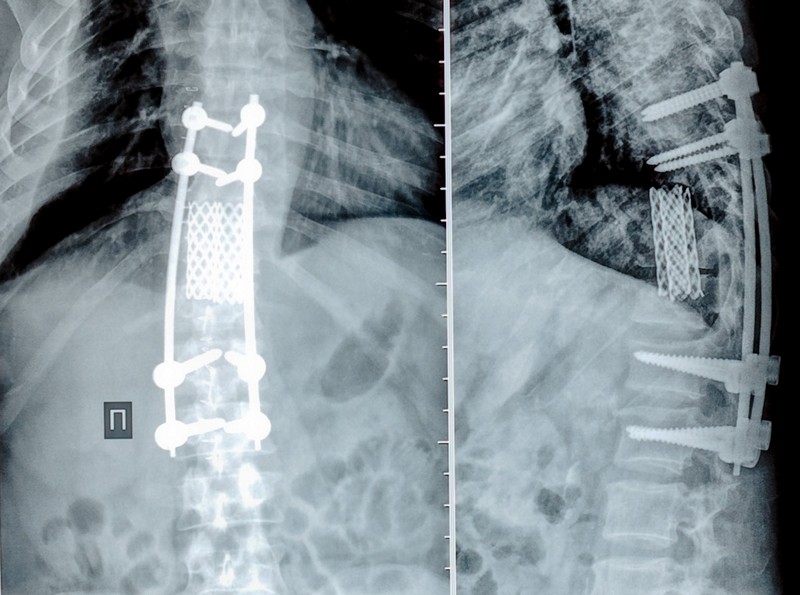
В ходе операции осуществляется укрепление задней части позвоночника с помощью металлических штырей. Спустя три-четыре дня выполняется следующий этап хирургического вмешательства.
Хирургическое вмешательство необходимо для удаления поврежденных тканей и их замены трансплантатами:
- Часть костной ткани пациента, чаще всего это ребро;
- Искусственные имплантаты из углерода или никелид титана.
Три этапа реабилитации
После хирургического вмешательства продолжается курс медикаментозной терапии. Ведется работа по восстановлению подвижности пациента с использованием комплексов лечебных упражнений, массажа и рефлексотерапии. Это способствует нормализации кровообращения, улучшению обмена веществ и повышению эффективности антибиотиков, а также гибкости позвоночника.
Первый этап: проходит в стационаре в течение примерно двух недель. Постепенно пациент начинает передвигаться. Реабилитолог назначает корсет для восстановления правильной осанки.
Второй этап: выписка из медицинского учреждения. В течение первого месяца пациент выполняет комплекс упражнений для укрепления мышц спины, посещая несколько сеансов в неделю. При разработке программы учитываются тип и место хирургического вмешательства. Резкие наклоны и повороты тела противопоказаны. Упражнения выполняются в положении лежа на спине, боку или животе и обязательно под контролем врача.
Третий этап: завершающая стадия реабилитации при сложных формах заболевания может продолжаться всю жизнь. Основное внимание уделяется работе над осанкой и укреплению организма. Врачи рекомендуют заниматься плаванием, но в умеренных объемах. Значительный оздоровительный эффект дает ежегодное лечение в санатории.

Профилактика спондилита
Профилактика спондилита позвоночника включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания и поддержание здоровья опорно-двигательного аппарата. Важно понимать, что спондилит может быть вызван различными факторами, включая инфекционные заболевания, аутоиммунные реакции и травмы, поэтому профилактические меры должны быть разнообразными.
Одним из ключевых аспектов профилактики является поддержание активного образа жизни. Регулярные физические упражнения помогают укрепить мышцы спины и улучшить гибкость позвоночника. Рекомендуются занятия, которые не нагружают позвоночник, такие как плавание, йога или пилатес. Эти виды активности способствуют улучшению осанки и снижению риска травм.
Также следует обратить внимание на правильную осанку в повседневной жизни. Неправильное положение тела при сидении, стоянии или подъеме тяжестей может привести к дополнительной нагрузке на позвоночник. Рекомендуется использовать эргономичную мебель, особенно для тех, кто проводит много времени за компьютером. Правильная осанка при сидении и стоянии помогает снизить риск развития заболеваний позвоночника.
Питание играет важную роль в профилактике спондилита. Сбалансированная диета, богатая витаминами и минералами, способствует укреплению костей и суставов. Важно включать в рацион продукты, содержащие кальций и витамин D, такие как молочные продукты, рыба, орехи и зеленые листовые овощи. Также стоит избегать избыточного потребления алкоголя и табака, так как они могут негативно сказаться на здоровье костей.
Регулярные медицинские осмотры и консультации с врачом также являются важной частью профилактики. Это позволяет своевременно выявлять и лечить заболевания, которые могут привести к спондилиту. При наличии хронических заболеваний, таких как диабет или заболевания щитовидной железы, необходимо следить за их состоянием и соблюдать рекомендации врача.
Наконец, важно учитывать факторы стресса и психоэмоционального состояния. Хронический стресс может негативно влиять на общее состояние организма и способствовать развитию различных заболеваний, включая спондилит. Практики релаксации, медитация и занятия хобби могут помочь снизить уровень стресса и улучшить качество жизни.
Вопрос-ответ
Какие заболевания могут сопровождаться спондилитом?
Артрит. Псориаз. Воспалительные заболевания кишечника. Воспаление глаз (увеит).
Как болит спина при спондилезе?
Если спондилез – симптом при артрозе фасеточных суставов, то боль в спине будет усиливаться при ходьбе и стоянии и уменьшаться при выпрямлении туловища. При компрессии нерва могут быть онемение и покалывание. При сильной компрессии нервов появится мышечная слабость в конечности.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы испытываете боль в спине, особенно в области поясницы, или заметили ограничение подвижности, важно как можно скорее проконсультироваться с врачом для диагностики и назначения лечения.
СОВЕТ №2
Следите за осанкой. Правильная осанка может помочь снизить нагрузку на позвоночник и уменьшить болевые ощущения. Используйте эргономичную мебель и старайтесь поддерживать спину в правильном положении во время сидения и стояния.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные физические нагрузки, такие как плавание, йога или пилатес, могут помочь укрепить мышцы спины и улучшить гибкость, что важно для людей с спондилитом.
СОВЕТ №4
Изучите методы управления стрессом. Психологическое состояние может влиять на восприятие боли. Рассмотрите возможность практики медитации, глубокого дыхания или других техник релаксации для снижения стресса и улучшения общего самочувствия.