Корешковый синдром поясничного отдела представляет собой серьезное заболевание, возникающее в результате сжатия и воспаления спинномозговых корешков, что может привести к сильной боли, нарушению чувствительности и ограничению подвижности. В данной статье мы подробно рассмотрим основные симптомы этого синдрома, а также эффективные методы лечения, которые помогут облегчить состояние пациента и восстановить его работоспособность. Понимание признаков и подходов к терапии корешкового синдрома имеет важное значение для своевременной диагностики и предотвращения осложнений, что в свою очередь способствует улучшению качества жизни.
Как развивается болезнь
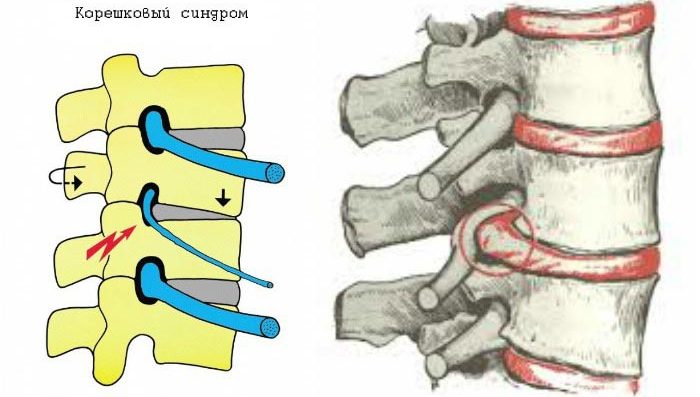
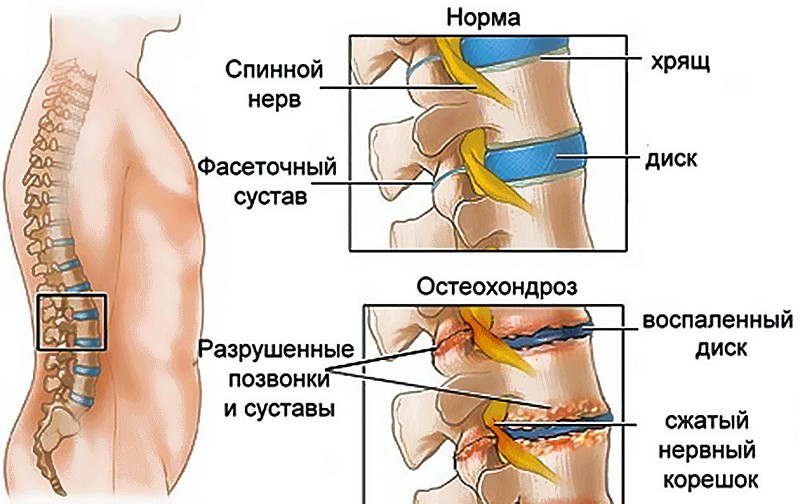
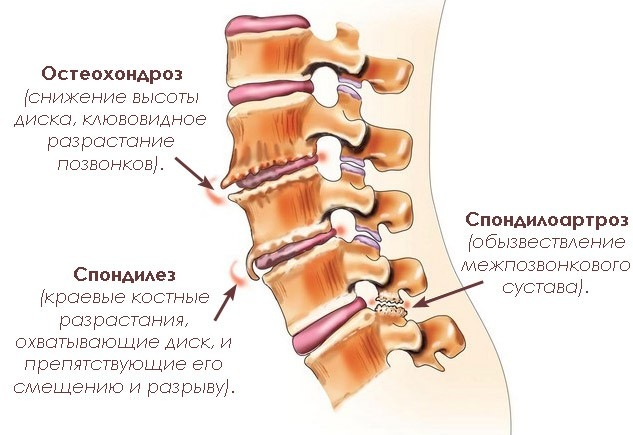
Основной причиной возникновения данного заболевания являются проблемы с позвоночником, возникающие из-за его нарушений. Со временем питательные вещества, необходимые для межпозвоночных хрящей, истощаются. С возрастом или при наличии избыточного веса ситуация может усугубляться, что приводит к проседанию позвонков. Спинномозговой нерв выходит из полости позвоночного столба, что вызывает его сжатие, сужение отверстий и, как следствие, ущемление.
В зоне компрессии начинается воспалительный процесс корешков, который проявляется отёком тканей. Появление отёка усугубляет состояние и усиливает болевые ощущения.
Помимо остеохондроза, развитие заболевания может быть связано и с другими факторами:
- Межпозвонковая грыжа. При разрыве хряща и выдавливании ядра за его пределы происходит сжатие выходящих нервов;
- Деформации и заболевания позвоночника. Эти факторы часто становятся причиной корешкового синдрома.
- Неправильное сращение позвонков после травмы.
- Ослабление костной и хрящевой ткани, вызванное инфекциями.
Данное заболевание чаще всего встречается у людей, ведущих малоподвижный образ жизни. Также наблюдаются случаи, когда болезнь развивается из-за чрезмерных физических нагрузок или при резком перенапряжении спины. Кроме того, заболевание может возникнуть в результате переохлаждения или применения некоторых медикаментов (такие синдромы называют псевдокорешковыми).
Боль может распространяться по выходящим нервам, что приводит к появлению симптомов, схожих с нарушениями работы органов. Например, корешковый синдром в области грудного отдела может имитировать стенокардию.
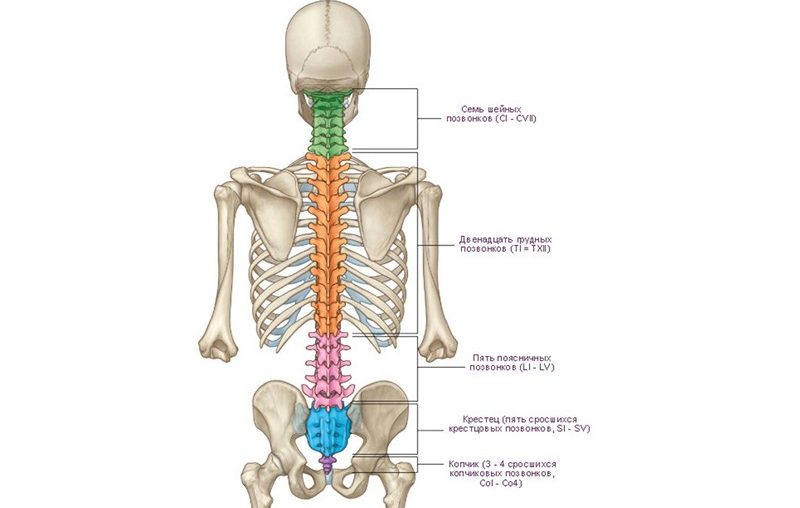
Что касается классификации, то четких классов заболевания не существует. Оно условно делится на основе поражённых участков позвоночника. Эта классификация включает:
- Шейный отдел;
- Грудной отдел;
- Поясничный отдел.
Реже заболевание затрагивает крестец и копчик, что исключает эти области из классификации. Неформально патологию можно классифицировать по степени сложности. Иногда её делят на приобретённую и врождённую, хотя такое разделение встречается довольно редко, так как в большинстве случаев болезнь является приобретённой. Из всех перечисленных отделов наиболее распространённым является нарушение в поясничной области.
Корешковый синдром поясничного отдела представляет собой комплекс симптомов, возникающих в результате сжатия или раздражения нервных корешков в поясничной области. Врачи отмечают, что основными симптомами являются боль в пояснице, иррадиирующая в ноги, онемение и слабость в конечностях. Эти проявления могут значительно ухудшать качество жизни пациента, ограничивая его физическую активность.
Лечение корешкового синдрома, по мнению специалистов, должно быть комплексным. В начальной стадии рекомендуется консервативный подход, включающий физиотерапию, медикаментозное лечение и мануальную терапию. Врачами подчеркивается важность индивидуального подхода к каждому пациенту, так как причины и степень выраженности симптомов могут варьироваться. В случаях, когда консервативные методы не приносят облегчения, может потребоваться хирургическое вмешательство для декомпрессии нервных корешков. Важно, чтобы пациенты не игнорировали симптомы и своевременно обращались за медицинской помощью, что позволит избежать серьезных осложнений.

Причины и симптомы
Почему именно поясничный отдел позвоночника чаще всего подвержен заболеваниям? Причины возникновения патологий могут быть следующими:
- Значительная нагрузка на поясницу. В этой области происходит перераспределение тяжёлых физических усилий. Кроме того, нагрузка на поясницу может увеличиваться из-за воздействия других отделов скелета, расположенных выше.
- Поясничный отдел состоит из крупных позвонков с широкими отверстиями, через которые проходят нервные сплетения. При нарушении амортизации эти нервы могут легко защемляться.
- Высокая подвижность поясницы по сравнению с другими частями позвоночника также способствует развитию заболеваний. Широкие движения могут смещать позвонки относительно друг друга, что приводит к болевым ощущениям или защемлению нервов.
Если остеохондроз поясницы не лечить длительное время, это может привести к нарушению функции мышц. В результате мышцы атрофируются, и выполнять физическую работу становится крайне сложно из-за их значительной слабости.
При ущемлении нервов симптомы заболевания начинают проявляться довольно быстро. Одним из наиболее распространённых симптомов является резкая боль, которая может возникнуть неожиданно после интенсивных физических нагрузок или травм. Болевой синдром часто сопровождается снижением чувствительности в области, где произошла компрессия нерва.
Согласно практике, корешковый синдром обычно проявляется «двойным» образом: одновременно снижается чувствительность и возникает раздражение.
Основные признаки корешкового синдрома позвоночника:
- Болевые ощущения. Они могут быть интенсивными и ноющими в области компрессии, а также распространяться на конечности или, в редких случаях, на внутренние органы;
- Снижение чувствительности. Может проявляться в виде парестезий (ощущение мурашек, холод на коже);
- Нарушение функций мышц или движений. Это происходит из-за повреждения нервов, отвечающих за определённые участки, что приводит к мышечной слабости и снижению их работоспособности.
| Симптом | Описание | Лечение |
|---|---|---|
| Боль в пояснице | Острая, стреляющая или тупая боль, усиливающаяся при движении, кашле, чихании. Может отдавать в ягодицу, бедро, голень, стопу. | Консервативное: НПВС, миорелаксанты, физиотерапия (УВЧ, магнитотерапия, электрофорез), массаж, ЛФК, иглорефлексотерапия, мануальная терапия, эпидуральные инъекции стероидов. Хирургическое: Микродискэктомия, ламинэктомия, фораминотомия (при неэффективности консервативного лечения или наличии неврологического дефицита). |
| Онемение или покалывание | Ощущение “мурашек”, жжения, покалывания или онемения в зоне иннервации пораженного нервного корешка. | Консервативное: Витамины группы B, антиконвульсанты (габапентин, прегабалин), антидепрессанты (дулоксетин, амитриптилин), физиотерапия. Хирургическое: При наличии компрессии нерва. |
| Слабость в мышцах | Снижение силы в определенных группах мышц ноги, что может приводить к затруднениям при ходьбе, подъеме по лестнице, стоянии на носках или пятках. | Консервативное: ЛФК, массаж, электростимуляция мышц. Хирургическое: При выраженной слабости и риске атрофии мышц. |
| Нарушение рефлексов | Снижение или отсутствие сухожильных рефлексов (например, коленного или ахиллова). | Консервативное: Лечение основного заболевания. Хирургическое: При наличии компрессии нерва. |
| Нарушение чувствительности | Снижение или потеря чувствительности к прикосновению, температуре, боли в зоне иннервации пораженного нервного корешка. | Консервативное: Витамины группы B, физиотерапия. Хирургическое: При наличии компрессии нерва. |
| Нарушение функции тазовых органов | В редких случаях, при компрессии конского хвоста, могут наблюдаться нарушения мочеиспускания, дефекации, эректильная дисфункция. | Хирургическое: Экстренное оперативное вмешательство. |
Диагностика
При диагностике заболеваний учитывается множество аспектов. В первую очередь, важно уточнить жалобы пациента, так как они служат основой для предположений о локализации проблемы. Для получения более точной информации полезно провести пальпацию предполагаемой зоны боли — в этом случае можно заметить легкое напряжение мышц. Кроме того, во время пальпации пациент может наклоняться в сторону пораженной области, что помогает снизить болевые ощущения.
Наиболее точным методом диагностики заболеваний является МРТ поясничного отдела. Этот метод позволяет обнаружить даже незначительные ущемления нервов и точно определить место возникновения патологии. Основной сложностью данного метода является его стоимость. Процедура магнитно-резонансной томографии не из дешевых, поэтому не все пациенты могут позволить себе её проведение.
https://youtube.com/watch?v=QG1r4OTg5oE
Корешковый синдром поясничного отдела — это состояние, которое вызывает множество дискомфортных ощущений у пациентов. Люди часто описывают симптомы как резкую боль, иррадиирующую в ногу, онемение или слабость в конечностях. Многие отмечают, что боль усиливается при движении или длительном сидении, что значительно ухудшает качество жизни. В поисках облегчения пациенты обращаются к различным методам лечения. Консервативные подходы, такие как физиотерапия, массаж и медикаментозная терапия, пользуются популярностью. Некоторые предпочитают альтернативные методы, включая иглоукалывание и мануальную терапию. В более сложных случаях может потребоваться хирургическое вмешательство. Важно, чтобы каждый пациент находил подходящий для себя метод, основываясь на рекомендациях специалистов и личных ощущениях.
Лечение
Что делать, если у вас проявляются симптомы корешкового синдрома поясничного отдела? Можно ли начать лечение самостоятельно или лучше записаться к специалисту? Важно понимать, что лечение корешкового синдрома поясничного отдела требует незамедлительных действий и должно проходить под наблюдением врача. Как и многие другие заболевания опорно-двигательной системы, корешковый синдром может включать в себя:
- Консервативное лечение;
- Медикаментозную терапию;
- Хирургическое вмешательство.
Если симптомы не мешают вашему обычному образу жизни, можно воспользоваться общими рекомендациями: придерживаться сбалансированного питания, ограничить физическую нагрузку и посещать сеансы массажа.
Однако, если заболевание начинает вызывать дискомфорт, на начальном этапе лечения рекомендуется использовать нестероидные противовоспалительные препараты, такие как Диклофенак или Нимесулид. В случаях, когда боль становится сильной и невыносимой, целесообразно применять межпозвоночные блокады. Если состояние продолжает ухудшаться, необходимо обратиться к врачу для определения дальнейшей терапии.
Физиотерапия
Согласно мнению экспертов в области травматологии и неврологии, преодолеть некоторые заболевания опорно-двигательной системы возможно с помощью физиотерапии, в частности, таких методов, как электрофорез и электроимпульсная терапия. Использование электрофореза в сочетании с определёнными лекарственными средствами способствует:
- Устранению воспалительных процессов;
- Снижению болевых ощущений;
- Улучшению обмена веществ в повреждённых нервах;
- Восстановлению нарушенной мышечной трофики.
Электроимпульсная терапия нацелена на снятие мышечного напряжения и нормализацию обменных процессов в атрофированных тканях. Лечение заболеваний также возможно с помощью иглоукалывания. Хотя этот метод не получил широкого распространения в традиционной медицине, он продемонстрировал свою эффективность для многих пациентов.
Оперативное вмешательство
Основным аспектом, определяющим необходимость лечения, являются проявления заболевания. Хирургическое вмешательство становится актуальным, когда симптомы представляют опасность для здоровья пациента. Операция обязательна в следующих случаях:
- Болевые ощущения сохраняются, несмотря на применение нестероидных противовоспалительных препаратов;
- Наблюдаются нарушения в функционировании конечностей, приводящие к полной утрате подвижности;
- В костно-связочном аппарате происходят необратимые изменения, вызывающие компрессию;
- Происходит обострение межпозвонковой грыжи.
Хирургическая процедура осуществляется в специализированном медицинском учреждении под общим наркозом. В ходе операции специалист удаляет фрагменты позвонка, которые препятствуют нормальному расположению корешка. Если в области образования имеется грыжа, то удаляется выпавший участок.

Осложнения и профилактика
Не стоит откладывать лечение патологии, так как задержка в обращении за медицинской помощью может привести к серьезным осложнениям:
- Хромота, возникающая из-за неправильного положения скелета. Это может привести к плоскостопию и ухудшению состояния пациента;
- Кратковременные или длительные психические расстройства. Постоянные болевые ощущения не позволят расслабиться ни днем, ни ночью. Переутомление может вызвать неврозы и психозы;
- В тяжелых случаях может развиться полный паралич;
- Воспалительный процесс может затронуть спинной мозг и вызвать распространение воспаления на другие участки позвоночника, что приведет к более серьезным заболеваниям.
Чтобы предотвратить развитие серьезной патологии, следуйте простым рекомендациям:
- Утром выполняйте зарядку: это поможет размять мышцы и привести их в тонус;
- Контролируйте свой вес;
- По возможности посещайте массажные сеансы;
- Обеспечьте полноценное питание. Часто заболевания возникают из-за нехватки необходимых веществ для хрящевых тканей;
- Научитесь правильно распределять время между работой и отдыхом: это поможет избежать переутомления и снизит риск травм при физических нагрузках.
Это заболевание лучше всего лечится на начальной стадии, чем при запущенной форме. Соблюдая простые правила профилактики, вы сможете избежать появления этого неприятного недуга.
Реабилитация и восстановление после лечения
Первоначально после острого периода боли и воспаления, который может потребовать медикаментозного лечения, важно начать с легкой физической активности. Это может включать в себя простые упражнения на растяжку и укрепление мышц спины и живота. Упражнения должны быть подобраны с учетом индивидуальных особенностей пациента и степени выраженности симптомов.
Физиотерапия играет ключевую роль в процессе восстановления. Специалисты могут использовать различные методы, такие как ультразвук, электростимуляция, магнитотерапия и другие, чтобы уменьшить болевой синдром и улучшить кровообращение в пораженной области. Также могут быть рекомендованы занятия лечебной физкультурой, которые помогут укрепить мышечный корсет и улучшить гибкость.
Важно также обратить внимание на коррекцию осанки и обучение правильным движениям в повседневной жизни. Пациенты должны быть проинструктированы о том, как правильно поднимать тяжести, сидеть и стоять, чтобы избежать чрезмерной нагрузки на поясничный отдел. Это может включать в себя использование ортопедических средств, таких как корсеты или специальные стулья.
Психологическая поддержка также не менее важна. Хроническая боль может вызывать депрессию и тревожность, поэтому работа с психологом или участие в группах поддержки может помочь пациентам справиться с эмоциональными трудностями, связанными с заболеванием.
В дополнение к физическим и психологическим аспектам реабилитации, важно следить за общим состоянием здоровья. Правильное питание, отказ от вредных привычек и соблюдение режима сна могут значительно ускорить процесс восстановления. Рекомендуется также регулярное медицинское наблюдение для оценки динамики состояния и корректировки реабилитационной программы при необходимости.
В заключение, реабилитация и восстановление после лечения корешкового синдрома поясничного отдела требуют комплексного подхода, включающего физическую активность, физиотерапию, коррекцию образа жизни и психологическую поддержку. Такой подход поможет пациентам не только восстановить утраченные функции, но и предотвратить повторное возникновение проблемы в будущем.
Вопрос-ответ
Какие основные симптомы корешкового синдрома поясничного отдела?
Основные симптомы включают боль в пояснице, иррадиирующую в ноги, онемение или покалывание в нижних конечностях, а также слабость мышц. Эти проявления могут усиливаться при физической активности или длительном сидении.
Как диагностируется корешковый синдром поясничного отдела?
Диагностика обычно включает клинический осмотр, а также методы визуализации, такие как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), которые помогают выявить наличие грыжи диска или другие патологии.
Какие методы лечения применяются при корешковом синдроме?
Лечение может включать консервативные методы, такие как физиотерапия, медикаментозная терапия (обезболивающие и противовоспалительные препараты), а также инъекции кортикостероидов. В некоторых случаях может потребоваться хирургическое вмешательство для устранения причины синдрома.
Советы
СОВЕТ №1
Обратите внимание на симптомы: корешковый синдром может проявляться в виде боли, онемения или слабости в ногах. Если вы заметили эти признаки, не откладывайте визит к врачу.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет снизить нагрузку на поясничный отдел и предотвратить обострение симптомов.
СОВЕТ №3
Используйте методы физиотерапии, такие как массаж или мануальная терапия, чтобы облегчить боль и улучшить подвижность. Консультируйтесь с врачом о подходящих методах лечения.
СОВЕТ №4
Обратите внимание на свою осанку и ergonomics на рабочем месте. Правильная поза при сидении и lifting heavy objects может значительно снизить риск возникновения корешкового синдрома.