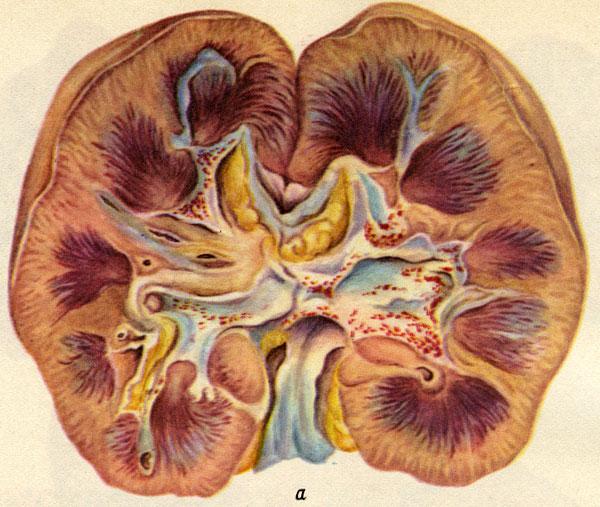
Почечная недостаточность является серьезным состоянием, которое может проявляться в острой и хронической формах, каждая из которых имеет свои особенности и симптомы. В данной статье мы подробно рассмотрим, как проявляется острая и хроническая почечная недостаточность, какие симптомы могут указывать на эти заболевания, а также обсудим важность соблюдения специальной диеты и прогнозы на течение болезни. Знание этих аспектов поможет читателям своевременно распознать проблемы с почками и обратиться за медицинской помощью, что может существенно повлиять на качество жизни и исход заболевания.
Острая форма
В остром проявлении заболевание характеризуется резким ухудшением работы почек. Это происходит из-за длительного накопления в организме продуктов обмена азота.
Развитие острого почечного недостаточности влечет за собой серьезные последствия.
В частности, происходит изменение электролитного, осмотического, водного и кислотно-щелочного баланса в организме. Все это приводит к нарушению нормального состава крови и функционирования ряда органов.
Врачи отмечают, что проявления почечной недостаточности могут значительно различаться в зависимости от формы заболевания. Острая почечная недостаточность часто развивается внезапно и сопровождается такими симптомами, как резкое снижение объема мочи, отеки, повышение уровня креатинина в крови и общая слабость. Врачам важно быстро диагностировать и лечить это состояние, чтобы предотвратить серьезные осложнения.
Хроническая почечная недостаточность, напротив, развивается постепенно и может долгое время оставаться бессимптомной. Врачи указывают на такие проявления, как усталость, снижение аппетита, отеки, а также изменения в мочеиспускании. На более поздних стадиях заболевания могут возникать анемия и нарушения электролитного баланса. Специалисты подчеркивают важность регулярного мониторинга функции почек, особенно у пациентов с факторами риска, чтобы своевременно выявить и скорректировать заболевание.

Симптомы
В хронической форме почечной недостаточности выделяют четыре стадии, каждая из которых имеет свои особенности и требует специфического подхода к лечению. Ниже представлены симптомы, характерные для каждой из стадий данного заболевания:
- Латентная стадия. На этом этапе болезнь практически не проявляется. Иногда пациенты могут ощущать легкое ухудшение самочувствия к вечеру, что выражается в повышенной утомляемости, сухости во рту и общей слабости. Биохимические анализы крови показывают лишь незначительные изменения в электролитах и наличие белка в моче.
- Компенсированная стадия. Эта стадия отличается от предыдущей более частым проявлением симптомов. Также наблюдается увеличение суточного объема мочи, который может достигать 2,5 литров.
- Интермиттирующая стадия. Для этой стадии характерно значительное снижение функции почек, а также повышение уровня креатинина и мочевины в крови. У пациентов возникает жажда, слабость, сухость во рту (иногда с неприятным привкусом), утомляемость, тошнота, рвота и резкое снижение аппетита. Внешние признаки заболевания включают желтоватый оттенок кожи, ее обвисание и сухость. На уровне мышц наблюдаются изменения, такие как легкие подергивания и тремор рук. Мышечный тонус постепенно снижается, появляются боли в суставах и костях. Для этой стадии также характерны периодические улучшения и ухудшения состояния. Обычные респираторные инфекции (например, фарингит или ангина) могут протекать более тяжело. При адекватной консервативной терапии, направленной на поддержание гомеостаза, пациенты могут продолжать работать, однако стресс, физическая нагрузка, ограничение жидкости, несоблюдение диеты, хирургические вмешательства и инфекции могут усугубить состояние.
- Терминальная стадия. На этой стадии заболевание проявляется эмоциональной нестабильностью, заторможенностью, нарушениями сна, изменениями в поведении и дневной сонливостью. Внешние признаки включают нездоровый желто-серый цвет кожи, тусклые волосы, отечность лица, кожные расчесы и ломкость волос. У пациентов возникает зуд, гипотермия (пониженная температура тела) и дистрофия (значительная потеря массы тела). Также может появиться охриплость, потеря аппетита и аммиачный запах изо рта. На этой стадии возможен стоматит афтозного типа и налет на языке. У больных наблюдаются вздутие, периодический понос (жидкий стул темного цвета с неприятным запахом), рвота и срыгивания. Функция почек снижается до минимума. Несмотря на это, многие пациенты могут ощущать себя относительно удовлетворительно, однако в их крови фиксируется значительное повышение уровня мочевой кислоты, мочевины, креатинина и нарушения электролитного баланса. Суточный объем мочи может снизиться до полного отсутствия. При поражении других органов могут развиваться перикардит, отек легких, дистрофия сердечной мышцы и нарушения кровообращения. Часто возникают неврологические расстройства, проявляющиеся симптомами энцефалопатии (депрессия, нарушения сна, ухудшение памяти и настроения). Также наблюдается снижение иммунитета, нарушения гормонального фона и изменения в системе свертывания крови. Из-за постоянного выделения продуктов азотистого обмена с потом появляется запах мочи. Все перечисленные изменения являются критическими и необратимыми.
Поскольку это заболевание достаточно серьезное, важно при первых симптомах обращаться к врачу. Это поможет избежать необратимых последствий хронической почечной недостаточности.
| Признак/Симптом | Острая почечная недостаточность (ОПН) | Хроническая почечная недостаточность (ХПН) |
|---|---|---|
| Начало развития | Внезапное, быстрое (часы, дни) | Постепенное, медленное (месяцы, годы) |
| Обратимость | Потенциально обратима при своевременном лечении | Необратима, прогрессирующее снижение функции почек |
| Причины | Обезвоживание, шок, тяжелые инфекции, токсины, обструкция мочевыводящих путей | Сахарный диабет, гипертония, гломерулонефрит, поликистоз почек |
| Диурез (объем мочи) | Олигурия (снижение) или анурия (отсутствие) в начальной стадии, затем может быть полиурия | На ранних стадиях может быть полиурия (ночное мочеиспускание), затем олигурия/анурия |
| Накопление токсинов | Быстрое накопление мочевины, креатинина, калия | Постепенное накопление мочевины, креатинина, других метаболитов |
| Электролитные нарушения | Гиперкалиемия, гиперфосфатемия, ацидоз | Гиперкалиемия, гиперфосфатемия, гипокальциемия, ацидоз |
| Анемия | Редко, если только не было кровопотери | Часто, из-за снижения выработки эритропоэтина |
| Костные изменения | Нет | Почечная остеодистрофия (из-за нарушения обмена кальция и фосфора) |
| Сердечно-сосудистые проявления | Аритмии (из-за гиперкалиемии), отек легких | Артериальная гипертензия, перикардит, сердечная недостаточность |
| Неврологические проявления | Сонливость, спутанность сознания, судороги (уремическая энцефалопатия) | Уремическая энцефалопатия, периферическая нейропатия |
| Кожные проявления | Бледность, сухость кожи | Бледность, сухость, зуд, “уремический иней” |
| Прогноз | Зависит от причины и своевременности лечения, возможно полное восстановление | Прогрессирующее ухудшение, требует заместительной почечной терапии (диализ, трансплантация) |
Хроническая форма
Хроническая почечная недостаточность развивается в результате медленного, но постоянного снижения функциональности почек. Этот процесс продолжается до тех пор, пока орган полностью не перестанет выполнять свои функции. Уничтожение почечной ткани чаще всего связано с хроническим течением определенных заболеваний.
Погибшие почечные клетки заменяются соединительной тканью, что приводит к уменьшению размера органа и его дальнейшей атрофии. Распространенность хронической почечной недостаточности достаточно высока: на каждый миллион человек приходится от 200 до 500 случаев заболевания. При этом ежегодно наблюдается рост этого показателя на 10-15%.
Почечная недостаточность, как острая, так и хроническая, вызывает множество обсуждений среди пациентов и медицинских специалистов. Люди, столкнувшиеся с острой формой, часто описывают резкое ухудшение состояния, сопровождающееся отеками, одышкой и изменениями в мочеиспускании. Многие отмечают, что своевременное обращение к врачу и диагностика помогли избежать серьезных последствий. В то же время хроническая почечная недостаточность вызывает большее беспокойство, так как симптомы могут развиваться постепенно. Пациенты делятся опытом о необходимости регулярного мониторинга состояния, соблюдения диеты и приема медикаментов. Обсуждаются также психологические аспекты, такие как страх перед диализом или трансплантацией. Важно, чтобы люди знали о возможности поддержки и информации, что помогает справляться с заболеванием и улучшать качество жизни.

Диета
Стандартное питание при почечной недостаточности требует ограничения потребления белка, калия, фосфора и хлорида натрия (соли), а также тщательного контроля за калорийностью рациона. Важно внимательно следить за объемом жидкости, поступающей в организм, так как это создает дополнительную нагрузку на почки.
В то же время допускается употребление белков растительного происхождения, таких как хлеб и крупы. Считается, что они легче выводятся из организма.
Чтобы поддерживать нормальный вес, необходимо формировать ежедневное меню с учетом его общей калорийности. Поскольку диета предполагает исключение многих продуктов, важно включать в рацион полезные углеводы и жиры, которые помогут увеличить энергетическую ценность пищи.
Прогноз
Если своевременно предоставить человеку с острой почечной недостаточностью необходимую медицинскую помощь, существует высокая вероятность его полного выздоровления и возвращения к привычной жизни. В отличие от многих других внутренних органов, почки обладают способностью полностью восстанавливать свои функции.
Тем не менее, важно помнить, что острая почечная недостаточность является серьезным осложнением, которое может возникнуть на фоне различных заболеваний и часто служит предвестником опасных последствий для жизни пациента.
Не все пациенты с острой формой заболевания полностью выздоравливают; у некоторых может развиться хроническая почечная недостаточность, что связано с присоединением пиелонефрита.
При хронической форме заболевания исход зависит от стадии и качества проводимого лечения. Без адекватной терапии орган может полностью утратить свои функции. В таких случаях необходима пересадка почки, и если операция не будет выполнена, это может привести к летальному исходу.
https://youtube.com/watch?v=q9_4JsB8Nl8
Методы диагностики
Диагностика почечной недостаточности, как острой, так и хронической, включает в себя комплексный подход, который сочетает в себе клинические, лабораторные и инструментальные методы. Основной задачей диагностики является определение степени нарушения функции почек, выявление причин и сопутствующих заболеваний, а также оценка общего состояния пациента.
Клинический осмотр является первым этапом диагностики. Врач проводит сбор анамнеза, обращая внимание на наличие симптомов, таких как отеки, изменение цвета мочи, боли в пояснице, усталость и слабость. Также важно выяснить наличие факторов риска, таких как сахарный диабет, гипертония, заболевания сердца и сосудов, а также семейный анамнез заболеваний почек.
Лабораторные исследования играют ключевую роль в диагностике почечной недостаточности. Основные анализы включают:
- Общий анализ крови: позволяет выявить анемию, которая часто сопутствует почечной недостаточности, а также оценить уровень креатинина и мочевины.
- Биохимический анализ крови: определяет уровень электролитов (натрий, калий, кальций), а также уровень креатинина и мочевины, что помогает оценить функцию почек.
- Анализ мочи: общий анализ мочи и проба по Зимницкому позволяют оценить концентрационную способность почек, а также выявить наличие белка, глюкозы и других веществ, которые могут указывать на патологию.
Инструментальные методы также имеют важное значение в диагностике почечной недостаточности. К ним относятся:
- Ультразвуковое исследование (УЗИ) почек: позволяет визуализировать структуру почек, выявить наличие камней, кист или опухолей, а также оценить размеры и форму почек.
- Компьютерная томография (КТ): используется для более детального изучения анатомии почек и выявления возможных аномалий.
- Магнитно-резонансная томография (МРТ): может быть применена для оценки состояния почек и окружающих тканей, особенно в сложных случаях.
Кроме того, в некоторых случаях может потребоваться биопсия почки, которая позволяет получить образец ткани для гистологического исследования и уточнения диагноза.
Важно отметить, что диагностика почечной недостаточности требует комплексного подхода и учета всех полученных данных. Это позволяет не только установить диагноз, но и разработать эффективный план лечения, направленный на восстановление функции почек и улучшение качества жизни пациента.
Вопрос-ответ
Какие основные симптомы острой почечной недостаточности?
Основные симптомы острой почечной недостаточности включают резкое снижение объема мочи, отеки, повышенное артериальное давление, тошноту и рвоту, а также общую слабость и усталость. В некоторых случаях может наблюдаться изменение цвета мочи и наличие крови в ней.
Каковы основные причины хронической почечной недостаточности?
Хроническая почечная недостаточность может развиваться в результате различных заболеваний, таких как диабет, гипертония, гломерулонефрит и поликистоз почек. Также на ее развитие могут влиять длительное употребление нестероидных противовоспалительных препаратов и другие факторы, приводящие к повреждению почек.
Как диагностируется почечная недостаточность?
Диагностика почечной недостаточности включает анализы крови на уровень креатинина и мочевины, анализ мочи, а также ультразвуковое исследование почек. Врач может также назначить дополнительные тесты для определения причины и степени тяжести заболевания.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как диабет или гипертония. Это поможет выявить проблемы с почками на ранней стадии.
СОВЕТ №2
Обратите внимание на симптомы, такие как отеки, усталость, изменения в мочеиспускании и боль в пояснице. При их появлении немедленно обратитесь к врачу для диагностики.
СОВЕТ №3
Следите за своим питанием: уменьшите потребление соли и белка, а также увеличьте количество фруктов и овощей в рационе. Это может помочь снизить нагрузку на почки.
СОВЕТ №4
Поддерживайте оптимальный уровень гидратации, но проконсультируйтесь с врачом о том, сколько жидкости вам нужно, особенно если у вас уже есть проблемы с почками.