Остеомиелит позвоночника — это серьезное воспалительное заболевание, которое может привести к тяжелым последствиям для здоровья, если не будет своевременно диагностировано и лечено. В данной статье мы подробно рассмотрим симптомы остеомиелита, его причины и механизмы развития, а также методы диагностики и лечения. Знание этих аспектов поможет читателям своевременно распознать опасные признаки заболевания и обратиться за медицинской помощью, что в свою очередь может существенно повысить шансы на успешное восстановление и избежать осложнений.
Причины
Остеомиелит позвоночника может возникнуть по различным причинам. Одной из основных является возраст, так как с годами организм становится более уязвимым. Кроме того, факторы, такие как травмы, различные заболевания и патологические изменения, также увеличивают риск развития остеомиелита у пациента.
Заболевание часто начинается с проникновения инфекции в мягкие ткани через кровоток или в результате механических повреждений тел позвонков и межпозвоночных хрящей. С возрастом вероятность возникновения остеомиелита возрастает, и чаще всего им страдают пациенты старше пятидесяти лет. В большинстве случаев заболевание сначала затрагивает область поясницы, а затем может распространяться дальше. Инфекционные агенты могут попадать в организм через мочевыводящие пути по венам.
Сердечно-сосудистые заболевания также могут служить дополнительным фактором риска. Инфекция иногда проникает в организм через гнойные образования, воспаленные зубы или ушные инфекции. Высокая степень бактериального заражения может способствовать развитию остеомиелита. После травм или хирургических операций, инфекционные агенты могут попасть в тела позвонков через протезы. В некоторых случаях это происходит из-за использования нестерильных инструментов, таких как шприцы и катетеры, что делает наркоманию еще одной возможной причиной заболевания.

Врачи отмечают, что остеомиелит позвоночника является серьезным заболеванием, требующим своевременной диагностики и лечения. Основные симптомы включают сильную боль в спине, лихорадку, а также возможные неврологические нарушения, такие как онемение или слабость в конечностях. При отсутствии адекватной терапии могут возникнуть тяжелые последствия, включая хронические боли и инвалидизацию пациента. Лечение обычно включает антибиотикотерапию и, в некоторых случаях, хирургическое вмешательство для удаления пораженной ткани. Важно, чтобы пациенты не игнорировали первые признаки заболевания и обращались за медицинской помощью, чтобы избежать осложнений. Визуализация, такая как МРТ или КТ, помогает врачам в постановке точного диагноза и выборе оптимальной стратегии лечения.
https://youtube.com/watch?v=XreZswkoSSU
Развитие и симптомы остеомиелита
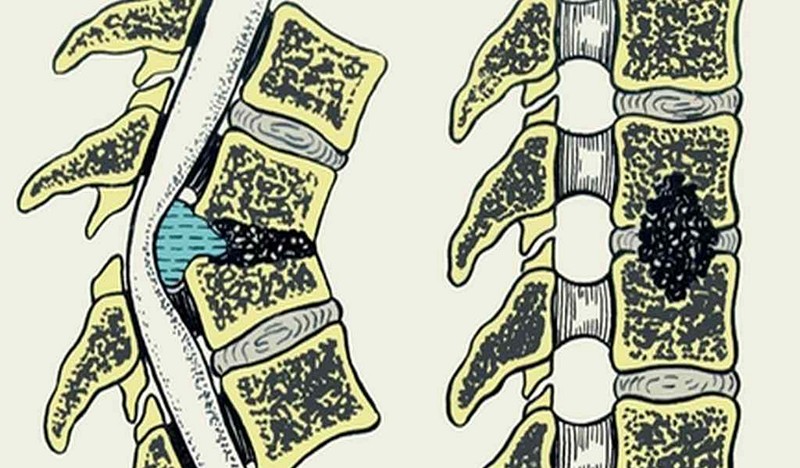
Остеомиелит представляет собой одну из форм спондилита. Это заболевание характеризуется размягчением и гноением костной ткани. Основными возбудителями этого патологического процесса являются золотистые стрептококки, кишечные палочки и актиномицеты. Чтобы понять, как происходит заражение, важно рассмотреть особенности кровообращения в области позвоночника.
Каждый позвонок изолирован и отделен от соседних межпозвонковыми хрящами и замыкающими пластинами. Вдоль позвоночника в шейной области проходят две артерии, которые разветвляются на несколько ветвей. В грудной зоне кровь циркулирует по мягким околопозвоночным тканям через артерии, расположенные между ребрами. Пояснично-крестцовый отдел получает необходимые питательные вещества через артерии поясницы и крестца. Артериальные ветви образуют сеть внутри костной ткани, а позвонок окружен мелкими венозными сосудами, которые собираются в более крупные вены.
Возбудители остеомиелита могут проникать в костную ткань как через венозную, так и через артериальную кровь. При попадании в кость иммунная система человека активирует воспалительный процесс. Однако в ходе борьбы с инфекцией происходит повреждение и самой костной ткани.
Мертвые микроорганизмы приводят к образованию гнойных скоплений внутри позвонков. В конечном итоге гной может разрушить оболочку позвонка и продвигаться к замыкающим пластинам, затрагивая соседние позвонки. В зависимости от патогенности микроорганизмов, остеомиелит позвоночника может проявляться в следующих формах:
- Острый (составляет около 50% случаев);
- Хронический (примерно 25%);
- Первичная хроника (около 10%).
Чаще всего этой болезнью страдают мужчины пожилого возраста. Стресс, напряжение и наличие других заболеваний ослабляют иммунитет, что затрудняет организму борьбу с инфекцией и контроль воспалительных процессов.
Наиболее распространен острый остеомиелит. Его симптомы включают сильные боли в пораженной области, лихорадку, повышенное потоотделение и общую слабость. Также могут наблюдаться отеки мягких тканей спины, напряжение сосудов (что может привести к образованию тромбов) и боли в спинной мускулатуре. Хроническая форма проявляется менее выраженно: боль имеет тупой характер, температура повышается незначительно и сохраняется на этом уровне длительное время. Боль трудно локализовать, и ее проявления могут напоминать воспаление легких или почек. Некоторые пациенты могут даже ошибочно считать, что страдают от обычного остеохондроза.
Сильные боли обычно возникают из-за давления внутри тел позвонков. Если гнойник разрывается не в сторону замыкающей пластины, а наружу, могут образоваться абсцессы.
Еще одной проблемой является то, что организм начинает наращивать костную ткань вместо поврежденной. Когда трещины зарастают в сторону спинного мозга, это может привести к избыточному образованию твердых тканей, которые начнут давить на спинной мозг, вызывая серьезные неврологические симптомы.
При переходе болезни в хроническую стадию количество гнойников внутри кости увеличивается, и каждый из них развивается независимо. Когда вместо гноя образуется новая костная ткань, она может оказаться несовместимой с окружающими костными структурами, что создает риск повторного заражения.
Костный мозг также подвергается воздействию инфекции. Гной мешает нормальному развитию новых клеток крови, что в первую очередь негативно сказывается на иммунной системе.
| Аспект | Описание | Дополнительная информация |
|---|---|---|
| Симптомы | Ранние: Боль в спине (локализованная, усиливающаяся при движении), лихорадка, озноб, общая слабость, недомогание. | Боль может быть тупой, ноющей или острой, часто усиливается ночью. Может иррадиировать в конечности. |
| Поздние: Неврологические нарушения (слабость в ногах, онемение, нарушение функции тазовых органов), деформация позвоночника, абсцессы. | Неврологические симптомы указывают на компрессию спинного мозга или нервных корешков. | |
| Причины | Инфекция: Бактерии (чаще всего золотистый стафилококк), реже грибы или микобактерии. | Инфекция может попасть в позвоночник гематогенным путем (из другого очага), контактным (из соседних тканей) или после операции/травмы. |
| Факторы риска: Иммунодефицитные состояния (ВИЧ, диабет), внутривенное употребление наркотиков, пожилой возраст, предшествующие операции на позвоночнике. | Наличие факторов риска значительно увеличивает вероятность развития остеомиелита. | |
| Диагностика | Лабораторные анализы: Общий анализ крови (повышение СОЭ, лейкоцитоз), С-реактивный белок. | Эти показатели указывают на воспалительный процесс в организме. |
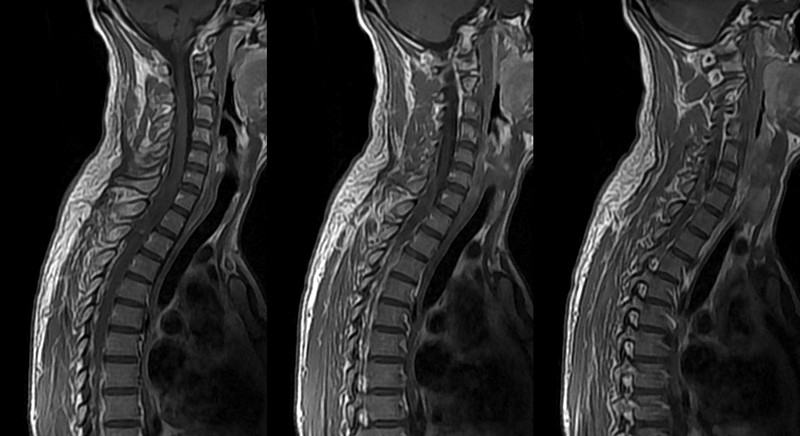
| Инструментальные методы: Рентгенография (изменения видны на поздних стадиях), КТ, МРТ (наиболее информативны), сцинтиграфия. | МРТ позволяет выявить ранние изменения в костной ткани и мягких тканях, а также оценить степень компрессии спинного мозга. | |
| Биопсия: Забор образца ткани для микробиологического исследования и определения возбудителя. | Является “золотым стандартом” для подтверждения диагноза и выбора адекватной антибиотикотерапии. | |
| Лечение | Консервативное: Длительная антибиотикотерапия (внутривенно, затем перорально), иммобилизация позвоночника (ортез). | Антибиотики подбираются с учетом чувствительности возбудителя, курс лечения может длиться от 6 недель до нескольких месяцев. |
| Хирургическое: Дренирование абсцессов, удаление некротизированных тканей, стабилизация позвоночника (при необходимости). | Хирургическое вмешательство показано при неэффективности консервативного лечения, наличии абсцессов, неврологических нарушениях. | |
| Последствия | Осложнения: Хронический остеомиелит, деформация позвоночника, неврологические нарушения (параличи, парезы), сепсис. | Хронический остеомиелит характеризуется периодическими обострениями и может привести к необратимым изменениям. |
| Прогноз: Зависит от своевременности диагностики и адекватности лечения. При раннем начале лечения прогноз благоприятный. | Задержка в диагностике и лечении значительно ухудшает прогноз и увеличивает риск осложнений. | |
| Фото | (В текстовой таблице невозможно представить фото, но в реальной презентации здесь были бы изображения) | Примеры изображений: Рентгенограммы, КТ и МРТ снимки позвоночника с признаками остеомиелита, фото хирургических вмешательств. |
Диагностические методы
Острый этап заболевания начинается через несколько дней после того, как инфекционный агент попадает в позвонки. Воспалительные процессы и образование гноя приводят к возникновению болей и повышению температуры. При диагностике остеомиелита позвоночника важно определить, какие именно микроорганизмы стали причиной болезни. Для этого применяются бактериологические исследования и различные виды визуализации позвонков. На основе полученных данных формируется предварительный прогноз течения воспалительного процесса и разрабатывается план лечения пациента.
Методы диагностики для выявления различных форм заболевания остаются одинаковыми:
- Рентгенография чаще всего используется для обнаружения гнойных образований в костной ткани позвоночника. Этот метод наиболее эффективен при хроническом остеомиелите;
- Компьютерная томография предоставляет аналогичную информацию, но с более высоким качеством. Она позволяет точнее определить местоположение гноя и новой костной ткани;
- Магнитно-резонансная томография (МРТ) помогает создать детализированные изображения гнойников и полостей, а также выяснить, затрагивает ли процесс мозг костей;
- Ультразвуковое исследование (УЗИ) позволяет выявить абсцессы в мягких тканях позвоночника.
Для оценки состояния иммунной системы пациента при остеомиелите проводят анализ крови на уровень лейкоцитов и скорость оседания эритроцитов. Радикальным методом диагностики является исследование самих гнойных образований.
Остеомиелит позвоночника — это серьезное инфекционное заболевание, которое поражает костную ткань и может привести к тяжелым последствиям. Симптомы часто включают сильные боли в спине, лихорадку, слабость и ограничение подвижности. Люди, столкнувшиеся с этой проблемой, отмечают, что ранняя диагностика и лечение играют ключевую роль в восстановлении. Обычно лечение включает антибиотики и, в некоторых случаях, хирургическое вмешательство для удаления инфицированных тканей. Последствия могут быть серьезными, включая хроническую боль и инвалидность, если заболевание не лечить своевременно. Важно помнить, что при первых признаках заболевания необходимо обратиться к врачу. На фото можно увидеть, как выглядит пораженный участок позвоночника, что подчеркивает важность раннего обращения за медицинской помощью.
Лечение остеомиелита
Инфекционно-бактериальные изменения в позвоночнике требуют комплексного подхода к лечению. В большинстве случаев, если нет серьезных показаний, специалисты предпочитают использовать консервативные методы для устранения воспалительного процесса. Прежде всего, необходимо сосредоточиться на борьбе с возбудителем остеомиелита и укреплении иммунной системы. В этом процессе также применяются общеукрепляющие препараты. Длительность консервативного лечения может варьироваться от одного до двух месяцев, если заболевание не было выявлено на запущенной стадии. Основным средством борьбы с инфекцией являются антибиотики.
Хирургическое вмешательство становится необходимым при значительном разрушении оболочек позвонков или межпозвонковых дисков. Операция не рекомендуется, если инфекция распространилась в кровь или затронула внутренние органы. В случаях, когда воспаление приводит к другим осложнениям, также может потребоваться консервативное лечение.
Для восстановления первоначальной структуры позвонка после остеомиелита часто используется трансплантация кости, взятой из ребер самого пациента.
Процесс лечения может быть довольно сложным: имплант не всегда хорошо приживается, а заживление может сопровождаться сильной болью. Возможны нарушения кровообращения в позвонке, отеки околопозвоночной ткани, а также ухудшение чувствительности и подвижности в оперированной области. В некоторых случаях трансплантированная ткань может неожиданно разрушиться, что приводит к смещению позвонка.
Во многих ситуациях врачи предпочитают использовать фиксирующие элементы из титана вместо трансплантации кости пациента.
Современные материалы позволяют наполнять импланты антибиотиками и другими лекарственными средствами, которые постепенно воздействуют на пораженную область. Например, пористый титановый сплав является одним из таких материалов. Чем раньше пациент начнет лечение остеомиелита, тем выше вероятность его успешного завершения. Летальный исход возможен только в случае, если инфекция затрагивает внутренние органы, особенно легкие и сердце.

Профилактика остеомиелита позвоночника
Профилактика остеомиелита позвоночника является важной задачей, так как это заболевание может привести к серьезным последствиям, включая инвалидность и необходимость хирургического вмешательства. Основные меры профилактики включают:
- Своевременное лечение инфекций: Инфекции, особенно в области позвоночника, должны быть диагностированы и лечены как можно раньше. Это включает в себя лечение острых и хронических инфекционных заболеваний, таких как остеомиелит других локализаций, пневмония и инфекции мочевыводящих путей.
- Контроль за состоянием здоровья: Люди с хроническими заболеваниями, такими как диабет или заболевания иммунной системы, должны регулярно проходить медицинские обследования. Это поможет выявить и предотвратить возможные инфекции, которые могут привести к остеомиелиту.
- Поддержание гигиены: Соблюдение правил личной гигиены, особенно в условиях повышенного риска инфекций, таких как после операций или травм, может значительно снизить вероятность развития остеомиелита. Это включает в себя регулярное мытье рук и обработку ран антисептиками.
- Правильное питание: Сбалансированное питание, богатое витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костей и иммунной системы, что в свою очередь помогает предотвратить инфекции.
- Физическая активность: Регулярные физические упражнения помогают поддерживать здоровье позвоночника и всего организма. Упражнения на укрепление мышц спины и живота могут снизить риск травм, которые могут привести к остеомиелиту.
- Избежание травм: Следует избегать ситуаций, которые могут привести к травмам позвоночника, таких как падения или тяжелые физические нагрузки. Использование защитного снаряжения при занятиях спортом также может помочь предотвратить травмы.
- Регулярные медицинские осмотры: Периодические осмотры у врача помогут выявить возможные проблемы на ранних стадиях. Это особенно важно для людей с предрасположенностью к инфекциям или с хроническими заболеваниями.
Следуя этим рекомендациям, можно значительно снизить риск развития остеомиелита позвоночника и сохранить здоровье на долгие годы.
Вопрос-ответ
Что такое остеомиелит позвоночника?
Что такое остеомиелит позвоночника? Остеомиелит позвоночника – это редкая инфекция позвоночника. Остеомиелит, название болезненной инфекции костей, которая развивается из-за бактерий или грибков, сам по себе встречается редко.
Как понять, что начинается остеомиелит?
Остеомиелит проявляется болями в области пораженной кости, отечностью, краснотой и ограничением подвижности сустава. Для диагностики применяют рентгенографию, компьютерную томографию и магнитно-резонансную томографию. Лечение обычно включает антибиотики и иногда хирургическое удаление инфицированной ткани.
Советы
СОВЕТ №1
При первых признаках остеомиелита позвоночника, таких как сильная боль в спине, отечность или покраснение, немедленно обратитесь к врачу для диагностики и назначения лечения.
СОВЕТ №2
Следите за своим состоянием и не игнорируйте симптомы, такие как лихорадка или общее недомогание, так как они могут указывать на прогрессирование заболевания.
СОВЕТ №3
Соблюдайте рекомендации врача по лечению, включая прием антибиотиков и, при необходимости, физиотерапию, чтобы ускорить процесс восстановления и избежать осложнений.
СОВЕТ №4
После лечения остеомиелита позвоночника важно регулярно проходить обследования и поддерживать здоровый образ жизни, чтобы снизить риск рецидива заболевания.