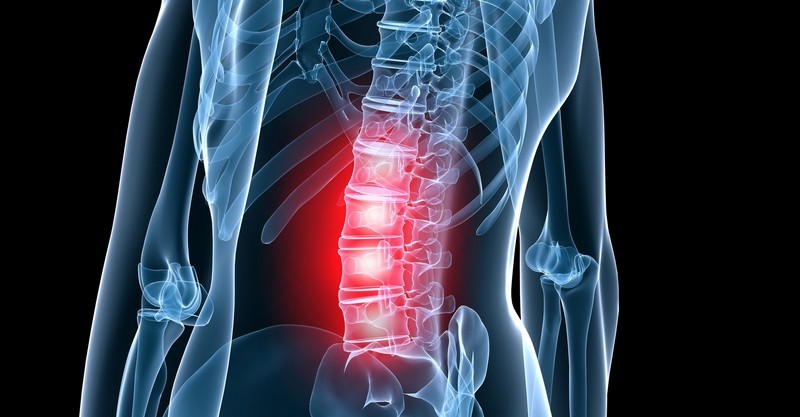
Остеохондроз с корешковым синдромом представляет собой серьезное заболевание, которое затрагивает не только позвоночник, но и нервные корешки, вызывая множество неприятных симптомов. В данной статье мы подробно рассмотрим, что такое остеохондроз с корешковым синдромом, какие симптомы его сопровождают и какие методы лечения могут помочь справиться с этой патологией. Понимание особенностей данного состояния важно для своевременной диагностики и выбора эффективной терапии, что в свою очередь способствует улучшению качества жизни пациентов и предотвращению возможных осложнений.
Причины
Остеохондроз развивается медленно и зачастую незаметно для человека. С приблизительно 25 лет в организме происходят различные физиологические изменения в артериях, которые обеспечивают кровоснабжение межпозвоночных дисков. В результате этого диски начинают терять влагу, что нарушает их питание и замедляет обменные процессы, что, в свою очередь, приводит к дегенеративным изменениям.
С возрастом увеличивается вероятность окостенения хрящей и тканей межпозвоночников, а также появления костных наростов и снижения подвижности позвонков. Это, в свою очередь, повышает риск развития остеохондроза с корешковым синдромом.
К факторам, способствующим развитию этого заболевания, можно отнести:
- Ожирение, так как лишний вес создает дополнительную нагрузку на позвоночник;
- Неравномерные нагрузки, возникающие при постоянной ходьбе на каблуках;
- Врожденные или приобретенные деформации позвоночника;
- Травмы спины;
- Чрезмерные физические нагрузки;
- Неправильное питание, включая избыток соленой, копченой и жареной пищи;
- Частые инфекции.
Корешковый остеохондроз может проявляться в любом отделе позвоночника у людей разных возрастов. Однако чаще всего он диагностируется у пациентов старше 40 лет, а среди пожилых людей (старше 70 лет) его встречаемость достигает 80%.
Остеохондроз с корешковым синдромом представляет собой заболевание, при котором происходит дегенерация межпозвоночных дисков и суставов, что может приводить к сдавлению нервных корешков. Врачи отмечают, что основными симптомами являются боль в спине, иррадиирующая в конечности, онемение и слабость мышц. Эти проявления могут значительно ухудшать качество жизни пациента.
Лечение остеохондроза с корешковым синдромом обычно комплексное и включает медикаментозную терапию, физиотерапию и лечебную физкультуру. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому пациенту. В некоторых случаях может потребоваться хирургическое вмешательство для устранения компрессии нервов. Регулярные профилактические меры, такие как поддержание правильной осанки и физическая активность, также играют ключевую роль в предотвращении обострений заболевания.

Виды заболевания
В зависимости от места расположения поражения нервных окончаний корешков остеохондроз позвоночника с корешковым синдромом подразделяется на три типа.
- Поясничный (крестцовый);
- Шейный;
- Грудной.
Общей чертой для всех этих типов являются болевые синдромы, которые могут проявляться с разной степенью интенсивности, что зависит от уровня дегенеративных изменений в межпозвоночных дисках и индивидуального болевого порога пациента.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Что такое остеохондроз с корешковым синдромом? | Дегенеративно-дистрофическое заболевание позвоночника, при котором происходит разрушение межпозвоночных дисков, что приводит к сдавлению нервных корешков. | Чаще всего поражает шейный и поясничный отделы позвоночника. Сдавление корешка вызывает боль, онемение, слабость в зоне его иннервации. |
| Основные симптомы | Боль: острая, стреляющая, жгучая, иррадиирующая (отдающая) по ходу нерва. Нарушение чувствительности: онемение, покалывание, “мурашки”. Мышечная слабость: снижение силы в конечности, затруднение движений. Нарушение рефлексов: снижение или отсутствие сухожильных рефлексов. | Симптомы зависят от уровня поражения позвоночника и сдавленного корешка. Могут усиливаться при движении, кашле, чихании. |
| Диагностика | Осмотр невролога: оценка рефлексов, чувствительности, мышечной силы. Рентгенография: выявляет изменения в костных структурах. МРТ (Магнитно-резонансная томография): наиболее информативный метод для визуализации межпозвоночных дисков, нервных корешков и спинного мозга. КТ (Компьютерная томография): может быть использована для оценки костных структур. | Важно исключить другие заболевания со схожими симптомами. МРТ позволяет точно определить степень сдавления корешка. |
| Консервативное лечение | Медикаментозная терапия: НПВС (нестероидные противовоспалительные средства), миорелаксанты, витамины группы В, анальгетики. Физиотерапия: электрофорез, магнитотерапия, лазеротерапия, УВЧ. Лечебная физкультура (ЛФК): укрепление мышечного корсета, улучшение подвижности позвоночника. Массаж: расслабление мышц, улучшение кровообращения. Ортопедические изделия: корсеты, воротники (кратковременно). | Цель – купирование боли, снятие воспаления, восстановление функции. Важен индивидуальный подход и регулярность выполнения рекомендаций. |
| Инвазивные методы лечения | Блокады: введение анестетиков и противовоспалительных препаратов непосредственно к нервному корешку. Эпидуральные инъекции: введение препаратов в эпидуральное пространство. | Применяются при неэффективности консервативной терапии или выраженном болевом синдроме. Обеспечивают быстрое, но временное облегчение. |
| Хирургическое лечение | Микродискэктомия: удаление части межпозвоночного диска, сдавливающего нервный корешок. Ламинэктомия: удаление части дужки позвонка для декомпрессии нерва. Стабилизирующие операции: при выраженной нестабильности позвоночника. | Рассматривается при неэффективности консервативного лечения, прогрессирующей неврологической симптоматике (слабость, онемение), синдроме конского хвоста. |
| Профилактика | Регулярная физическая активность: укрепление мышц спины и пресса. Поддержание правильной осанки: при сидении, стоянии, подъеме тяжестей. Контроль веса: избыточный вес увеличивает нагрузку на позвоночник. Избегание длительных статических нагрузок: регулярные перерывы и разминки. Правильная организация рабочего места: эргономичное кресло, высота стола. | Профилактика играет ключевую роль в предотвращении обострений и прогрессирования заболевания. |
Пояснично-крестцовый корешковый остеохондроз
Наиболее распространённой формой является остеохондроз в поясничной области. Поясница испытывает наибольшие нагрузки, а мышцы в этой зоне зачастую недостаточно развиты, что приводит к повышенной уязвимости.
В зависимости от того, какие нервные корешки повреждены, поясничный остеохондроз с корешковым синдромом может проявляться следующими симптомами:
- Острая боль в области паха или бедра, сопровождающаяся онемением кожи — 1, 2, 3 корешок;
- Тупая боль в крестце или пояснице, которая может отдавать в колено или голень — 4 корешок;
- Сильные боли, отдающие в бедро, голень или стопу, а также онемение большого пальца ноги — 5 корешок.
При этом типе остеохондроза болевые ощущения, как правило, локализуются с одной стороны и могут постепенно уменьшаться, если пациент находится в неподвижном положении. Для улучшения состояния рекомендуется использовать специальный бандаж.
Остеохондроз с корешковым синдромом — это заболевание, при котором происходит дегенерация межпозвоночных дисков, что может привести к сдавлению нервных корешков. Люди, страдающие от этого состояния, часто жалуются на сильные боли в спине, которые могут иррадиировать в конечности. Симптомы включают онемение, покалывание и слабость в руках или ногах, что значительно ухудшает качество жизни. Лечение обычно комплексное: оно включает медикаментозную терапию для снятия боли и воспаления, физиотерапию и лечебную физкультуру. В некоторых случаях может потребоваться хирургическое вмешательство. Важно не игнорировать первые симптомы и обратиться к врачу, чтобы избежать осложнений и сохранить подвижность.
Шейный корешковый остеохондроз
Шейный остеохондроз с корешковым синдромом встречается довольно редко. Обычно его выявляют у людей с компрессией спинно-мозговых корешков, что приводит к недостаточному поступлению кислорода и, как следствие, к кислородному голоданию. Это состояние становится причиной развития шейно-корешкового синдрома. Интенсивность и характер болевых ощущений, а также сопутствующие симптомы зависят от того, какой из восьми шейных корешков подвергся поражению.
Если у пациента наблюдается шейно-корешковый синдром, связанный с первым или вторым корешком, он, как правило, испытывает сильные и постоянные головные боли, которые могут сопровождаться онемением в затылочной и теменной областях головы.
При запущенном состоянии второго корешка может наблюдаться снижение тонуса мышц подбородка и провисание кожи.
У пациентов с поражением третьего корешка боли локализуются в правой или левой части шеи и могут сопровождаться онемением кожи. Такие больные часто ощущают отечность языка с одной стороны, что может затруднять разговор и глотание. При шейно-корешковом синдроме четвертого корешка человек испытывает одностороннюю умеренную боль в области плеча, ключицы и лопатки. Если поражен пятый корешок, боли в плече становятся более интенсивными и могут распространяться на шею. В этом случае плечо может онеметь, а в руке ощущаться значительная слабость.
При остеохондрозе, затрагивающем корешки с шестого по восьмой, наблюдаются наиболее выраженные болевые ощущения, которые могут привести к снижению тонуса мышц и ограничению подвижности руки. Важно отметить, что шейно-корешковый остеохондроз не исчезнет сам по себе без соответствующего лечения, и начинать терапию следует как можно раньше.
https://youtube.com/watch?v=VEeUcxusvv8
Грудной корешковый остеохондроз
Остеохондроз грудного отдела позвоночника занимает второе место по распространенности после поясничного. Его отличительной особенностью является выраженное течение. Обычно болевые ощущения возникают внезапно, например, при кашле, резких движениях или в неудобной позе.
Боль может ощущаться в области грудной клетки, между лопатками или иметь опоясывающий характер. В зависимости от локализации поражения симптомы могут проявляться следующим образом:
- При синдроме первого позвонка наблюдаются ноющие боли и онемение кожи в области лопатки, которые могут распространяться на внутреннюю сторону руки;
- При поражении позвонков со второго по десятый боль имеет опоясывающий характер, охватывающий область от груди до лопаток;
- При корешковом синдроме одиннадцатого и двенадцатого позвонков возникают онемения и резкие боли, которые могут иррадиировать от грудной клетки до паховой области.
Из-за особенностей болей и симптоматики грудной остеохондроз с корешковым синдромом часто ошибочно принимают за сердечные приступы. Однако, в отличие от последних, этот синдром не угрожает жизни пациента. Обычно боли при корешковом синдроме не исчезают после приема сердечных препаратов и усиливаются при движении или сильном кашле. Тем не менее, не стоит рисковать, и при появлении болевых ощущений лучше пройти кардиограмму.
Не пропустите: кашель при остеохондрозе грудного отдела позвоночника.
Как лечить
Изменения в нервных корешках имеют необратимый характер, однако ведение здорового образа жизни и занятия лечебной физкультурой могут существенно уменьшить последствия заболевания. Основное лечение, как правило, осуществляется с помощью медикаментов и направлено на облегчение болевого синдрома. В период обострения болезни пациентам рекомендуется не только медикаментозная терапия, но и полный отдых.
Существует множество альтернативных методов, которые также используются для лечения остеохондроза. К ним относятся: иглоукалывание, различные виды массажа и специальные комплексы гимнастики. Тем не менее, перед началом любого лечения важно проконсультироваться с врачом.

Профилактика остеохондроза с корешковым синдромом
Профилактика остеохондроза с корешковым синдромом играет ключевую роль в поддержании здоровья позвоночника и предотвращении развития серьезных осложнений. Основные меры профилактики можно разделить на несколько категорий: образ жизни, физическая активность, правильное питание и регулярные медицинские осмотры.
Образ жизни
Первым шагом к профилактике остеохондроза является изменение образа жизни. Важно избегать длительного пребывания в одном положении, особенно сидя. Если ваша работа связана с длительным сидением, старайтесь делать перерывы каждые 30-60 минут, чтобы размять мышцы и улучшить кровообращение. Также следует избегать чрезмерных физических нагрузок и резких движений, которые могут привести к травмам позвоночника.
Физическая активность
Регулярная физическая активность является важным аспектом профилактики остеохондроза. Упражнения, направленные на укрепление мышечного корсета спины и живота, помогают поддерживать правильную осанку и снижают нагрузку на позвоночник. Рекомендуются занятия плаванием, йогой и пилатесом, которые способствуют улучшению гибкости и укреплению мышц. Также полезны упражнения на растяжку, которые помогают снять напряжение в мышцах и улучшить подвижность суставов.
Правильное питание
Сбалансированное питание играет важную роль в поддержании здоровья позвоночника. В рационе должны присутствовать продукты, богатые кальцием, магнием и витаминами, необходимыми для поддержания здоровья костей и хрящей. Это молочные продукты, рыба, орехи, зеленые овощи и фрукты. Также важно следить за достаточным потреблением жидкости, так как обезвоживание может негативно сказаться на состоянии межпозвоночных дисков.
Регулярные медицинские осмотры
Регулярные медицинские осмотры и консультации с врачом помогут выявить предрасположенность к остеохондрозу на ранних стадиях. При наличии первых симптомов, таких как боли в спине или ограничение подвижности, необходимо обратиться к специалисту для диагностики и назначения соответствующего лечения. Профилактические меры, такие как массаж и физиотерапия, также могут быть полезны для поддержания здоровья позвоночника.
Соблюдение этих рекомендаций поможет снизить риск развития остеохондроза с корешковым синдромом и сохранить здоровье позвоночника на долгие годы.
Вопрос-ответ
Что значит остеохондроз с корешковым синдромом?
Остеохондроз с корешковым синдромом — это состояние, при котором дегенеративные изменения в позвоночнике приводят к сдавлению нервных корешков, отходящих от спинного мозга. Его сдавление вызывает сильную боль, онемение, покалывание и мышечную слабость.
Где болит при корешковом синдроме?
Поясничная радикулопатия (корешковый синдром) – это неврологическое состояние, обусловленное компрессией одного из корешков L1-S1, для которого характерно наличие боли в пояснице с иррадиацией в ногу.
Советы
СОВЕТ №1
Регулярно выполняйте физические упражнения, направленные на укрепление мышечного корсета спины и шеи. Это поможет снизить нагрузку на позвоночник и уменьшить риск обострения остеохондроза.
СОВЕТ №2
Обратите внимание на свою осанку. Правильная осанка при сидении и стоянии может значительно снизить нагрузку на позвоночник и предотвратить развитие корешкового синдрома.
СОВЕТ №3
При первых симптомах остеохондроза, таких как боль или онемение в конечностях, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может предотвратить серьезные осложнения.
СОВЕТ №4
Избегайте длительного пребывания в одной позе и делайте перерывы для разминки, особенно если ваша работа связана с сидячим образом жизни. Это поможет улучшить кровообращение и снизить напряжение в мышцах.