Воспаление позвоночника — это серьезная проблема, которая может существенно повлиять на качество жизни и ограничить подвижность. В данной статье мы рассмотрим основные симптомы воспалительных процессов в позвоночнике, а также методы лечения, включая народные средства, которые могут помочь в облегчении состояния. Понимание природы воспаления, его причин и способов борьбы с ним позволит читателям более осознанно подходить к своему здоровью и принимать меры для предотвращения осложнений.
Инфекционное воспаление
Позвоночный столб устроен таким образом, что бактериям легко проникать в его ткани. Позвонки получают необходимые питательные вещества через обилие капилляров, которые находятся в артериях вдоль позвоночника. Межпозвонковые диски также участвуют в кровообращении, обеспечивая циркуляцию крови через окружающие мягкие ткани. Прежде чем инфекция достигнет области позвонков, она может сначала поразить горло, мочеполовую систему и другие органы. Любое инфекционное заболевание становится потенциальным риском. Воспаление часто распространяется на спину через кровеносную систему. Кроме того, инфекция может попасть в позвоночник в результате травмы.
Люди с ослабленным иммунитетом находятся в особой группе риска. Для них любое инфекционное заболевание может быстро перейти в область позвоночника.
В некоторых случаях воспалительный процесс может начаться после хирургических вмешательств из-за недостаточной стерильности инструментов или ошибок врачей. Диагностика основывается на том, какие именно бактерии вызвали воспаление, какие сопутствующие симптомы наблюдаются и какая часть позвоночника затронута. Часто на проведение тщательной диагностики уходит значительное время и усилия со стороны медицинского персонала.
Врачи подчеркивают, что лечение воспаления позвоночника требует комплексного подхода. В первую очередь, важно установить точную причину воспалительного процесса, чтобы выбрать наиболее эффективную терапию. Обычно назначаются противовоспалительные препараты, которые помогают снизить болевой синдром и отек. Физиотерапия также играет ключевую роль в восстановлении подвижности и укреплении мышечного корсета. Врачи рекомендуют регулярные занятия лечебной физкультурой, что способствует улучшению состояния пациента. В некоторых случаях может потребоваться применение корсетов или ортопедических средств для поддержки позвоночника. Кроме того, важно следить за образом жизни: сбалансированное питание и отказ от вредных привычек способствуют более быстрому выздоровлению. Врачебный контроль и индивидуальный подход к каждому пациенту остаются основными факторами успешного лечения.

Асептическое воспаление
Асептическое воспаление позвоночника возникает в случае, когда воспалительный процесс не вызван инфекцией. Помимо бактерий, существуют два основных источника воспаления: дегенеративно-дистрофические и аутоиммунные.
| Метод лечения | Описание | Примечания |
|---|---|---|
| Медикаментозное лечение | ||
| Нестероидные противовоспалительные препараты (НПВП) | Снижают боль и воспаление. | Принимать строго по назначению врача, имеют побочные эффекты. |
| Миорелаксанты | Расслабляют спазмированные мышцы, уменьшая боль. | Могут вызывать сонливость, головокружение. |
| Кортикостероиды | Мощные противовоспалительные средства, применяются при сильном воспалении. | Используются короткими курсами из-за возможных побочных эффектов. |
| Хондропротекторы | Способствуют восстановлению хрящевой ткани. | Эффект проявляется не сразу, требуют длительного применения. |
| Физиотерапия | ||
| Лечебная физкультура (ЛФК) | Комплекс упражнений для укрепления мышц спины и улучшения подвижности позвоночника. | Выполнять под контролем специалиста, индивидуальный подбор упражнений. |
| Массаж | Улучшает кровообращение, снимает мышечное напряжение. | Противопоказан в острый период воспаления. |
| Электрофорез, магнитотерапия, УВЧ | Физические методы воздействия для уменьшения боли и воспаления. | Назначаются врачом, имеют противопоказания. |
| Другие методы | ||
| Ортопедические корсеты/бандажи | Поддерживают позвоночник, уменьшают нагрузку. | Использовать ограниченное время, чтобы не ослабить собственные мышцы. |
| Иглорефлексотерапия | Воздействие на биологически активные точки для снятия боли. | Проводится квалифицированным специалистом. |
| Хирургическое вмешательство | Применяется в крайних случаях, когда консервативное лечение неэффективно. | Решение о операции принимается консилиумом врачей. |
| Изменение образа жизни | Отказ от вредных привычек, контроль веса, правильное питание. | Важно для профилактики обострений и общего улучшения состояния. |
Дегенеративно-дистрофические
Из-за различных дегенеративно-дистрофических изменений межпозвонковых дисков происходит сжатие нервных тканей и других структур. Костные тела позвонков начинают изнашиваться, так как межпозвонковые диски уже не способны их защищать. В результате этого возникает воспаление межпозвоночного диска. Дегенеративно-дистрофические воспаления могут возникать по следующим причинам:
- Неправильное питание и избыточный вес. Если организм не получает достаточное количество необходимых веществ, хрящи могут начать терять влагу и эластичность;
- Физическая нагрузка и резкие движения. При длительном сидении или, наоборот, при частом поднятии тяжестей, мышцы спины могут ослабевать, что приводит к чрезмерному давлению позвонков на межпозвонковые диски;
- Нарушения обмена веществ. Изменения в метаболизме могут привести к недостаточному поступлению питательных веществ в хрящевую ткань. Это чаще наблюдается у пожилых людей, особенно у женщин в период климакса из-за гормональных изменений;
- Травмы. Повреждения позвонков или межпозвонковых дисков могут нарушить нормальное распределение нагрузки на спину, что приводит к сжатию тканей;
- Искривления позвоночника и смещения позвонков. В норме позвонки располагаются так, чтобы не мешать друг другу. Однако при изменении их положения может произойти деформация, затрагивающая соседние ткани, включая нервные.
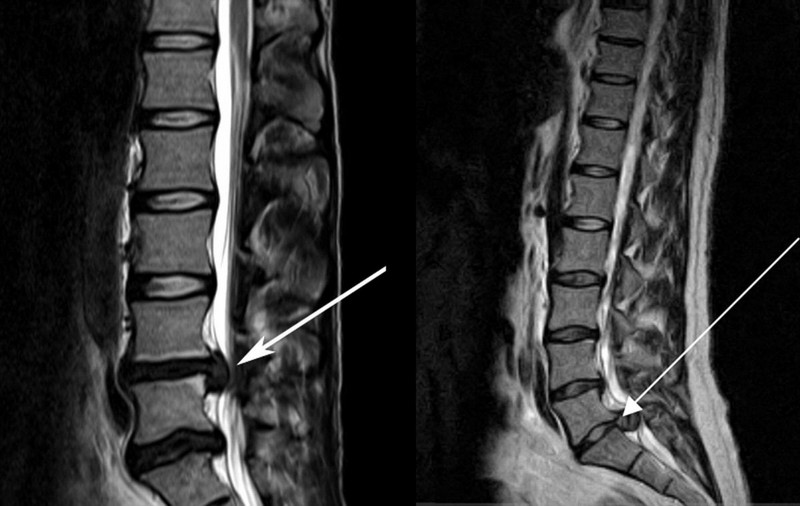
Протрузии и грыжи – это крайняя форма развития дегенеративно-дистрофических заболеваний хрящевой ткани. Обычно межпозвонковый диск состоит из мягкого пульпозного ядра и плотного фиброзного кольца. Если давление на хрящ становится чрезмерным, диск сначала выпячивается (протрузия), а затем фиброзное кольцо может разорваться, что приводит к образованию грыжи. При разрыве оболочки диска пульпа выходит наружу и может зажимать нервы, что вызывает сильное воспаление.
Люди, страдающие от воспаления позвоночника, часто делятся своим опытом и методами лечения. Многие отмечают, что важным шагом является консультация с врачом, который может назначить правильное лечение. Некоторые пациенты рассказывают о положительном влиянии физиотерапии и лечебной физкультуры, которые помогают улучшить подвижность и снизить болевые ощущения. Также распространены рекомендации по применению противовоспалительных препаратов, как традиционных, так и натуральных. В дополнение к медикаментозному лечению, многие находят облегчение в альтернативных методах, таких как йога и медитация, которые способствуют расслаблению и снятию стресса. Важным аспектом является также изменение образа жизни: правильное питание, поддержание нормального веса и регулярная физическая активность. Люди подчеркивают, что комплексный подход к лечению и внимание к своему состоянию играют ключевую роль в борьбе с воспалением позвоночника.
Аутоиммунные
При аутоиммунных заболеваниях иммунная система начинает атаковать собственные клетки организма, посылая лейкоциты для борьбы с ними. К примеру, при анкилозирующем спондилите, известном также как болезнь Бехтерева, в организме присутствует ген, который заставляет хрящевые ткани межпозвонковых дисков восприниматься как инфекция после контакта с патогенами. В результате иммунная система разрушает хрящи и вместо них формирует костную ткань. Это приводит к ограничению подвижности позвоночника, и пациент оказывается в статическом положении, теряя возможность поворачиваться и наклоняться. Заболевание сопровождается воспалительными процессами и выраженным болевым синдромом.

Симптомы
Клинические проявления данной патологии в значительной степени зависят от причины воспалительного процесса и его течения. Если воспаление вызвано инфекцией, важно определить тип возбудителя. В случае асептического воспаления следует учитывать, какие нервные корешки сжаты, какие позвонки поражены и какие органы и мышечные группы испытывают нарушения иннервации. Инфекционные агенты обычно инициируют воспалительный процесс довольно быстро, тогда как асептические воспаления развиваются более постепенно. Тем не менее, симптомы в обоих случаях могут быть схожи. В начале наблюдаются такие признаки воспалительного процесса, как болевой синдром, потеря чувствительности и ограничение подвижности.
Болевой синдром может локализоваться как в области поврежденного позвонка, так и в тех зонах, которые связаны с ним через нервные волокна. Боль усиливается при движениях, особенно резких, таких как кашель, чихание или смех.
Когда нервы повреждены или подвергаются давлению, часто возникает симптом, связанный с потерей чувствительности, а также ощущение «бегающих мурашек» — область, соответствующая поврежденному участку позвоночника, может неметь. После длительного отсутствия физической активности (например, при сидячей работе или во время сна) в спине может возникать чувство скованности, которое проходит только после некоторого времени движения.
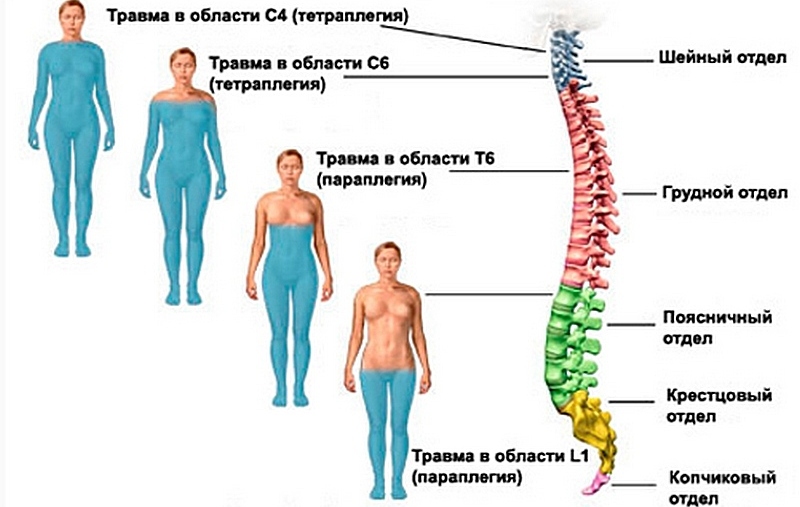
Степень выраженности симптомов зависит от источника воспаления и его прогрессирования. В позвоночнике располагается спинной мозг, а также множество нервных корешков, поэтому боль может возникать в неожиданных местах. Часто боли в шейном отделе могут иррадиировать в руки, боли в грудном отделе могут восприниматься как сердечные проблемы, а при поражении поясничного отдела могут болеть ноги. Иногда пациент может не видеть связи между такими иррадиирующими болями и состоянием спины. Поэтому при выраженном болевом синдроме важно как можно скорее обратиться к врачу, который сможет установить точный диагноз и назначить необходимое лечение.
Лечение
Лечение воспаления позвоночника должно основываться на особенностях диагноза. Любое воспаление может привести к серьезным последствиям. Поэтому только квалифицированный врач может определить подходящий метод терапии и назначить необходимые медикаменты:
- Антибиотики – применяются в случае, если воспаление вызвано инфекцией. Если удалось установить конкретный микроорганизм, вызвавший инфекционный процесс, назначаются специфические антибиотики. Если же это не удалось сделать, выбираются препараты, действующие на широкий спектр известных патогенов;
- Нестероидные противовоспалительные средства, которые помогают снизить воспаление и облегчить боль. Однако такое лечение зачастую является лишь симптоматическим. Препараты, такие как Диклофенак и Ибупрофен, широко известны, но полагаться на них полностью не стоит, особенно если вы не проконсультировались с врачом, считая, что у вас воспаление или защемление нерва.
- Иммунодепрессанты. В случаях, когда организм начинает атаковать собственные клетки, современная медицина предлагает препараты, подавляющие иммунный ответ. Это позволяет предотвратить активное разрушение здоровых клеток, однако такая терапия может иметь множество побочных эффектов и ослабить защитные функции организма.
- Хирургическое вмешательство. При заболеваниях, таких как остеомиелит, гнойные процессы в позвонках часто требуют хирургического вмешательства. Межпозвонковая грыжа также обычно требует операции. В целом хирургическое лечение применяется только в тех случаях, когда консервативные методы неэффективны или симптомы сохраняются длительное время без улучшений.
Если вы испытываете боли в спине, не стоит самостоятельно принимать решения, например, о применении компрессов или разогревающих мазей. В большинстве случаев в первые два дня воспаление не следует лечить теплом, хотя многие народные рецепты рекомендуют именно это.
https://youtube.com/watch?v=ZCZOt7ca7KY
Профилактика воспаления позвоночника
Профилактика воспаления позвоночника играет ключевую роль в поддержании здоровья опорно-двигательного аппарата и предотвращении развития серьезных заболеваний. Существует несколько эффективных методов, которые помогут снизить риск возникновения воспалительных процессов в позвоночнике.
1. Поддержание правильной осанки
Правильная осанка способствует равномерному распределению нагрузки на позвоночник и предотвращает его перегрузку. Важно следить за положением тела как во время сидения, так и при стоянии или ходьбе. Используйте эргономичную мебель, особенно если ваша работа связана с длительным сидением. Регулярно меняйте положение тела и делайте перерывы для разминки.
2. Регулярные физические нагрузки
Физическая активность укрепляет мышцы спины и живота, что способствует поддержанию позвоночника в правильном положении. Рекомендуются упражнения на растяжку, силовые тренировки и аэробные нагрузки. Однако важно избегать чрезмерных нагрузок и травм, поэтому перед началом новой программы тренировок стоит проконсультироваться с врачом или тренером.
3. Правильное питание
Сбалансированное питание, богатое витаминами и минералами, способствует укреплению костной ткани и суставов. Включайте в рацион продукты, содержащие кальций (молочные продукты, зелень, орехи) и витамин D (рыба, яйца, грибы). Также полезны антиоксиданты, которые помогают снизить воспалительные процессы в организме. Употребление достаточного количества жидкости также важно для поддержания здоровья межпозвоночных дисков.
4. Избегание травм
Травмы позвоночника могут привести к воспалению и другим серьезным проблемам. Будьте осторожны при занятиях спортом, особенно при выполнении упражнений с тяжелыми весами. Используйте защитное снаряжение и соблюдайте технику безопасности. Также старайтесь избегать резких движений и подъемов тяжестей без предварительной разминки.
5. Управление стрессом
Стресс может негативно влиять на общее состояние здоровья, включая здоровье позвоночника. Практики релаксации, такие как йога, медитация и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие. Регулярные занятия помогут не только расслабиться, но и укрепить мышцы спины.
6. Регулярные медицинские осмотры
Профилактические осмотры у врача помогут выявить возможные проблемы на ранних стадиях. Если у вас есть предрасположенность к заболеваниям позвоночника или вы испытываете дискомфорт, не откладывайте визит к специалисту. Раннее вмешательство может предотвратить развитие серьезных заболеваний и воспалительных процессов.
Соблюдение этих рекомендаций поможет снизить риск воспаления позвоночника и поддерживать его здоровье на протяжении всей жизни. Помните, что профилактика всегда проще и эффективнее, чем лечение уже возникших заболеваний.
Вопрос-ответ
Как избавиться от воспаления в позвоночнике?
Регулярная физическая активность. Занятия низкоинтенсивными упражнениями, такими как йога, плавание и ходьба, могут улучшить гибкость позвоночника и уменьшить воспаление. Укрепление мышц кора обеспечивает лучшую поддержку позвоночника.
Сколько длится воспаление спины?
Быстрое прогрессирование вовлекает в процесс мышцы шеи, груди, спины и приводит к частичному обездвиживанию, но не нарушает основные рефлексы. Достигнув пика, так же неожиданно процесс идет на спад. Обычно выздоровление наступает через 2-3 суток, в тяжелых ситуациях – через 2-3 недели.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Воспаление позвоночника может быть вызвано различными причинами, и только специалист сможет назначить правильное лечение.
СОВЕТ №2
Следите за осанкой и избегайте длительного сидения в одной позе. Правильная осанка поможет снизить нагрузку на позвоночник и уменьшить воспаление.
СОВЕТ №3
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Укрепление этих мышц поможет поддерживать позвоночник в правильном положении и снизит риск воспалительных процессов.
СОВЕТ №4
Используйте противовоспалительные средства, такие как ибупрофен или диклофенак, только по назначению врача. Они могут помочь уменьшить боль и воспаление, но важно следовать рекомендациям специалиста.